Obsah
- Statistiky morbidity, důsledky infekce
- HPV vakcíny
- Význam a účinnost očkování
- Trvání účinku vakcíny
- Porovnání různých typů vakcín proti lidskému papilomaviru
- Očkovací praxe ve světě
- Specifičnost a vlastnosti očkování
- Bezpečnost očkování, výhody a nevýhody očkování
- Možné vedlejší reakce
- Náklady na očkování
- Video vakcíny proti HPV
HPV - lidský papilomavirus (HPV), což je vlastně skupina virů více než 100 druhů. Je to jeden z nejběžnějších na planetě. Důsledkem infekce může být onkologie, která se vyvíjí u 55-70% nemocných žen.
HPV lze předcházet očkováním v mladém věku. V Rusku není očkování proti HPV zahrnuto v národním očkovacím plánu. Očkování lze provést pouze soukromě kontaktováním zdravotního střediska. Cena jedné dávky vakcíny může být 9-15 tisíc rublů. třít.
Statistiky morbidity, důsledky infekce
HPV se dělí na onkogenní a neonkogenní typy. První kategorie způsobuje vývoj rakoviny u žen a mužů během 5-7 let po infekci. Po vstupu do těla virus způsobuje strukturální změny v tkáních, ve kterých mutuje. Hlavním viditelným znakem infekce jsou bradavice na kůži a genitáliích.
V téměř 40% případů se novotvary objevují na místech skrytých před očima: hrtan a hlasivky, vnitřní orgány, konečník a tenké střevo. V těchto případech lze bradavice a papilomy zaznamenat náhodou - v procesu screeningové diagnostiky. Specifické laboratorní testy také pomáhají identifikovat nemoci.
Vzhledem k tomu, že každý rok podstoupí prohlídku těla (kompletní vyšetření) jen málo lidí, mnoho případů infekce HPV je stanoveno v pozdní fázi, který se vyznačuje vývojem onkologických procesů:
- 99% případů rakoviny děložního čípku u žen ve věku 30–40 let je způsobeno HPV;
- 90% případů rakoviny konečníku před 40. rokem je způsobeno infekcí virem;
- téměř 70% pacientů s rakovinou s lézemi ústní dutiny a hrtanu;
- 65-70% případů rakoviny vulvy, pochvy;
- 50% mužů s rakovinou penisu do 45 let s potvrzenou diagnózou HPV.
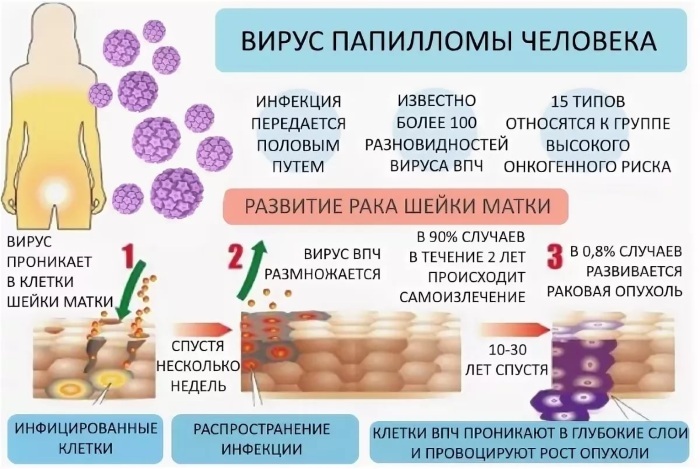
Virus se přenáší kontaktem z domácnosti. Pro infekci není nutné mít pohlavní styk s nosičem. Používání bariérové antikoncepce nezabrání 100% infekci. Osoba se stává přenašečem a distributorem HPV bezprostředně po infekci.
HPV vakcíny
Na celém světě jsou registrovány 3 vakcíny s prokázanou účinností proti onkogenním typům HPV.
| název | Účinnost | Zvláštnosti |
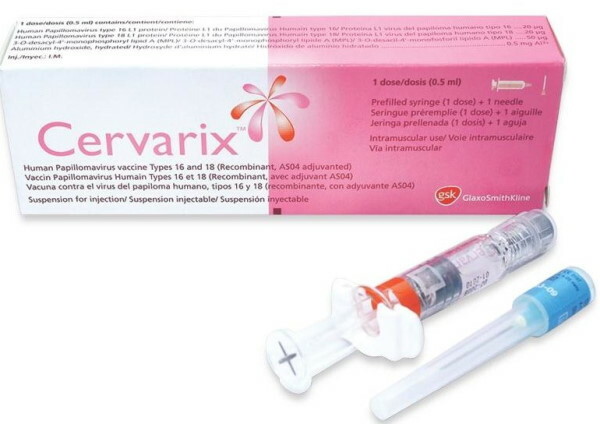
| Cervarix | Proti virům typu 16 a 18, které způsobují rakovinu děložního čípku, hrtanu, genitálií, konečníku. | Lze použít od 9 let |
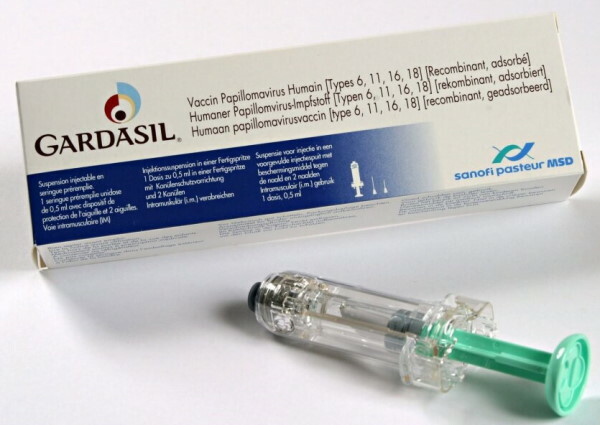
| Gardasil-4 (Gardasil-4) | Proti virům typu 16, 18, 6 a 11, které způsobují genitální bradavice. | Lze použít od 9 do 45 let pro dívky a ženy, od 9 do 26 let pro chlapce a muže. |
| Gardasil-9 | Proti virům 16, 18, 6, 11, 31, 33, 45, 52 a 58 typů. | Očkování se provádí od 9 do 26 let bez ohledu na pohlaví. |
Vakcína proti HPV, jejíž cena může být dokonce nejvyšší, nedokáže člověka z viru vyléčit. Toto je pouze prostředek prevence infekce, proto je důležité očkovat děti v mladém věku před pubertou a sexuální aktivitou.
Několik laboratorních a humánních klinických studií se nyní zaměřuje na vývoj terapeutických HPV vakcín. Výsledky výzkumu ještě nebyly zveřejněny, takže nelze s jistotou říci, zda bude vytvořena vakcína, která může zničit virus papilomu v těle infikované osoby.
Význam a účinnost očkování
V Rusku není očkování proti HPV zahrnuto v plánu povinného očkování. Univerzální očkování dětí se používá v EU, Americe, Kanadě, Austrálii a dalších zemích. Proto je výskyt papilomaviru ve vyspělých zemích o 90-95% nižší než v Rusku. Očkování se tam praktikuje více než 5 let, což také výrazně ovlivnilo statistiku výskytu rakoviny mezi mladou populací.

Vakcíny zabraňují prekancerózním stavům, snižují pravděpodobnost vzniku onkologie u osob mladších 40 let:
- děložního čípku o 84%;
- pochva o 96%;
- penis o 99%;
- konečníku o 78%.
Pravděpodobnost genitálních bradavic po očkování je u dívek snížena o 92%, u chlapců - o 89%.
Trvání účinku vakcíny
Doba použitelnosti protilátek proti viru v krvi trvá 15 let po očkování. Některé studie ukazují, že účinek vakcíny trvá ještě déle: až 20 let u 38% očkovaných osob.
Porovnání různých typů vakcín proti lidskému papilomaviru
V současné době se používají 3 typy vakcín proti papilomaviru:
- 2-valentní (ze 2 typů HPV);
- 4-valentní (ze 4 typů viru);
- nonavalentní (z 9 typů HPV).
Dvoustupňové očkování má podle výsledků výzkumu stejnou účinnost jako 3stupňové očkování, provedené do šesti měsíců. Interval mezi očkováním, prodloužený ze 6 na 12 měsíců, umožňuje imunitnímu systému člověka vyvinout odolnější reakci na virus.
Studie o použití 4valentních vakcín u mužů ve věku 18-26 let ukazují, že takové očkování je nejúčinnější v prevenci infekce a vzniku genitálních bradavic. U žen je účinnost 4valentních a nevalentních vakcín stejná.
Podle výsledků testů bylo prokázáno, že 4valentní vakcína častěji než ostatní vyvolává u žen vznik nežádoucích reakcí, ale příznaky v krátké době samy odezní. Současně je u mužů pravděpodobnější komplikace po použití neavalentních léků.
Očkovací praxe ve světě
V mnoha zemích je vakcína proti HPV pro školáky povinná. Statistiky za posledních 5 let ukazují, že výskyt prekancerózních stavů a výskyt genitálních bradavic v očkované populaci mladší 40 let klesl o 55-60%.
Povinné očkování je poskytováno žákům 8. ročníku v zemích:
- Austrálie;
- Belgie;
- Kanada;
- Německo;
- Japonsko;
- Brazílie;
- Nový Zéland;
- Norsko;
- Švédsko;
- Španělsko;
- Švýcarsko;
- Spojené království;
- USA.
Praxe těchto zemí dokazuje, že očkování je účinné při snižování úmrtnosti mladé populace.
Specifičnost a vlastnosti očkování
Vakcína proti HPV, jejíž cena v Rusku se mnohým bude zdát nepřiměřeně vysoká, je schopna chránit před infekcí virem. Nevyléčí stávající patologii, ale brání přenosu virového agens z člověka na člověka. Proto je důležité očkovat dítě před začátkem sexuální aktivity, protože v 80% případů dochází k infekci během intimity s partnerem, který je nositelem viru.
Očkování se provádí injekcí do ramene.
- 2fázové vakcíny se podávají ve 2 fázích. Po první injekci by mělo uplynout šest měsíců, poté musíte zadat druhou dávku.
- Třífázové vakcíny se podávají ve 3 fázích po dobu 6 měsíců. Interval mezi injekcemi je 2 měsíce.
Podle doporučení WHO jsou očkováni mladí lidé od 9 do 26 let, protože se věří, že ve vyšším věku existuje vysoká pravděpodobnost, že se člověk již nakazí virem. Nejlepší imunitní reakce je také dosaženo očkováním ve školním věku.
Přítomnost HPV v těle je možné vyloučit složením speciálního krevního testu nebo stěrem z pochvy / močové trubice. Pokud není detekován žádný virus, můžete se nechat očkovat. Pokud test prokáže přítomnost HPV, bude vakcína k ničemu.
Důležité! Pokud analýza ukázala infekci virem, například 11 nebo 18 typů, pak bude účinná také vakcína zaměřená na prevenci jiných typů HPV.
Ti, kteří byli očkováni v dětství, mohou postup zopakovat o 15 let později, aby se prodloužil ochranný účinek vakcíny.
Bezpečnost očkování, výhody a nevýhody očkování
Vakcína proti HPV, jejíž cena je kvůli nedostatku domácích analogů vysoká, je bezpečná a neovlivňuje plodnost. Obsahuje pouze prázdnou skořápku viru bez jejího genetického materiálu (DNA). Během očkování je proto vyloučena pravděpodobnost infekce HPV.
Všechny vakcíny jsou mezinárodně certifikované. Jejich použití je povoleno po obdržení pozitivních výsledků u všech testů prováděných v laboratořích. Léky jsou také přísně testovány na vedlejší účinky. Za posledních 15 let bylo po celém světě podáno více než 175 milionů dávek vakcín a ve všech případech nebyly hlášeny žádné závažné komplikace.
Navzdory bezpečnosti a účinnosti očkovacích látek existuje několik argumentů proti očkování, ale všechny jsou relativní a mají různou povahu:
- Těhotenství. Dostupné výsledky výzkumu dokazují bezpečnost očkovacích látek pro plod, ale lékaři preventivně přesto doporučují počkat na porod a až poté dostat vakcínu proti HPV.
- Alergie. Pokud se po první dávce vakcíny vyvine závažná alergická reakce, podle uvážení lékaře během druhého očkování proveďte výměnu léku nebo se rozhodněte odmítnout druhé očkování.
-
Teplo. Zdravé pacienty můžete očkovat bez známek akutních respiračních infekcí nebo zánětu. Chcete -li očkovat, musíte počkat na úplné zotavení a absenci příznaků onemocnění do 2 týdnů.
Americká centra pro kontrolu a prevenci nemocí a Evropská agentura pro léčivé přípravky vyšetřují možný vztah mezi očkováním z HPV a syndromu chronické bolesti, ztráta vědomí způsobená poklesem krevního tlaku, které byly hlášeny u několika lékařů zprávy. Výzkum zcela vyvrátil jakoukoli souvislost mezi těmito jevy.
Možné vedlejší reakce
Všechny vakcíny mohou vyvolat nežádoucí reakce. Očkování proti HPV způsobuje komplikace u 1 z 30 tisíc. Nežádoucí účinky jsou obvykle mírné až středně závažné. Příznaky komplikací zmizí bez lékařského zásahu, 1-2 dny po podání vakcíny.
Možné komplikace:
- Místní příznaky reakce na vakcínu: zarudnutí oblasti, kde byla podána injekce, bolestivost kůže, otok.
- Systémové příznaky: závratě, horečka, doprovázené bolestmi těla a svalů, křeče v břiše, gastrointestinální poruchy, malátnost.
 Lékařská péče může být vyžadována pouze v případě, že se vyvine závažná forma alergie.
Lékařská péče může být vyžadována pouze v případě, že se vyvine závažná forma alergie.
Náklady na očkování
V Rusku je možné se nechat očkovat proti papilomaviru pouze za poplatek na soukromých klinikách. Cena jedné dávky vakcíny Gardasil je 13-15 tisíc rublů. třít. Proti HPV je možné očkovat Cervarixem za 9–10 tisíc. třít. Obvykle je v ceně zahrnuta pouze cena vakcíny, a proto může být vyžadován příplatek za lékařskou konzultaci a služby za provedení injekce.
Video vakcíny proti HPV
Jak vakcína proti HPV funguje:
