Las infecciones intrauterinas (IIU) son patologías de los recién nacidos en las que la infección del embrión se produce en el útero o durante el parto. Este concepto no se puede utilizar como diagnóstico. Al hacer un diagnóstico, se permite utilizar el término "infección congénita".
Las infecciones intrauterinas en recién nacidos pueden no tener manifestaciones clínicas. En este caso, el diagnóstico se confirma con un historial de infecciones genitales y de otro tipo en la madre.
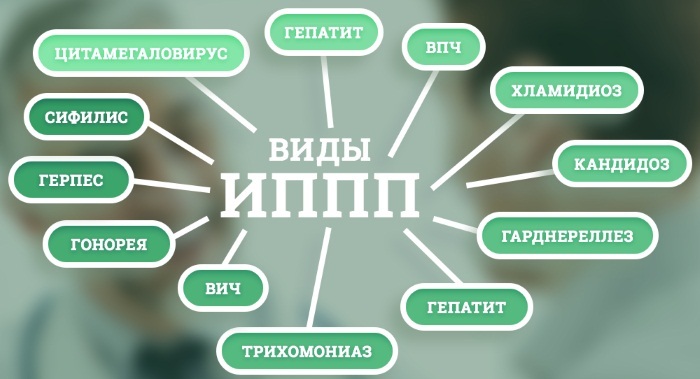
Los síntomas son más comunes si el niño ha tenido infecciones por TORCH. Estos incluyen toxoplasma, rubéola, virus del herpes simple, citomegalovirus. La infección también es posible con otros patógenos, como VIH, hepatitis B y C, micoplasma.
Los principales síntomas de la infección intrauterina incluyen: retraso en el desarrollo durante la gestación, ictericia síndrome, patología del sistema nervioso central, exantema, enfermedades del sistema circulatorio, agrandamiento del hígado y bazo. Estas manifestaciones se pueden notar con cualquier tipo de agente infeccioso.
Dado que la sintomatología de varias IIU es muy similar, se realiza un examen para hacer un diagnóstico y determinar el patógeno. Estos incluyen: estudios microscópicos, culturales, de inmunoensayo enzimático y de biología molecular. La terapia con IIU se lleva a cabo con la ayuda de inmunoglobulinas, agentes antivirales, antibacterianos e inmunomoduladores.
Grabar contenido:
-
1 Tipos de infecciones intrauterinas
- 1.1 Citomegalovirus
- 1.2 Herpes neonatal
- 1.3 Infección por Toxoplasma
- 1.4 Candidiasis neonatal
- 1.5 Sífilis
- 1.6 Rubéola
-
2 Síntomas
- 2.1 Infección por citomegalovirus
- 2.2 Infección herpética
- 2.3 Infección por Toxoplasma
- 2.4 Candidiasis
- 2.5 Sífilis
- 2.6 Rubéola
- 3 Causas de las infecciones intrauterinas.
- 4 Medidas de diagnstico
- 5 Profilaxis
- 6 Tratamiento
- 7 Infección intrauterina Videos
Tipos de infecciones intrauterinas
En neonatología, existe una clasificación de IIU según el tipo de patógeno. Éstas incluyen:
- causado por virus (hepatitis, lesiones por herpes, rubéola, infección por citomegalovirus);
- provocado por bacterias (lesiones tuberculosas o sifilíticas, sífilis, listeriosis);
-
causado por parásitos y hongos (micoplasmosis, toxoplasmosis, clamidia, candidiasis).
En el protocolo de infecciones intrauterinas existe una definición como síndrome TORCH.
Este concepto incluye infecciones importantes:
- T (toxoplasmosis) - toxoplasma;
- O (otras enfermedades) - otras infecciones;
- R (rubéola) - rubéola;
- C (citomegalovirus) - infección por citomegalovirus;
- H (virus del herpes simple): virus del herpes simple.
Otros (O - Otros) patógenos incluyen virus de la hepatitis B y C, micoplasma, sífilis, VIH, hongo cándida, virus del papiloma humano (VPH) y otros.
Citomegalovirus
La infección por citomegalovirus (CMVI) es una patología común, cuyo agente causal afecta a pacientes solo en condiciones inmunodeficientes. La incidencia en pacientes recién nacidos es del 0,2-2,5%.
El citomegalovirus pertenece a los virus que contienen ADN de la familia Herpesviridae. El patógeno puede cambiar su ADN. No está activo en el entorno externo.
El citomegalovirus (CMV) afecta a las mujeres embarazadas debido a una inmunidad reducida. Los pacientes que trabajan en lugares públicos (médicos, camareros, vendedores y otras profesiones), que a menudo dan a luz, son especialmente susceptibles. El CMVI se transmite de una persona enferma a una mujer embarazada o durante manipulaciones invasivas con el feto.
Hay 2 tipos de CMVI:
- primario (la madre se infecta por primera vez);
- secundaria (reinfección).
La forma primaria de CMVI es mucho más grave que la secundaria. La madre no tiene anticuerpos protectores. La infección secundaria tiene un curso más leve. El virus afecta al feto en menor medida, ya que la madre tiene anticuerpos protectores.
Herpes neonatal
La infección herpética es una afección común entre los adultos. El agente causal se considera un representante de la familia Herpesviridae: virus del herpes simple (HSV) tipos 1 y 2. La prevalencia de HSV es del 7-40%.
Tipos de infección:
- HSV-1: el agente causante del herpes labial;
- HSV-2 es el agente causante del herpes genital.
Es posible un alto riesgo de infección por herpes en un bebé recién nacido con una exacerbación del herpes genital en la madre 1 mes antes del parto.
Infección por Toxoplasma
La infección por Toxoplasma es causada por el agente causante Toxoplasma o Toxoplasma gondii. Pertenece a los parásitos intracelulares de la clase de los esporozoos. El principal huésped y fuente del patógeno es el gato.  Los gatos secretan ooquistes de Toxoplasma con heces, los llevan por la casa. La infección se produce de forma alimentaria (a través de manos sucias, comida).
Los gatos secretan ooquistes de Toxoplasma con heces, los llevan por la casa. La infección se produce de forma alimentaria (a través de manos sucias, comida).
Candidiasis neonatal
La incidencia de candidiasis en recién nacidos y bebés en el primer mes de vida es del 15-30%. El agente causal es un hongo del género Candida. Hay 10 tipos de cándida. Se encuentran con mayor frecuencia: albicans, tropicalis, krusei, parapsilosus, globrata.
La candidiasis se desarrolla debido a:
- diabetes mellitus en la madre durante la gestación;
- precocidad;
- intervención quirúrgica durante el embarazo, medidas de reanimación;
- nuevo tratamiento con antibióticos, especialmente junto con fármacos inmunosupresores;
- neutropenia;
- Transporte de cándida.
Sífilis
El agente causante de la enfermedad es treponema pale - Treponema pallidum. El período de incubación es de 3-4 semanas. Tiene un período de flujo primario y secundario. La infección fetal ocurre con forma latente temprana y sífilis secundaria en una mujer embarazada. La probabilidad de tener un bebé con sífilis congénita es del 80 al 85%.
Rubéola
El daño intrauterino al feto ocurre cuando la madre está enferma de rubéola. El agente causante de la rubéola es el virus de la rubéola, o virus de la rubéola, perteneciente a la familia Togaviridae, género Rubivirus.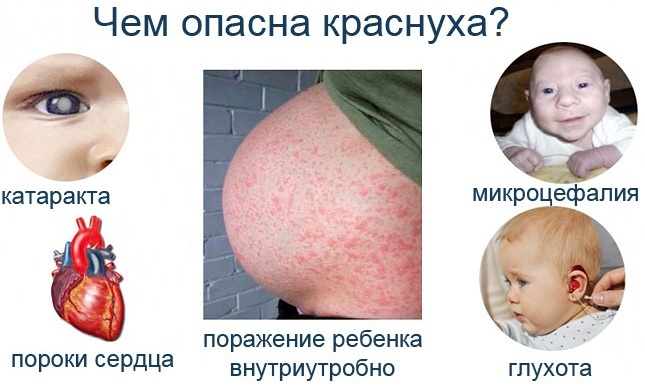
El mayor riesgo de infección intrauterina se observa en el primer trimestre de gestación y es del 80%. En el segundo trimestre, la probabilidad de rubéola congénita es del 10-12%, en el tercer trimestre, del 3-8%. El patógeno puede provocar malformaciones fetales.
Síntomas
Las infecciones intrauterinas en los recién nacidos tienen manifestaciones similares después del nacimiento. Las consecuencias de la enfermedad pueden diferir.
Los principales síntomas de la IIU son:
- retraso en el desarrollo del feto en el útero;
- agrandamiento del hígado y el bazo;
- síndrome ictérico;
- exantema;
- trastornos del corazón y los vasos sanguíneos;
- patología del sistema nervioso central.
La similitud de síntomas no da un diagnóstico preciso, por esta razón, son necesarias las pruebas de diagnóstico.
Infección por citomegalovirus
El citomegalovirus durante el embarazo puede ser asintomático, pero también son posibles las manifestaciones de ARVI. El paciente puede tener fiebre alta durante 1 mes. El CMV no presenta síntomas específicos.
Cuando el feto se ve afectado en el útero, se observa lo siguiente:
- Blastopatía (0-14 días) - embarazo congelado, aborto espontáneo, aparición de defectos genéticos.
- Embriopatías (15-75 días) - malformaciones, aborto espontáneo.
- Fetopatías tempranas (76-180 días) - una reacción inflamatoria de tipo generalizado, que provoca deformidades fibroescleróticas, interrupción del embarazo.
-
Fetopatías tardías (a partir de 181 días) - una reacción inflamatoria manifiesta (hepatitis, encefalitis, trombocitopenia, neumonía).
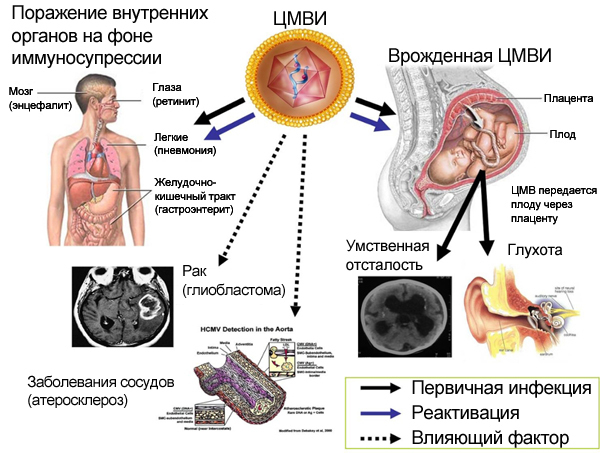
A pesar de las consecuencias, el CMV es menos peligroso en comparación con los enterovirus, la rubéola y otros patógenos. El citomegalovirus tiene un efecto menos teratogénico.
Con CMVI primario, se observan los siguientes síntomas:
- púrpura trombocitopénica;
- síndrome ictérico;
- agrandamiento del hígado y el bazo;
- microcefalia
- falta de peso;
- precocidad;
- daño hepático inflamatorio;
- inflamación del tejido cerebral;
- coriorretinitis.
Incluso con un curso asintomático de CMVI en un niño, es posible que en el futuro se presente sordera sensorial, retraso en el desarrollo psicomotor, disfunción cerebral y síntomas neurológicos.
Infección herpética
En la víspera del parto, la madre puede tener herpes genital con picazón intensa, ardor e hinchazón de los labios y la vagina. Además, una mujer embarazada puede sufrir herpes labial: una erupción en los labios, acompañada de supuración, picazón. Hay 3 formas de infección por herpes neonatal.
Éstas incluyen:
- localizado - daño a la piel, ojos; son posibles elementos vesiculares únicos o múltiples; no se observa inflamación sistémica; con daño ocular, atrofia del nervio óptico, es posible ceguera en casos graves.
- generalizado - celebrado en el día 5-10 de la vida del bebé; ocurre sepsis (succión lenta, regurgitación, aumento o disminución de la temperatura, paro respiratorio); el hígado y las glándulas suprarrenales se ven afectados; hay un aumento del bazo, una disminución del azúcar en sangre, un aumento de la bilirrubina en sangre, síndrome DIC; pueden faltar elementos en la piel.
- daño del sistema nervioso central - meningoencefalitis, encefalitis, temperatura alta, temblor de las extremidades, letargo, convulsiones, mal controlado, posteriormente un cambio en el líquido cefalorraquídeo (citosis); no hay erupciones en la piel.
Infección por Toxoplasma
En las mujeres embarazadas, existe una forma limitada y generalizada de toxoplasmosis. La forma inflamatoria generalizada de patología se manifiesta por daño a los ganglios linfáticos, el corazón, el hígado y los músculos.
Es posible la fibrosis o calcificación de los tejidos dañados. Tal clínica es posible con inmunodeficiencias. Muchas mujeres no presentan síntomas de toxoplasmosis. La enfermedad se diagnostica mediante pruebas serológicas.
Con infecciones intrauterinas en el feto (recién nacido), es posible la siguiente clínica:
- a las 0-8 semanas - malformaciones, muerte embrionaria (anencefalia, síndrome hidrocefálico, muerte fetal, ausencia de ojos, agrandamiento del hígado, bazo, aborto espontáneo).
- a las 8-18 semanas - daño cerebral en forma de síndrome hidrocefálico, calcificaciones, daño al hígado, ojos, síndrome convulsivo.
- a las 18-24 semanas - síndrome ictérico, anemia, hepatoesplenomegalia, trombocitopenia.
- a las 24-40 semanas es asintomático durante el período neonatal, después de unos años es posible pérdida de audición, retraso mental, convulsiones epilépticas, coriorretinitis.
Candidiasis
La candidiasis en mujeres embarazadas se manifiesta por daños en las membranas mucosas, la piel o los genitales. Cuando la piel está involucrada en el proceso, es posible que se presente hinchazón y grietas. Si la membrana mucosa de la cavidad oral está dañada, hay una placa cursi, sensación de ardor y edema. La más peligrosa es la candidiasis genital. Al mismo tiempo, hay una secreción de queso blanco de la vagina, edema, ardor, picazón.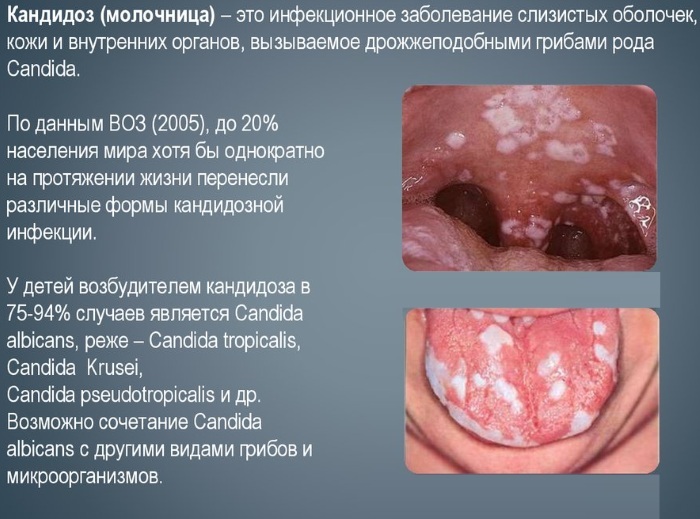
Manifestaciones en bebés y fetos:
- forma generalizada con daño a los órganos internos, posiblemente fatal;
- daño a los ojos;
- daño a la piel, membranas mucosas, genitales;
- daño a los órganos internos sin propagar el patógeno por todo el cuerpo (candidiasis del SNC, carditis, neumonía, hepatitis, nefritis).
Sífilis
Durante el embarazo, el treponema pálido a menudo afecta los genitales. Se notan erosión, úlceras. Después del período de incubación, se revelan chancros duros (después de 3-4 semanas).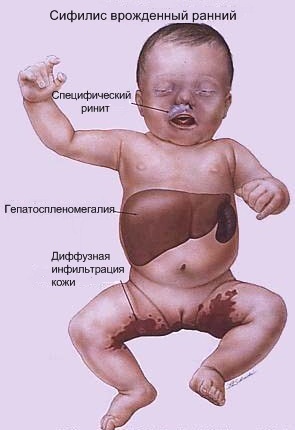
Después de 6-7 semanas, aparecen abundantes formaciones máculo-nodulares (a veces papulares) en varias partes del cuerpo y membranas mucosas.
En el período latente, las erupciones desaparecen, después de lo cual vuelven a aparecer. Posible desarrollo de neurosífilis y daño a los órganos internos.
En los recién nacidos, se observan los siguientes síntomas:
- pénfigo sifilítico;
- infiltración cutánea difusa de Gochsinger;
- rinitis específica;
- osteocondritis de los huesos tubulares largos de Wegner;
También es posible dañar el cerebro, deformación del cráneo (el cráneo está agrandado, hay un predominio de parte cerebral, ubicación baja de las aurículas, puente ancho de la nariz, cara arrugada), un aumento en el abdomen con red venosa.
Rubéola
Una rubéola embarazada es difícil. Se revela una pequeña erupción en el cuerpo, enrojecimiento de la garganta. El paciente tiene fiebre alta.
En el feto y el recién nacido, son posibles las siguientes consecuencias:
- defectos cardíacos;
- cataratas, ceguera;
- sordera.
El cerebro también se ve afectado, se observan microcefalia, microftalmia y fontanelas dilatadas.
Otras manifestaciones:
- glaucoma, vestibulopatía;
- defectos esqueléticos;
- hepatoesplenomegalia;
- patología del sistema urinario.
A veces, una mujer da a luz a un feto muerto, un bebé prematuro.
Causas de las infecciones intrauterinas.
La aparición de IIU contribuye a la enfermedad de la madre durante la gestación del embrión. El patógeno ingresa al feto a través del órgano placentario. En algunos casos, se produce una infección del líquido amniótico.
Además, la infección es posible durante el parto. Al pasar por el canal del parto, el niño entra en contacto con focos de infección. Con menos frecuencia, el feto se infecta durante el diagnóstico prenatal invasivo.
Éstas incluyen:
- amniocentesis;
- cordocentesis;
- biopsia de vellosidades coriónicas.
Además, la transmisión de infecciones es posible con la introducción de hemoderivados al feto.
Los factores de la IIU incluyen:
- enfermedades ginecológicas: colitis, ETS, inflamación de los ovarios y las trompas;
- durante embarazos anteriores (aborto espontáneo, amenaza de aborto, desprendimiento de placenta);
- la presencia de enfermedades infecciosas.
El lugar de trabajo de una mujer embarazada es muy importante. Cuando el paciente está en lugares concurridos, aumenta el riesgo de IIU.
Medidas de diagnstico
Las medidas de diagnóstico incluyen el examen de la mujer embarazada, la recopilación de datos anamnésicos sobre enfermedades, embarazos anteriores, abortos. Con antecedentes cargados, la mujer es enviada para un examen.
Lista de procedimientos de diagnóstico en IUI:
- examen microscópico de un frotis del tracto genital, uretra, cultivo bacteriológico de la flora de la vagina, examen de raspado por PCR;
- análisis de la infección por TORCH;
- estudios serológicos;
- diagnóstico prenatal invasivo (si la mujer está en riesgo);
- Ecografía fetal;
- Estudio Doppler del flujo sanguíneo placentario;
- cardiotocografía.
Después de que nace el niño, se realizan métodos de examen microbiológicos (virológicos, bacteriológicos), biológicos moleculares (hibridación de ADN, PCR), serológicos (ELISA). Si es necesario, se prescriben oftalmoscopia, neurosonografía, ecocardiografía, examen de audición.
El examen de una mujer embarazada se lleva a cabo sobre la base de una clínica prenatal o un hospital de maternidad. También es posible realizar diagnósticos en una clínica pagada en el lugar de residencia.
Costo del examen en Moscú:
| Tipo de estudio | Costo, frote.) |
| Examen microscópico de un frotis del tracto genital. | Desde 900 |
| Cultivo bacteriológico de la flora de la vagina. | 130-500 |
| Estudio de PCR de raspado | 600-800-3000 |
| Infecciones por antorcha | Desde 1300 |
| Pruebas serológicas (determinación de anticuerpos) | Desde 4500 |
| Diagnóstico prenatal invasivo | de 700 a 52500 |
| Estudio Doppler del flujo sanguíneo placentario | Desde 400 |
| Ecografía fetal | Desde 500 |
| Cardiotocografía | Desde 450 |

Si existe una sospecha de IIU, es necesario contactar al ginecólogo en el sitio. Si ocurren complicaciones del embarazo: tono uterino fuerte, sangrado o manchado de la vagina, parto prematuro, drenaje de agua, debe llamar a una ambulancia.
Profilaxis
Las infecciones intrauterinas en los recién nacidos se pueden prevenir planificando un embarazo. Antes de la concepción, debe someterse a pruebas de detección de la presencia de infecciones genitales (ETS, TORCH, VIH, hepatitis, sífilis), tratar todas las enfermedades crónicas e infecciosas (incluidas las sexuales) en ambos socios.
Durante la gestación, no debes cambiar de pareja sexual, acudir a lugares públicos. Si cambia de pareja sexual durante la gestación, debe hacerse una prueba de detección de infecciones. Si es posible, evite el diagnóstico perinatal invasivo. Si sospecha una enfermedad infecciosa, debe comunicarse con un ginecólogo para un examen y tratamiento.
Tratamiento
Las infecciones intrauterinas en los recién nacidos se tratan con medicamentos que matan al patógeno. Además, la terapia sintomática se usa para aliviar la condición del niño. Junto con el recién nacido, también se trata a la madre, si es necesario.
Medicamentos esenciales para la IIU:
| Enfermedad | Medicamentos para el recién nacido / la madre | Dosis niño / madre |
| CMVI | Cytotect |
|
| Infección herpética | Aciclovir |
|
| Viferon | Niño 150000ME 1 vez al día durante 5 días. | |
| Toxoplasmosis | Espiramicina | Mujer embarazada hasta 1 g 3 veces al día, el curso es de 2-3 semanas. Tratamiento durante todos los embarazos a intervalos de 14 días. |
| Tindurin | Niño - 1 mg / kg (en 2 dosis), sulfonamidas de acción corta - 0,1 / kg (en 3-4 dosis). repetir después de 2 semanas | |
| Espiramicina | Para un niño, 150,000-300,000 U / kg: una dosis diaria en 2 dosis, un curso de 10 días. | |
| Candidiasis | Fluconazol | Para bebés - dosis diaria - 5-8 mg / kg de peso corporal una vez al día. La duración de la terapia la determina la clínica. Una vez que los síntomas desaparecen, se cancela la terapia. La forma más común es una dosis de 8-10 mg / kg. Madres con candidiasis genital: supositorios de clotrimazol 1-2 por día. Fluconazol 1 cápsula cada 3-7 días o una vez. |
| Sífilis | Procaína-penicilina | Madres con sífilis primaria 1,2 millones cada una UI diarias, 10 días (20 días con secundaria) |
| Sal de penicilina de novocaína | Madres con sífilis primaria, 600.000 unidades 2 veces al día durante 10 días (20 días para secundaria). | |
| Sal de penicilina de novocaína | Para un niño, la dosis diaria durante los primeros seis meses es de 100.000 U / kg de peso corporal, después de 6 meses - 50.000 U / kg de peso corporal. |
La IIU se trata en la patología del recién nacido o en la unidad de cuidados intensivos, según el estado del bebé. La farmacoterapia es bastante eficaz. La medicina tradicional y otros métodos de tratamiento no tradicionales no se utilizan, ya que esto no ayuda.
Las infecciones intrauterinas sin tratamiento provocan la muerte por propagación de un agente infeccioso, una reacción inflamatoria y necrosis tisular. La IIU en recién nacidos provoca malformaciones del corazón, aparato genitourinario y otros sistemas, según la especie. Casi todas las IIU causan daño al sistema nervioso central. Posible hepatitis, cirrosis del hígado, EPOC, nefritis insterinaria.
Diseño del artículo: Vladimir el grande
Infección intrauterina Videos
Médico sobre infecciones intrauterinas:



