Sisu
- B-laktaamantibiootikumide põhimõte ja toimemehhanism, resistentsus
- Näidustused, antimikroobne toime
- Vastunäidustused
- Kõrvaltoimed ja üleannustamine
- Üleannustamine
- Narkootikumide klassifikatsioon ja kirjeldus rühmas
- Looduslikud penitsilliinid
- Bensüülpenitsilliin
- Fenoksümetüülpenitsilliin
- Penitsilliinitundlikud penitsilliinid
- Oksatsilliin
- Kloksatsilliin
- Aminopenitsilliinid
- Ampitsilliin
- Amoksitsilliin
- Karboksüpenitsilliinid
- Karbenitsilliin
- Ureidopenitsilliinid
- Aslociliin
- Inhibiitoritega kaitstud penitsilliinid
- Amoksitsilliin / klavulanaat
- Ampitsilliin / sulbaktaam
- Amoksitsilliin / sulbaktaam
- Tikarciliin / klavulanaat
- Tsefalosporiinid
- I põlvkonna tsefalosporiinid
- II põlvkonna tsefalosporiinid
- III põlvkonna tsefalosporiinid
- IV põlvkonna tsefalosporiinid
- Narkootikumide nimed ja hinnad
- Beetalaktaamide videod
B -laktaamantibiootikumid - see on antibakteriaalsete ravimite rühm, mida iseloomustab lämmastikku sisaldava b-laktaamitsükli kohustuslik olemasolu struktuuris. Ajalooliselt kuulub sellesse ravimite klassi esimene antibiootikum (bensüülpenitsilliin). Selle eraldas mikrobioloog Alexander Fleming 1928. Ja juba XX sajandi keskpaigast hakati seda kliinilises praktikas kasutama nakkushaiguste raviks.
B-laktaamantibiootikumide põhimõte ja toimemehhanism, resistentsus
B-laktaamantibiootikumidel on bakteritsiidne toime. See tähendab, et nende ainete mõjul surevad nakkusetekitajad ja erituvad organismist. Toimimise põhiprintsiip on bakteriraku seina moodustumise rikkumine.
B-laktaamide toime sihtmärk mikroobirakus on karboksü- ja transpeptidaasensüümid (penitsilliini siduvad valgud). Need ensüümid osalevad rakuseina põhikomponendi - peptidoglükaan mureiini - sünteesis. See aine, mille eriline struktuur tagab bakterite seinte tugevuse. Peptidoglükaani kiht on grampositiivsete mikroorganismide rakkudes hästi esindatud.
B-laktaamide kombinatsioon penitsilliini siduvate valkudega põhjustab viimaste düsfunktsiooni. Selle tulemusena rakuseinte loomise protsess peatub ja bakterid surevad. 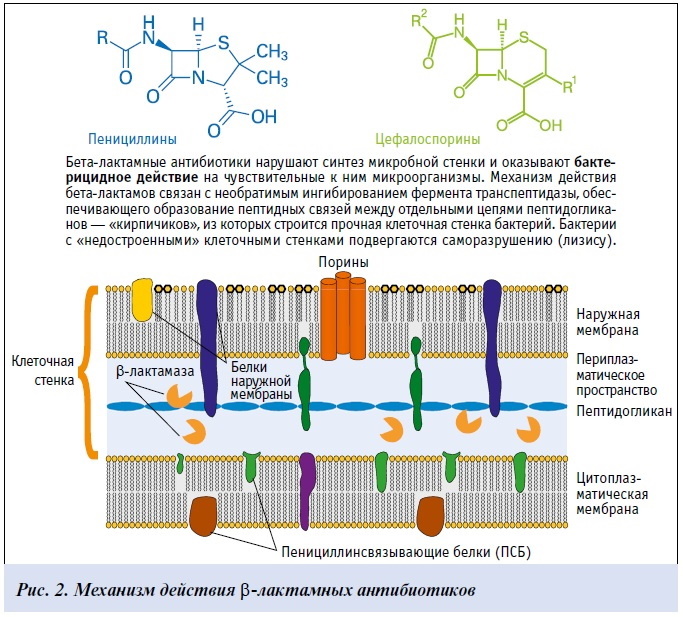
Resistentsuse tekke mehhanismid:
- Gramnegatiivsetes mikroorganismides on peptidoglükaani kiht nõrgalt ekspresseeritud. Selliste bakterite tugifunktsiooni täidab täiendav lipiidmembraan. Enamik b-laktaame tungib selle membraani kaudu halvasti. Seetõttu on gramnegatiivsed mikroobid selle antibiootikumide rühma toime suhtes suhteliselt vastupidavad.
- Bakterite loomulik või omandatud võime toota b-laktamaase. Need on ensüümid, mis on võimelised hävitama b-laktaamantibiootikumide struktuuri.
- Muutused penitsilliini siduvate valkude struktuuris. See mehhanism määrab kindlaks Staphylococcus aureuse ja mõnede pneumokokkide resistentsuse b-laktaamide suhtes.
Näidustused, antimikroobne toime
B-laktaamantibiootikumid on kaasaegse antimikroobse ravi alus, kuna neid iseloomustab lai toime spekter. B-laktaamid on väga tõhusad grampositiivsete bakterite (välja arvatud monobaktaamid) vastu, hävitavad mõjutavad gramnegatiivseid kokke (Moraxella, Neisseria) ja mitmeid gramnegatiivseid vardaid (Echerihia coli, Proteus mirabilis, Salmonella spp.).
Mittekäärivad bakterid ja anaeroobid on mikroobid, mis on looduslikult resistentsed paljude b-laktaamide suhtes. Seda asjaolu seletatakse nende rakuseinte nõrga läbilaskvusega ja spetsiaalsete kaitseensüümide (b-laktamaasid) tootmisega.
Rakusiseste bakterite põhjustatud infektsioone iseloomustab resistentsus b-laktaamide suhtes, mis on seotud nende keemiaravimite võimetus tungida inimese immuunrakkudesse, kus andmed on mikroorganismid.
Üldised näidustused kasutamiseks:
- Keha fokaalse või üldise infektsiooni empiiriline ja etiotroopne ravi.
- Antibiootikumide profülaktika pärast operatsiooni.
- Ägeda reumaatilise palaviku, kroonilise reumaatilise südamehaiguse ja glomerulonefriidi ennetamine.
B-laktaamantibiootikumid on ravimid, mis on harvadel eranditel heaks kiidetud kasutamiseks raseduse ja imetamise ajal.
Vastunäidustused
B-laktaamantibiootikumide kasutamisel on mitmeid piiranguid.
Need sisaldavad:
- ülitundlikkus ja allergilised reaktsioonid selle rühma ravimitele;
- pseudomembranoosne koliit;
- nakkuslik mononukleoos, lümfoproliferatiivsed protsessid (ampitsilliini puhul);
- kolestaatiline ikterus või maksafunktsiooni häired (amoksitsilliini / klavulaanhappe korral);
- rasedus (karbenitsilliini puhul);
- raske neerufunktsiooni häire (karbenitsilliini puhul);
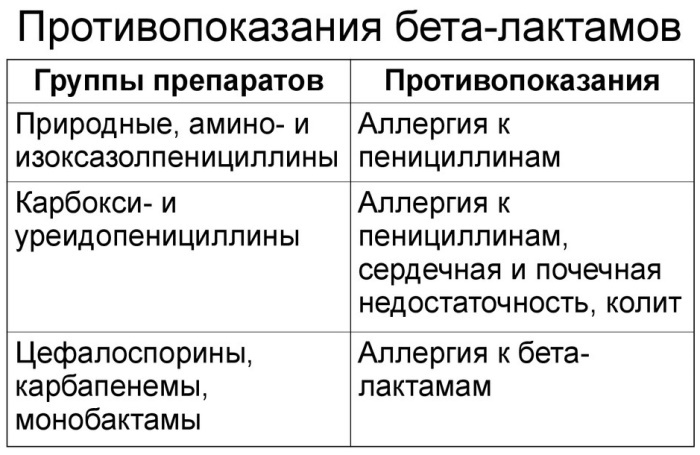
- vastsündinud (tseftriaksooni kernicteruse oht).
Kõrvaltoimed ja üleannustamine
B-laktaamantibiootikumid on inimkehale kõige vähem toksilised keemiaravi ravimid.
Siiski on teatud arv patsiente ohustatud mitmete üldiste ja kohalike kõrvaltoimete tekkega:
- Allergilised reaktsioonid. Allergilised reaktsioonid võivad tekkida, kui inimene on varem võtnud mõnda selle rühma ravimit, kuna on olemas ristallergia võimalus. Ülitundlikkuse tekkimise oht penitsilliinide suhtes on suurem kui teiste b-laktaamide esindajate puhul. Sagedamini tekivad nahaallergiad: lööbed ja turse, millega kaasneb sügelus (urtikaaria). Harvem, rasked vormid: bronhospasm, angioödeem või anafülaktiline šokk.
- Seedetrakti sümptomid. B-laktaamide mitteselektiivne toime rikub soolestiku loomulikku mikrofloorat, mis võib avalduda antibiootikumidega seotud kõhulahtisuse tekkimisel. Samuti on kõigi esindajate jaoks võimalik düspeptiliste sümptomite ilmnemine (iiveldus, oksendamine, kõhuvalu).
- Nefrotoksilisus. Oksatsilliini kasutamisel võivad tekkida neerufunktsiooni häired.
- Hepatotoksilisus. B-laktaamide kasutamisel täheldatakse perioodiliselt maksaensüümide taseme tõusu. See seisund peatub iseenesest ega vaja erilist ravi. Kaitstud penitsilliinide kasutamisel on teatatud hepatiidi ja kolestaatilise ikteruse juhtudest.
- Hematoloogilised reaktsioonid. Mõned tsefalosporiinid ja karboksüpenitsilliinid võivad põhjustada hemorraagilise sündroomi arengut (petehhiad konjunktiivil ja limaskestadel, verevalumid, verejooks).
- Kandidoos. Kõik b-laktaamid on võimelised häirima seedetrakti organite ja Urogenitaalsüsteemi mikrofloora tasakaalu. Selle tagajärjel võib naistel tekkida suuõõne, söögitoru, tupe ja meestel peenis.
- Närvisüsteemi sümptomid. Võib esineda peavalu, kõnnaku koordineerimise probleeme, ärevust ja segadust.
- Naha ilmingud. Harvade kõrvaltoimete hulka kuuluvad rasked nahareaktsioonid, nagu multiformne erüteem, toksiline epidermaalne nekrolüüs ja eksfoliatiivne dermatiit.

- Kohalikud reaktsioonid. Intramuskulaarse kasutamise korral on süstekohal võimalik infiltraadi moodustumine, intravenoosse kasutamise korral - tromboflebiidi teke.
Üleannustamine
B-laktaamide üleannustamise korral ilmnevad seedetraktist mitmed sümptomid:
- piinav iiveldus;
- alistamatu oksendamine;
- epigastriline valu;
- kõhulahtisus.
Samuti täheldatakse vee-elektrolüütide tasakaalu rikkumist. Neerufunktsiooni häirete tekkega on võimalik kristalluuria. Raske kaasuva patoloogia korral tekivad teadvuse häired ja krampide sündroom. Spetsiifilist ravi ei ole. Ravi on sümptomaatiline. Nad jälgivad gaasi ja vee-soola ainevahetuse olulisi näitajaid. Hemodialüüsi kasutamine on võimalik.
Narkootikumide klassifikatsioon ja kirjeldus rühmas
B-laktaamantibiootikumid on ravimirühmade kogum, mis sisaldab:
- penitsilliinid;
- tsefalosporiinid;
- karbapeneemid;
- monobaktaamid.
Penitsilliinid jagunevad looduslikeks ja poolsünteetilisteks.
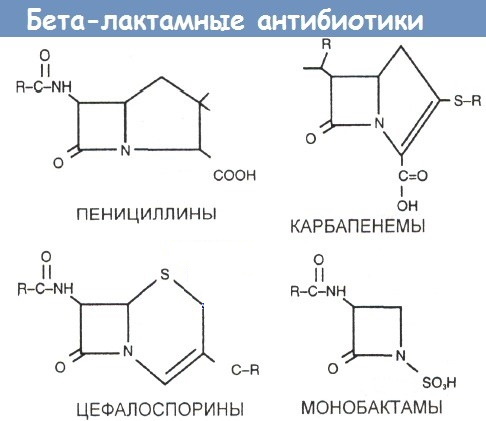
Poolsünteetiliste hulgas eristatakse järgmisi alarühmi:
- penitsilliini suhtes stabiilsed penitsilliinid;
- aminopenitsilliinid;
- karboksüpenitsilliinid;
- ureidopenitsilliinid;
- inhibiitoritega kaitstud penitsilliinid.
Tsefalosporiinid jagunevad mitmesse klassi:
- 1. põlvkond.
- 2. põlvkond.
- III põlvkond.
- IV põlvkond.
Looduslikud penitsilliinid
Looduslike penitsilliinide peamised esindajad on bensüülpenitsilliin ja fenoksümetüülpenitsilliin.
Bensüülpenitsilliin
Bensüülpenitsilliini iseloomustab võimas bakteritsiidne toime, madal toksilisus ja odavus. Puuduste hulka kuulub paljude kliiniliselt oluliste bakterite omandatud ravimiresistentsus. Paljud anaeroobid, aktinomütseedid ja kõik kookid on bensüülpenitsilliini suhtes väga tundlikud. Seda kasutatakse parenteraalselt, kuna maomahlaga kokkupuutel see hävib.
Peamised näidustused:
- streptokokknakkused: tonsilliit, erüsipelad, sarlakid, reuma;
- kogukonnas omandatud kopsupõletik, mis on põhjustatud pneumokokist;
- meningokoki või pneumokoki leptomeningiit;
- sugulisel teel levivad infektsioonid (süüfilis, gonorröa);
- siberi katk;
- nakkuslik patoloogia, mis on põhjustatud aktinomütseetidest;
- Clostridiaalne infektsioon.
Fenoksümetüülpenitsilliin
Fenoksümetüülpenitsilliini antimikroobne toime on sarnane penitsilliiniga. Kuid ravim on suukaudsel manustamisel seedemahlade toimele vastupidavam.
Peamised näidustused:
- streptokoki nakkuslik patoloogia, mitte raske;
- naha ja pehmete kudede nakkuslik patoloogia;
- reuma, glomerulonefriidi, endokardiidi ennetamine;
- süüfilis;
- gonorröa;
- tüsistuste ennetamine pärast väiksemaid kirurgilisi sekkumisi (mandlite eemaldamine, hamba väljatõmbamine).
Penitsilliinitundlikud penitsilliinid
Põhiline erinevus penitsillinaas-stabiilsete kemoteraapiaravimite vahel teistest penitsilliinidest on resistentsus b-laktamaaside suhtes. Sellesse alarühma kuuluvad oksatsilliin ja kloksatsilliin.
Oksatsilliin
Antimikroobse spektri poolest on oksatsilliin looduslikele penitsilliinidele lähedane, kuid aktiivsuselt madalam.

Oksatsilliin on valitud ravim stafülokoki nakkusliku patoloogia raviks:
- mädased kirurgilised infektsioonid;
- püeliit ja tsüstiit;
- põletused;
- sinusiit.
Suukaudsel manustamisel oksatsilliin ei hävine. Kuid parenteraalne manustamisviis tagab ravimi suurema kontsentratsiooni veres.
Kloksatsilliin
Kloksatsilliini antimikroobne toime on identne oksatsilliiniga.
Peamised näidustused:
- stafülokokkidest põhjustatud nakkus- ja põletikuliste haiguste ravi;
- mädaste komplikatsioonide ennetamine pärast naha siirdamist.
Aminopenitsilliinid
Aminopenitsilliinide peamised esindajad on ampitsilliin ja amoksitsilliin.
Ampitsilliin
Ampitsilliini antimikroobne toime on sama mis penitsilliinil. Mõned gramnegatiivsed soolebakterid on ravimi suhtes vastuvõtlikud. Seedeensüümid ei mõjuta seda, seetõttu manustatakse seda suu kaudu.
Peamised näidustused:
- ENT organite nakkuslik patoloogia (nasofarüngiit, sinusiit, tonsilliit);
- odontogeensed infektsioonid;
- bronhopulmonaalne nakkuslik patoloogia (kopsupõletik, bronhiit);
- sooleinfektsioonid (mitte rasked);
- meningiit.
Amoksitsilliin
Seedetrakti lühikese viibimise tõttu on amoksitsilliin düsenteeria puhul ebaefektiivne. Ülejäänud ravimi antibakteriaalsed omadused on sarnased ampitsilliiniga.
Peamised näidustused:
- ülemiste hingamisteede, samuti kõrva, kurgu, nina nakkuslik patoloogia;
- kogukonnas omandatud kopsupõletik;
- sapipõie ja sapiteede nakkuslik patoloogia;
- kuseteede infektsioonid;
- Helicobacter Pylori hävitamine (kombinatsioonis makroliidide ja prootonpumba blokaatoritega).
Karboksüpenitsilliinid
Karboksüpenitsilliini alarühma kuulsaim keemiaravim on karbenitsilliin.
Karbenitsilliin
Karbenitsilliini efektiivsus grampositiivsete mikroobide vastu on sama mis penitsilliinil, kuid aktiivsus on palju väiksem. Ravimi toime spekter hõlmab mikroorganismide soolerühma ja Pseudomonas aeruginosa. Karbenitsilliin on tundlik b-laktamaaside toime suhtes. Maomahl hävitab ravimi struktuuri, nii et seda ei määrata sisemiselt.
Kasutamine on vähese antipseudomonaalse aktiivsuse tõttu väga piiratud.
Ureidopenitsilliinid
Ureidopenitsilliinide kõige olulisem esindaja on asotsilliin.
Aslociliin
Aslociliin on väga aktiivne enamiku gramnegatiivsete mikroorganismide vastu:
- Pseudomonas aeruginosa ja muud pseudomonaadid;
- protea;
- Haemophilus influenzae;
- gonokokid;
- bakteroidid.
Ravim on b-laktamaaside toime suhtes ebastabiilne, seetõttu on selle kliiniline kasutamine väga piiratud.
Inhibiitoritega kaitstud penitsilliinid
Peamine mehhanism mikroobide resistentsuse tekkeks b-laktaamantibiootikumide suhtes on b-laktamaasi ensüümide süntees. Selle mehhanismi ületamiseks on loodud ained, mis inaktiveerivad b-laktamaase.
Need sisaldavad:
- klavulaanhape;
- sulbaktaamid;
- tasobaktaamid.
Penitsilliinide ja ülaltoodud ainete kombinatsiooni tulemusena moodustuvad tugevad kompleksid. Inhibiitoritega kaitstud penitsilliinide kasutamine võimaldab teil laiendada antibiootikumide toimet.
Amoksitsilliin / klavulanaat
Võrreldes amoksitsilliiniga on amoksitsilliin / klavulanaat tõhusam omandatud resistentsusega bakterid, mis on tingitud b-laktamaaside sünteesist (Haemophilus influenzae, stafülokokid).
Ravim ei mõjuta järgmisi mikroobe:
- Pseudomonas aeruginosa;
- Serratia spp.;
- Acinetobacter spp.
Amoksitsilliini / klavulanaadi kasutamise peamised näidustused on sarnased amoksitsilliiniga (kasutatakse sagedamini krooniliste põletikuliste protsesside korral).
Kasutatakse ka:
- naha ja pehmete kudede nakkuslik patoloogia;
- kõhuõõne infektsioonid;
- kemoprofülaktika pärast operatsiooni.
Ampitsilliin / sulbaktaam
Ampitsilliini / sulbaktaami antimikroobne toime on sarnane amoksitsilliini / klavulanaadi toimega, kuid seda ei kasutata krooniliste infektsioonide raviks.
Peamised näidustused:
- kurgu, hingetoru, bronhide, kopsude, samuti kõrva ja nina bakteriaalne nakkuspatoloogia;
- Urogenitaalsed infektsioonid;
- naha ja selle all olevate pehmete kudede nakkuslik patoloogia;
- operatsioonijärgne antibiootikumide profülaktika.
Amoksitsilliin / sulbaktaam
Amoksitsilliinil / sulbaktaamil on bakteritsiidne toime paljudele mikroorganismidele:
- kõik kookid (välja arvatud oksatsilliiniresistentsed);
- listeria;
- hemofiilne kepp;
- anaeroobid.
Ravim on vähem aktiivne enterokokkide ja enterobakterite vastu.
Näidustused kasutamiseks on järgmised:
- naha, urogenitaaltrakti, kõhuorganite nakkuslik patoloogia;
- raske kopsupõletik;
- operatsioonijärgne profülaktika kirurgias ja günekoloogias.
Tikarciliin / klavulanaat
Tikarciliin / klavulanaat on näidustatud mitmesuguste haiglainfektsioonide (nasokomiaalne infektsioon mehaanilisel ventilatsioonil, abstsesspneumoonia) korral.
Tsefalosporiinid
Tsefalosporiinide toimemehhanism on sarnane penitsilliinidega, kuid neil on tugevam resistentsus b-laktamaaside suhtes.
I põlvkonna tsefalosporiinid
Esimese põlvkonna tsefalosporiinide tüüpilised esindajad: tsefasoliin ja tsefaleksiin. Neid ravimeid iseloomustab laia toimespektriga antimikroobne toime. Valdav mõju grampositiivsetele mikroorganismidele. Peamine erinevus keemiaravi ravimite põlvkond on oma kõrge stafiilokokivastane aktiivsus. I põlvkonna tsefalosporiinid on tõhusad paljude gramnegatiivsete mikroobide vastu, kuid on tundlikud b-laktamaaside toime suhtes.
Peamised näidustused:
- valusad kõrid;
- naha ja nahaaluse rasva nakkuslik patoloogia;
- nakkuslike komplikatsioonide ennetamine pärast operatsiooni.
II põlvkonna tsefalosporiinid
Teise põlvkonna tsefalosporiinide peamine esindaja on tsefuroksiim.
Järgmised mikroobid on ravimi toime suhtes tundlikud:
- gramnegatiivsed mikroobid (Escherichia coli, Klebsiella, Salmonella);
- streptokokid;
- stafülokokid.
Tsefuroksiimi kasutatakse samade infektsioonide raviks nagu esimese põlvkonna tsefalosporiinid.
Kuid gramnegatiivsetele mikroorganismidele avaldatava toime tõttu on see näidustatud:
- ülemiste hingamisteede nakkuslik patoloogia;
- kuseteede nakkuslik patoloogia.
Tsefakloori kasutatakse samadel juhtudel kui tsefuroksiimi, välja arvatud keskkõrvapõletikud.
III põlvkonna tsefalosporiinid
Kliinikus on kõige populaarsemad III põlvkonna tsefalosporiinid, mida seostatakse suure aktiivsusega gramnegatiivsete mikroorganismide (sh haiglate enterobakterite tüved) vastu. Tseftasidiimi ja tsefoperasooni kasutatakse Pseudomonas aeruginosa infektsioonide raviks. Tsefotaksiim ja tseftriaksoon on aktiivsed streptokokkide ja pneumokokkide vastu, kuid praktiliselt ei mõjuta stafülokokke.
Tseftriaksooni ja tsefotaksiimi peamised kasutusalad:
- erineva lokaliseerimisega rasked infektsioonid (hingamisteede organid, luu- ja lihaskonna süsteem, sooleinfektsioonid);
- sapiteede infektsioonid (tsefotaksiimi puhul);
- bakteriaalne endokardiit ja puukborrelioos (tseftriaksooni puhul).
IV põlvkonna tsefalosporiinid
IV põlvkonna tsefalosporiinide peamine esindaja on tsefepiim. Ravimi antimikroobne spekter on tsefotaksiimi lähedal, kuid see on aktiivsem grampositiivsete kokkide vastu ja on resistentsem b-laktamaaside suhtes.
Cefepime'i kasutatakse raskete infektsioonide korral, mis on põhjustatud haiglarakkude polüresistentsetest tüvedest.
Narkootikumide nimed ja hinnad
| Ravimi nimi | Vabastamisvorm | hind, hõõruge. |
| Bensüülpenitsilliin | Viaalid | 20-100 |
| Fenoksümetüülpenitsilliin | Tabletid, siirup | 20-80 |
| Oksatsilliin | Tabletid, viaalid | 20-50 |
| Ampitsilliin | Tabletid, suspensioon, viaalid | 20-50 |
| Amoksitsilliin | Tabletid, kapslid, suspensioon | 50-150 |
| Amoksitsilliin / klavulanaat | Tabletid, siirup, viaalid | 200-300 |
| Ampitsilliin / sulbaktaam | Viaalid | 150-200 |
| Amoksitsilliin / sulbaktaam | Viaalid | 250-300 |
| Tsefasoliin | Viaalid | 30-50 |
| Tsefaleksiin | Kapslid, suspensioon | 40-100 |
| Tsefuroksiim | Viaalid, tabletid, suspensioon | 100-200 |
| Tsefotaksiim | Viaalid | 30-50 |
| Tseftriaksoon | Viaalid | 30-100 |
| Tseftasidiim | Viaalid | 90-110 |
| Tsefoperasoon | Viaalid | 100-150 |
| Tsefepim | Viaalid | 100-200 |
B-laktaamantibiootikumid on üks arvukamaid keemiaravimite rühmi. Kõigi esindajate ühised jooned on b-laktaamitsükli olemasolu struktuuris ja väljendunud bakteritsiidne toime. Erinevad ravimid erinevad antimikroobse toime spektrist, mis põhjustab erinevusi näidustustes.
Mõned b-laktaamid on juba kaotanud oma tähtsuse mikroobide resistentsuse kujunemise tõttu, teised on tõhusad isegi raskete haiglainfektsioonide raviks. Enamikul ravimitel on madal toksilisus ja need on heaks kiidetud kasutamiseks raseduse ja imetamise ajal.
Beetalaktaamide videod
Beetalaktaamide põhiline farmakoloogia. 2. osa: