Sisältö
- Yleiskatsaus tuberkuloomaan
- ICD-10-koodi
- Nekroottisen muodostuman syntyminen
- Taudin tarttuvuus
- Tuberkulooman lajikkeet
- Mikä on ero tuberkuloosista?
- Tuberkulooman syyt
- Vaihtoehdot taudin kulusta
- Vakaa virtaus
- Progressiivinen tuberkulooma
- Regressiivinen kurssi
- Keuhkotuberkulooman ensisijaiset ja toissijaiset oireet
- Diagnostiset menetelmät
- Toistuva tuberkulooma
- Keuhkovaurion hoitovaihtoehdot
- Kemoterapian käyttö
- Leikkaus
- Perinteinen lääketiede tukihoitona
- Potilaan ennuste
- Toipuminen sairaudesta
- Ennaltaehkäisevät toimenpiteet
Mycobacterium tuberculosis leviäminen keuhkokudokseen johtaa soluttautumien, nekroosipesien ja hajoamisen muodostumiseen. Rajoitettu kapseli, jossa on kaseettista sisältöä (tuberkulooma), voi olla taudin tai sen komplikaation itsenäinen muoto.
Oikean diagnoosin saamiseksi riskiryhmän potilaiden on ymmärrettävä, miten keuhkotuberkulooma kehittyy, mikä se on, hoidon seuraukset ja ennuste.
Yleiskatsaus tuberkuloomaan
Tuberkulooma tai tuberkulooma on tilavuusmuodostus, joka koostuu juustoisen (kaseoosisen) nekroosin vyöhykkeestä ja tiheästä kaksikerroksisesta kapselista. Useimmiten se kehittyy infiltratiivisen, levinneen tai polttavan keuhkotuberkuloosin seurauksena. Potilailla, joilla on alun perin diagnosoitu sairaus, tuberkuloomia esiintyy 4-6%: ssa tapauksista.
Kalvo, joka erottaa nekroottisen fokuksen keuhkokudoksesta, koostuu granuloomista ja fibriinikuiduista. Kapselin rakenne ja paksuus riippuvat sekundaarisen tuberkuloosin patogeneesistä.
ICD-10-koodi
Kansainvälisen tautiluokituksen (ICD-10) mukaan keuhkotuberkulooma kuuluu ryhmään A-15. Diagnoosin alaryhmä valitaan sen mukaan, mikä tutkimus vahvisti mykobakteerien läsnäolon: histologinen, bakterioskooppinen jne.
Harvoissa tapauksissa kaseoosikroottisilla polttimilla on erilainen lokalisointi. Esimerkiksi aivokalvon tuberkuloomalla on koodi A17.1.
Nekroottisen muodostuman syntyminen
Rajoitetun nekroosin painopisteen muodostuminen on kehon vastaus mykobakteerien elintärkeään toimintaan kudoksissa. Antibioottien tai muiden tekijöiden vaikutuksesta tuberkuloottisen keskittymän ympärillä oleva tulehdus liukenee vähitellen, ja sen tilalle ilmestyy soluttautuminen, joka sisältää juusto-nekroottisia massoja.
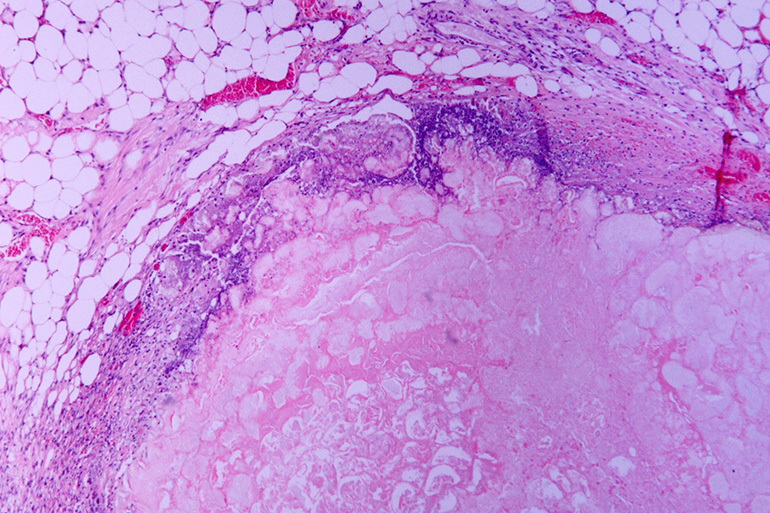
Keskivyöhykkeen ympärille ilmestyy rakeita, jotka koostuvat nuorista sidekudoksista ja immuunisoluista (lymfosyytit, makrofagit jne.). Ne muodostavat kapselin ensimmäisen kerroksen, joka edelleen erottaa kaseoman terveistä keuhkoista. Reuna -alueella painopiste on peitetty kollageenikuiduilla, jotka muuttuvat tiheäksi kuitukudokseksi.
Kapselin halkaisija on 12-110 mm. Patologisen koulutuksen kehittäminen kestää 1-3 vuotta.
Taudin tarttuvuus
Tiheä sidekudoskalvo estää mykobakteerien leviämisen keuhkojen läpi ja niiden erittymisen ysköksen mukana. Siten eristetty tuberkulooma ei ole tarttuva muille.
Kuitenkin, jos kaseusmassat ovat sulanneet suojakuoren, infektio leviää nopeasti keuhkoputkien kautta. Painopisteen hajoamisen myötä tuberkuloosi uusiutuu ja keuhkovaurion alue kasvaa.
Valutettu tuberkulooma on myös vaarallinen muille ihmisille. Yhteydessä keuhkoputken kanssa se erittää nekroottisia massoja ylempiin hengitysteihin.
Tuberkulooman lajikkeet
Morfologian mukaan tuberkuloomat luokitellaan seuraaviin tyyppeihin:
- Infiltratiivinen keuhkokuume. Se kehittyy infiltraattien epätäydellisen imeytymisen seurauksena toissijaisessa sairaudessa. Tarkennuksen rakenteessa kaseosivyöhykkeet vuorottelevat epiteeligranuloomien kanssa. Sidekudoskapselin seinillä on vähimmäispaksuus.
- Yksinäinen. Muodostelman rakenne voi olla homogeeninen (yhtenäinen) tai kerrostettu. Homogeenisessa tuberkuloomassa on selkeä keskialue, jossa on karkeaa massaa ja kaksikerroksinen kapseli. Kerrostettuja polttimia esiintyy taudin aaltomaisen kulun yhteydessä. Kaseosivyöhykkeet niissä sijaitsevat samankeskisesti ja erotetaan sidekuitujen seinistä.
- Konglomeraatti. Se on monimutkainen useista kaseosipisteistä, jotka rajoittuvat yhteen yhteiseen kapseliin. Painopisteen rakenne on homogeeninen. Useiden nekroosivyöhykkeiden yhdistelmän vuoksi kapseli on muodoltaan epäsäännöllinen.
Tärkeää tietoa: Kliininen kuva fibrocavernous keuhkotuberkuloosin kulusta
Muodostelman koon mukaan ne on jaettu pieniin (enintään 20 mm), keskikokoisiin (20-40 mm), suuriin (40-60 mm) ja jättiläisiin (yli 60 mm).
Mikä on ero tuberkuloosista?
Ero tuberkuloosityyppien välillä
| Kriteeri | Tuberkulooma | Ensisijainen tuberkuloosikompleksi | Fokusairaus | Infiltratiivinen tuberkuloosi |
| Kehityksen luonne | Useimmissa tapauksissa toissijainen | Ensisijainen | Toissijainen | |
| Polttimien lokalisointi | Keuhkojen perifeerisissä segmenteissä | Segmentit I ja II | Pääasiassa ylemmissä segmenteissä | |
| Tarttuvuus | Bakteerien eristäminen on mahdollista vain, jos kalvo on vaurioitunut tai kosketuksissa keuhkoputken kanssa. | Ei tarttuva | Tarttuva rappeutumisessa | |
| Kliininen kuva | Voi olla oireeton | Edistyy kuumetta ja myrkytystä | On epäselvä kuva, voimakkaita oireita havaitaan vain 30%: lla potilaista | Kurssin ominaisuudet riippuvat soluttautumistyypistä |
| Röntgenmerkit | Tasainen pyöristetty varjostus | Rintojen imusolmukkeiden laajentuminen, imusolmukkeiden tulehdus, keuhkokudoksen vaurioituneet alueet | Pienet (enintään 10 mm) polttot, joissa on pyöristetyt tai epäselvät muodot | Vastaavan muodon tummuminen, hajoaminen - keskellä valaistumisalueita |
| Muutokset veressä | Progressiivisella tuberkuloomalla - leukosytoosi, lisääntynyt ESR ja muut merkit | Leukosytoosi, neutrofilia, lymfosytopenia, kohonnut ESR | Lisääntynyt ESR | Valkosolujen määrän siirtyminen vasemmalle, pienillä soluttautumisilla muutokset ovat merkityksettömiä |
| Tuberkuliinitestin reaktio | Negatiivinen eristetyn kapselin kanssa | Positiivinen | Voi olla väärä negatiivinen | Positiivinen useimmissa tapauksissa, jopa ilman hajoamista ja bakteerien erittymistä |
Tuberkulooman syyt
Useimmiten keuhkotuberkuloomat kehittyvät taudin toissijaisten muotojen jälkeen: polttoväli, infiltratiivinen, levinnyt jne. Joissakin tapauksissa ne ovat komplikaatioita intrathoracic -imusolmukkeiden tai primaarisen tuberkuloosikompleksin sairaudesta.
80% potilaista, joilla on kapseloitu koulutus, on aiemmin saanut antibioottihoitoa. Syynä kaseettiseen keskittymiseen voi olla tehoton lääkkeiden yhdistelmä, väärä lääkitys tai pitkä tauko hoidossa.
Immuniteetin yliherkkyydellä on tärkeä rooli taudin patogeneesissä. Potilailla, joilla on aineenvaihduntahäiriöitä (esim. Diabetes mellitus), on suurempi riski sairastua tuberkuloomaan.
Useimmiten tämä taudin muoto kehittyy 20-40-vuotiailla miehillä.
Vaihtoehdot taudin kulusta
Tuberkulooma voi olla vakaa, edistyä tai taantua. Taudin kulku vaikuttaa hoitomenetelmän valintaan ja potilaan toipumisen ennusteeseen.
Vakaa virtaus
Kun tauti on vakaa, muodostuminen ei muutu kooltaan röntgenogrammissa, mutta se voi aiheuttaa kehon kroonisen myrkytyksen. Tauti etenee ilman oireita tai poistettu kliininen kuva. Märkä yskä voi ilmetä.

Progressiivinen tuberkulooma
Progressiivinen tuberkulooma on taudin aggressiivisin muoto, jolle on tunnusomaista tulehduksen esiintyminen kapseleiden ympärillä. Patologian etenemiseen voi liittyä sellaisia ilmiöitä kuin:
- keskittymisen löystyminen;
- kuitukalvon sulaminen;
- kaseusmassojen vapautuminen tyhjennettävän keuhkoputken läpi muodostaen ontelon kapselin tilalle;
- imusolmukkeiden ja ympäröivän keuhkokudoksen infektio.
Regressiivinen kurssi
Regressiivisellä kurssilla kapselin kaseettinen sisältö kalkkeutuu ja kuitukalvo hyalinisoidaan. Sidekudoksen tuhoutuminen ja sen kyllästäminen plasman proteiineilla johtaa vaurion arpeutumiseen.
Röntgenkuvat voivat osoittaa tuberkulooman vähenemisen.
Keuhkotuberkulooman ensisijaiset ja toissijaiset oireet
Useimmissa tapauksissa kapseloidun fokuksen muodostuminen on oireetonta. Ensimmäiset patologian merkit voivat olla:
- heikkous, väsymys;
- yöhikoilut;
- subfebriilin lämpötila;
- usein yskä (kuiva tai vähän limaa);
- laihtuminen ja ruokahalu;
- rintakipu polttimien alueella (subpleuraalinen lokalisointi).
Tärkeää tietoa: Kliininen kuva tuberkuloosin keuhkopussintulehduksen kehittymisestä ihmisillä

Progressiivisen ja valutetun tuberkulooman yhteydessä voidaan havaita märkä yskä, johon on lisätty verta. Kapselin sulaminen ja infektion leviäminen lisää lämpötilaa ja lisää myrkytystä.
Diagnostiset menetelmät
Taudin varhainen diagnosointi on vaikeaa useiden tekijöiden vuoksi:
- poistettu kliininen kuva;
- suuri määrä vääriä negatiivisia tuberkuliinitestien tuloksia;
- mykobakteerien puuttuminen keuhkoputkista ja ysköksestä kapselin täydellisen hajoamisen vaiheeseen asti.
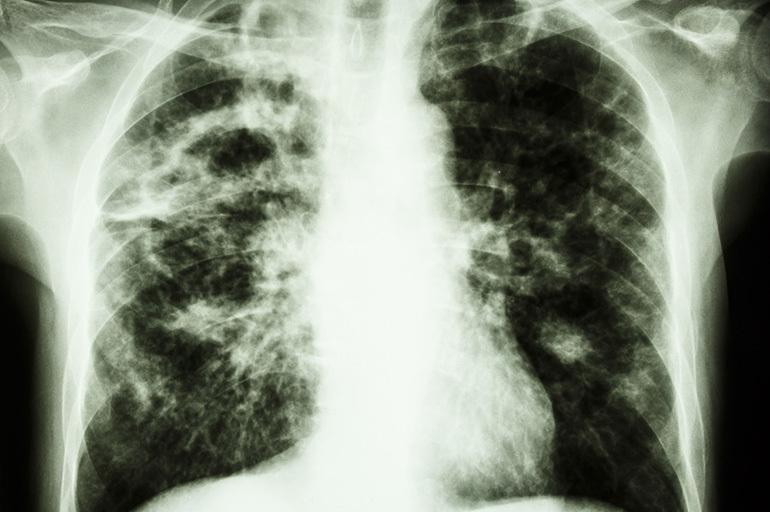
Tarkimmat ensisijaiset menetelmät tuberkuloosin diagnosoimiseksi ovat keuhkojen fluorografia ja röntgenkuvaus. Negatiivisissa kuvissa nekroottiset vauriot näkyvät pyöristetyinä muodostelmina, joissa on sileät tai kampasuorat.
Taudin pitkän kulun ja suurikokoisten tuberkuloomakapselien muoto voi olla epäsäännöllinen tai soikea. Tässä tapauksessa kehällä havaitaan tiheämpiä kalkkeutuneita sulkeumia. Kun kyseessä on konglomeraattityyppinen tuberkulooma, kuitukalvon sisällä on useita eri tiheyden polttopisteitä.
Joillakin potilailla kapseli on yhdistetty keuhkojen juuriin naruilla tai keuhkoputkella.
Samankaltaisessa rakenteessa röntgenogrammissa on väärä tuberkulooma - ontelo, joka on täynnä kaseusmassoja. Kun keuhkoputki on tukossa, ontelon sisällön ulosvirtaus on vaikeaa ja muodostaa tiheän homogeenisen muodostuman.
Taudin ei-tarttuvan etiologian poissulkemiseksi potilas voidaan lähettää CT: hen, bronkoskopiaan, biopsiaan ja torakoskopiaan. Patologian differentiaalidiagnoosi suoritetaan loistaudin, aspergillooman, sekundaaristen pahanlaatuisten kasvainten, hamartoman ja keuhkosyövän kanssa.
Instrumentaalisten tutkimusten lisäksi fhtiatrian lääkärit käyttävät myös laboratoriomenetelmiä:
- yleiset veri- ja virtsakokeet;
- ysköksen ja keuhkopesuhuuhtelun bakteriologinen tutkimus;
- herkistyneiden lymfosyyttien testit (quantiferon -testi, T.SPOT.TB).
Tutkiessaan potilasta lääkäri suorittaa keuhkojen kuuntelun. Hengityksen vinkuminen ja keuhkopussin hankaus voivat olla merkkejä tuberkuloomasta. Tubinfektion tunnistamiseksi suoritetaan Mantoux- tai Diaskintest -testi, mutta prosessin eristämisen vuoksi ne voivat antaa väärän negatiivisen tuloksen.
Toistuva tuberkulooma
Tämä taudin muoto ei käytännössä toistu, mutta se voi muuttua kaseoosiseksi, levinneeksi tai tunkeutuvaksi tuberkuloosiksi. Patologian uudelleenkehitys voi tapahtua kosketuksessa potilaan kanssa, jolla on aktiivinen sairaus.
Keuhkovaurion hoitovaihtoehdot
Tuberkulooman tyypistä, koosta ja komplikaatioista riippuen määrätään kemoterapiaa tai leikkausta. Pienillä rajoitetuilla polttimilla ja taudin suljetulla muodolla on mahdollista parantaa potilas ilman leikkausta.
Kemoterapian käyttö
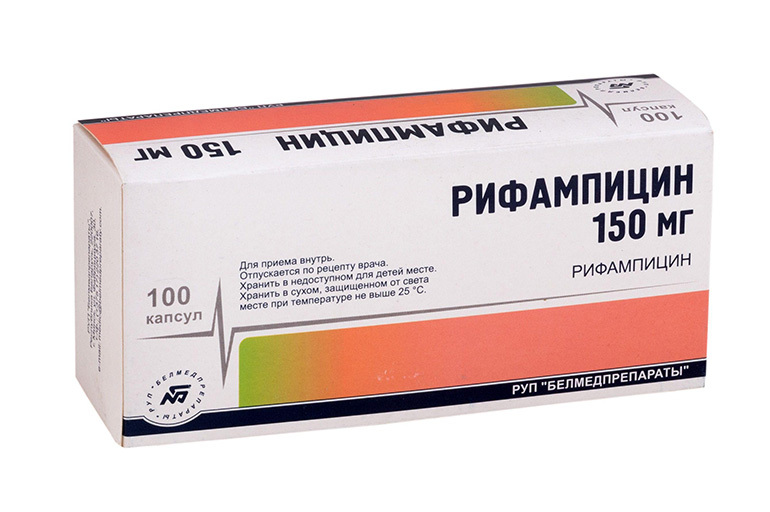
Kemoterapia sisältää 4 antibakteerista lääkettä:
- Rifampisiini;
- Etambutoli;
- Isoniatsidi;
- Pyratsinamidi.
2-3 kuukauden kuluessa hoidosta harjoitetaan 4-komponenttista hoito-ohjelmaa ja seuraavien 4-6 kuukauden aikana 3-komponenttihoitoa. Useilla lääkeresistensseillä tai negatiivisilla dynamiikoilla käytetään 5- ja 6-komponenttisia lääkehoitoja.
Ennen tuberkuloosin parantamista määritetään eristetyn mykobakteerikannan herkkyys antibiooteille.
Seuraavia menetelmiä käytetään immuniteetin stimuloimiseen ja nekroosin keskittymisen ratkaisemiseen:
- tuberkuliinihoito;
- hyaluronidaasin käyttöönotto;
- ultraääni ja magneettiterapia.
Leikkaus
Kirurginen interventio on esitetty:
- suurella nekroottisen fokuksen koolla (yli 20 mm);
- useiden eristettyjen kapseleiden läsnäolo, konglomeraattityyppinen muodostuminen;
- akuutti tuberkuloosimyrkytys;
- taudin nopea eteneminen;
- keuhkoputkien osallistuminen;
- kapselin hajoaminen, johon liittyy bakteerien vapautuminen;
- ei vastetta lääkehoitoon 3-4 kuukauteen.
Painopisteen koosta ja taudin kulusta riippuen suoritetaan yksi kahdesta leikkaustyypistä: tuberkulooman poistaminen tai keuhkojen rajoitettu resektio. Jos infektio leviää, tehdään segmentektomia tai lobektomia.
Tärkeää tietoa: Infiltratiivisen keuhkotuberkuloosin kliininen kuva ja vivahteet
Leikkauksen jälkeen potilaalle määrätään tuberkuloosilääkkeitä kuuden kuukauden ajaksi. Tämä vähentää uusiutumisen todennäköisyyttä ja estää mykobakteerien lisääntymisen muilla herkistyneillä keuhkoalueilla.
Perinteinen lääketiede tukihoitona
Kansanlääkkeet eivät korvaa riittävää kemoterapiaa ja leikkausta, mutta ne voivat helpottaa ysköksen poistoa, vähentää myrkytystä ja rauhoittaa potilasta. Tehokkaimmat ovat:
- aloe-, kalanchoe- ja echinacea -uutteet;
- vehnänruohon juurten keittäminen maidossa;
- celandine -kvass;
- sammalta, ohraa, kauraa ja karhua sisältävä infuusio;
- mehiläishoitotuotteet (hunaja, mehiläisleipä, propolis ja podmore);
- keittäminen kaurasta ja leseistä;
- äiti-äitipuoli, oregano (oregano), apila, villiruusu, mäkikuisma;
- rusinoiden ja ohran keittäminen.

Jotkut parantajat käyttävät myös maitoa salaliittoja.
Potilaan ennuste
Spesifinen tuberkuloosilääkitys johtaa potilaan täydelliseen paranemiseen 95%: ssa tapauksista. 5%: lla potilaista kehittyy vakavia komplikaatioita: hengitysvajaus, keuhkojen atelektaasi (romahtaminen), massiivinen verenvuoto jne.
Jos hoitoa ei ole, taudin aktiivinen muoto kehittyy vähitellen. Mykobakteerien leviämisen vuoksi muodostumisen hajoamisvaiheessa vaikuttaa keuhkojen segmentti tai koko lohko.
Hoidon ennenaikainen lopettaminen, annoksen luvaton pienentäminen ja unohdetut lääkkeet voivat johtaa lääkeresistenttien Kochin bakteerikantojen syntymiseen. Potilaiden, joilla on resistenttejä tuberkuloosimuotoja, hoito edellyttää vähintään 5 antibiootin käyttöä suurimmilla annoksilla.
Toipuminen sairaudesta
Toipuminen sairaudesta kestää 1-2 vuotta. Potilaiden tulee saada ravitseva ruokavalio, joka sisältää runsaasti proteiineja, rasvoja ja vitamiineja.

Kemoterapian päätyttyä potilaille näytetään kylpylähoito. Mineraalikylvyt, aeroterapia, merikylpy jne. Edistävät elpymistä.
Ennaltaehkäisevät toimenpiteet
Tuberkulooman kehittymisen estämiseksi käytetään samoja menetelmiä kuin taudin muiden muotojen ehkäisyyn. Patologian kehittymisen riskin minimoimiseksi tarvitset:
- lopeta alkoholin käyttö, tupakointi ja huumeiden käyttö;
- syödä hyvin, sisällyttää hedelmät ja vihannekset ruokavalioon;
- käytä 8-9 tuntia päivässä nukkumaan yöllä;
- hoitaa kroonisen tulehduksen polttoaineet ajoissa kehossa;
- noudattaa ruokavaliota ja suorittaa erikoistutkimuksia aineenvaihduntasairauksien (diabetes mellitus, kilpirauhasen sairaudet jne.) varalta;
- ottaa vitamiini- ja kivennäiskomplekseja epidemioiden aikana, lisääntynyt fyysinen rasitus, stressi ja tartuntatautien hoito;
- käytä henkilökohtaisia suojavarusteita kosketuksissa tuberkuloosipotilaiden kanssa sekä työskennellessäsi myrkyllisten aineiden, metallin, rakennus- ja puupölyn kanssa;
- tehdään vuosittain ennaltaehkäisevä lääkärintarkastus ja fluorografia.
Tuberkulooman ehkäisymenetelmä hoidon aikana on lääkäriin kuuluvien suositusten tarkka noudattaminen.
Riskiryhmille BCG: n uudelleen rokotus on tarkoitettu aikuisikään. Tähän ryhmään kuuluvat:
- alueiden asukkaat, joilla on huono epidemiologinen tilanne;
- tuberkuloosiasioiden, tartuntatautien ja diagnostiikkalaboratorioiden henkilökunta;
- tuberkuloosipotilaiden perheenjäsenet;
- potilaat, joilla on erilaisia immuunipuutoksen muotoja (rokotettu inaktivoidulla rokotteella).
Kosketettaessa potilasta, jolla on avoin taudin muoto, määrätään ennaltaehkäisevä antibioottikuuri, joka kestää 3-6 kuukautta. Ennaltaehkäisevä kurssi voi sisältää isoniatsidin, rifampisiinin, protionamidin, sykloseriinin, pyratsinamidin, kanamysiinin, viomysiinin ja muiden lääkkeiden ottamisen.



