Contenu
- Présentation du Tuberculome
- Code CIM-10
- L'émergence d'une formation nécrotique
- Contagiosité de la maladie
- Variétés de tuberculome
- Quelle est la différence avec la tuberculose
- Causes du tuberculome
- Variantes de l'évolution de la maladie
- Débit stable
- Tuberculome progressif
- Cours régressif
- Symptômes primaires et secondaires du tuberculome pulmonaire
- Méthodes de diagnostic
- Tuberculome récurrent
- Options de traitement des lésions pulmonaires
- L'utilisation de la chimiothérapie
- Opération
- La médecine traditionnelle comme thérapie de soutien
- Pronostic des patients
- Récupération de la maladie
- Mesures préventives
La propagation de Mycobacterium tuberculosis dans le tissu pulmonaire conduit à la formation d'infiltrats, de foyers de nécrose et de carie. Une capsule limitée à contenu caséeux (tuberculome) peut être une forme indépendante de la maladie ou de sa complication.
Pour un diagnostic rapide, les patients du groupe à risque doivent comprendre comment se développe le tuberculome pulmonaire, ce que c'est, les conséquences et le pronostic du traitement.
Présentation du Tuberculome
Le tuberculome, ou tuberculome, est une formation volumétrique constituée d'une zone de nécrose au fromage (caséeuse) et d'une capsule dense à deux couches. Le plus souvent, il se développe à la suite d'une tuberculose pulmonaire infiltrante, disséminée ou focale. Chez les patients dont la maladie a été initialement diagnostiquée, des tuberculomes sont retrouvés dans 4 à 6 % des cas.
La membrane qui sépare le foyer nécrotique du tissu pulmonaire est constituée de granulomes et de fibres de fibrine. La structure et l'épaisseur de la capsule dépendent de la pathogenèse de la tuberculose secondaire.
Code CIM-10
Selon la Classification internationale des maladies (CIM-10), le tuberculome pulmonaire appartient au groupe A-15. Le sous-groupe du diagnostic est sélectionné en fonction de l'étude qui a confirmé la présence de mycobactéries: histologique, bactérioscopique, etc.
Dans de rares cas, les foyers caséeux-nécrotiques ont une localisation différente. Par exemple, le tuberculome méningé porte le code A17.1.
L'émergence d'une formation nécrotique
La formation d'un foyer limité de nécrose est la réponse du corps à l'activité vitale des mycobactéries dans les tissus. Sous l'influence d'antibiotiques ou d'autres facteurs, l'inflammation autour du foyer tuberculeux se dissout progressivement et à sa place apparaît un infiltrat contenant des masses nécrotiques caillées.
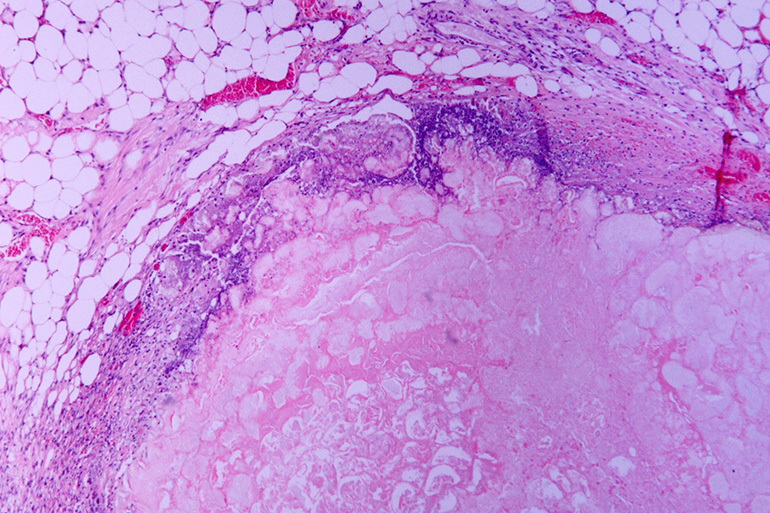
Autour de la zone centrale apparaissent des granulations constituées de tissu conjonctif jeune et de cellules immunitaires (lymphocytes, macrophages…). Ils forment la première couche de la capsule, qui séparera davantage le caséome des poumons sains. À la périphérie, le foyer est recouvert de fibres de collagène, qui se transforment en tissu fibreux dense.
Le diamètre de la capsule est de 12 à 110 mm. Le développement de l'éducation pathologique prend 1-3 ans.
Contagiosité de la maladie
La membrane dense du tissu conjonctif empêche la propagation des mycobactéries dans les poumons et leur excrétion avec les expectorations. Ainsi, le tuberculome isolé n'est pas contagieux pour les autres.
Cependant, si les masses caséeuses ont fait fondre la coque protectrice, alors l'infection se propage rapidement par la voie bronchogénique. Avec la désintégration du foyer, la tuberculose rechute et la surface des lésions pulmonaires augmente.
Le tuberculome drainé est également dangereux pour les autres. En communiquant avec les bronches, il sécrète des masses nécrotiques dans les voies respiratoires supérieures.
Variétés de tuberculome
Par morphologie, les tuberculomes sont classés dans les types suivants :
- Pneumonie infiltrante. Il se développe à la suite d'une résorption incomplète des infiltrats dans une maladie secondaire. Dans la structure du foyer, des zones caséeuses alternent avec des granulomes épithélioïdes. Les parois de la capsule de tissu conjonctif ont une épaisseur minimale.
- Solitaire. La structure de la formation peut être homogène (uniforme) ou stratifiée. Le tuberculome homogène a une zone centrale prononcée avec une masse caillée et une capsule à deux couches. Des foyers en couches se produisent avec une évolution ondulatoire de la maladie. Les zones caséeuses en eux sont situées de manière concentrique et sont séparées par des parois de fibres conjonctives.
- Conglomérat. C'est un complexe de plusieurs foyers caséeux, qui se limitent à une capsule commune. La structure du foyer est homogène. En raison de la combinaison de plusieurs zones de nécrose, la capsule est de forme irrégulière.
Une information important: Le tableau clinique de l'évolution de la tuberculose pulmonaire fibrocaverneuse
Selon la taille de la formation, ils sont divisés en petits (jusqu'à 20 mm), moyens (de 20 à 40 mm), grands (de 40 à 60 mm) et géants (plus de 60 mm).
Quelle est la différence avec la tuberculose
Différence entre les types de tuberculose
| Critère | Tuberculome | Complexe primaire de la tuberculose | Maladie focale | Tuberculose infiltrante |
| La nature du développement | Dans la plupart des cas, secondaire | Primaire | Secondaire | |
| Localisation des foyers | Dans les segments périphériques des poumons | Dans les segments I et II | Principalement dans les segments supérieurs | |
| Contagiosité | L'isolement des bactéries n'est possible que si la membrane est endommagée ou en contact avec la bronche. | Non contagieux | Infectieux dans la pourriture | |
| Image clinique | Peut être asymptomatique | S'accompagne de fièvre et d'intoxication | A une image floue, des symptômes prononcés sont observés chez seulement 30% des patients | Les caractéristiques du cours dépendent du type d'infiltrats |
| Signes aux rayons X | Présence d'ombrages arrondis homogènes | Élargissement des ganglions lymphatiques du sein, inflammation des vaisseaux lymphatiques, zones de lésions du tissu pulmonaire | La présence de petits foyers (jusqu'à 10 mm) aux contours arrondis ou flous | La présence d'un assombrissement de la forme correspondante, avec pourriture - avec des zones d'illumination au centre |
| Modifications de la formule sanguine | Avec tuberculome progressif - leucocytose, augmentation de la VS et autres signes | Leucocytose, neutrophilie, lymphopénie, augmentation de la VS | ESR augmenté | Déplacement du nombre de leucocytes vers la gauche, avec de petits infiltrats, les changements sont insignifiants |
| Réaction au test à la tuberculine | Négatif avec capsule isolée | Positif | Peut être faux négatif | Positif dans la plupart des cas, même en l'absence de carie et d'excrétion bactérienne |
Causes du tuberculome
Le plus souvent, les tuberculomes pulmonaires se développent après les formes secondaires de la maladie: focale, infiltrante, disséminée, etc. Dans certains cas, ils sont une complication de la maladie des ganglions lymphatiques intrathoraciques ou du complexe tuberculeux primaire.
80% des patients avec une éducation encapsulée ont déjà reçu une antibiothérapie. La cause d'un foyer caséeux peut être une combinaison inefficace de médicaments, une médication inappropriée ou une longue interruption du traitement.
L'hypersensibilisation de l'immunité joue un rôle important dans la pathogenèse de la maladie. Les patients atteints de troubles métaboliques (p. ex., diabète sucré) présentent un risque accru de développer un tuberculome.
Le plus souvent, cette forme de la maladie se développe chez les hommes de 20 à 40 ans.
Variantes de l'évolution de la maladie
Le tuberculome peut être stable, progresser ou régresser. L'évolution de la maladie influence le choix de la méthode de traitement et le pronostic de guérison du patient.
Débit stable
Avec une évolution stable de la maladie, la formation ne change pas de taille sur le radiogramme, mais elle peut provoquer une intoxication chronique du corps. La maladie évolue sans symptômes ou avec un tableau clinique effacé. Une toux grasse peut survenir.

Tuberculome progressif
Le tuberculome progressif est la forme la plus agressive de la maladie, caractérisée par la présence d'une inflammation autour des capsules. La progression de la pathologie peut s'accompagner de phénomènes tels que:
- relâchement de la mise au point;
- fusion de la membrane fibreuse;
- la libération de masses caséeuses par la bronche drainante avec formation d'une cavité à la place de la capsule ;
- infection des ganglions lymphatiques et du tissu pulmonaire environnant.
Cours régressif
Avec une évolution régressive, le contenu caséeux de la capsule est calcifié et la membrane fibreuse est hyalinisée. La destruction du tissu conjonctif et son imprégnation avec des protéines plasmatiques entraînent une cicatrisation de la lésion.
Les images radiographiques peuvent montrer une diminution du tuberculome.
Symptômes primaires et secondaires du tuberculome pulmonaire
Dans la plupart des cas, la formation d'un foyer encapsulé est asymptomatique. Les premiers signes de pathologie peuvent être :
- faiblesse, fatigue;
- sueurs nocturnes;
- température subfébrile;
- toux fréquente (sèche ou avec peu de mucosités);
- perte de poids et d'appétit;
- douleur thoracique dans la zone des foyers (avec localisation sous-pleurale).
Une information important: Le tableau clinique du développement de la pleurésie tuberculeuse chez l'homme

Avec un tuberculome évolutif et drainé, une toux grasse avec un mélange de sang peut être observée. La fonte de la capsule et la propagation de l'infection entraînent une augmentation de la température et une intoxication accrue.
Méthodes de diagnostic
Le diagnostic précoce de la maladie est difficile en raison de plusieurs facteurs :
- tableau clinique effacé;
- un grand nombre de résultats faussement négatifs aux tests tuberculiniques;
- absence de mycobactéries dans les lavages bronchiques et les crachats jusqu'à la phase de désintégration complète de la capsule.
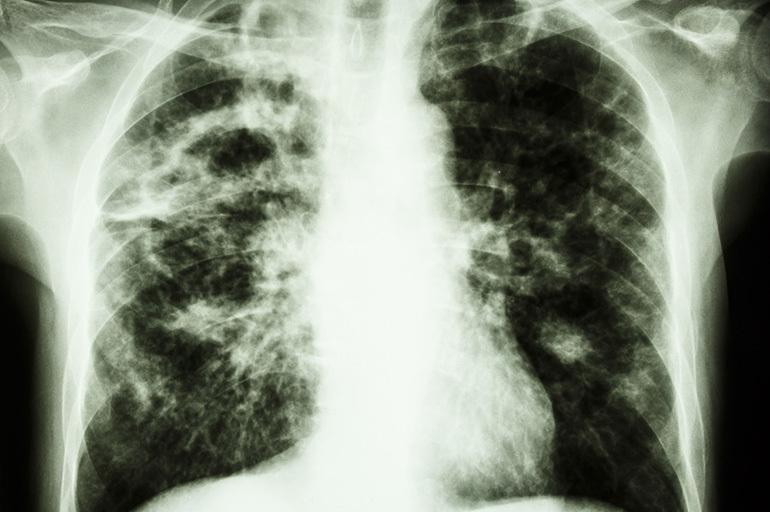
Les méthodes primaires les plus précises pour diagnostiquer les tubercules sont la fluorographie et la radiographie des poumons. Sur les images négatives, les lésions nécrotiques apparaissent sous forme de formations arrondies aux contours lisses ou festonnés.
Avec un long cours de la maladie et de grandes tailles, la capsule du tuberculome peut avoir une forme irrégulière ou ovale. Dans ce cas, des inclusions calcifiées plus denses sont observées en périphérie. Avec un type de conglomérat de tuberculome, plusieurs foyers de densités différentes se trouvent à l'intérieur de la membrane fibreuse.
Chez certains patients, la capsule est reliée à la racine du poumon par des cordes ou des bronches.
Une structure similaire sur le radiogramme présente un faux tuberculome - une cavité remplie de masses caséeuses. Avec l'obstruction de la bronche, l'écoulement du contenu de la cavité est difficile et forme une formation homogène dense.
Pour exclure une étiologie non infectieuse de la maladie, le patient peut être adressé pour un scanner, une bronchoscopie, une biopsie et une thoracoscopie. Le diagnostic différentiel de la pathologie est réalisé avec un kyste parasitaire, un aspergillome, des tumeurs malignes secondaires, un hamartome et un cancer du poumon.
En plus des études instrumentales, les phthisiatres utilisent également des méthodes de laboratoire :
- analyses générales de sang et d'urine;
- examen bactériologique des expectorations et lavage bronchique;
- tests de lymphocytes sensibilisés (test quantiferon, T.SPOT.TB).
Lors de l'examen d'un patient, le médecin effectue une auscultation des poumons. Une respiration sifflante et des frottements pleuraux peuvent être des signes de tuberculome. Pour identifier la tubinfection, un test de Mantoux ou de Diaskintest est effectué, cependant, en raison de l'isolement du processus, ils peuvent donner un résultat faussement négatif.
Tuberculome récurrent
Cette forme de la maladie ne se reproduit pratiquement pas, mais elle peut se transformer en tuberculose caséeuse, disséminée ou infiltrante. Le redéveloppement de la pathologie peut survenir au contact d'un patient atteint d'un type actif de maladie.
Options de traitement des lésions pulmonaires
Selon le type, la taille et les complications du tuberculome, une chimiothérapie ou une chirurgie est prescrite. Avec de petits foyers limités et une forme fermée de la maladie, il est possible de guérir le patient sans chirurgie.
L'utilisation de la chimiothérapie
La chimiothérapie comprend 4 médicaments antibactériens :
- Rifampicine;
- Ethambutol;
- Isoniazide;
- Pyrazinamide.
Dans les 2-3 mois suivant le traitement, un régime à 4 composants est pratiqué, et au cours des 4 à 6 prochains mois - un régime à 3 composants. En cas de résistance médicamenteuse multiple ou de dynamique négative, des schémas thérapeutiques à 5 et 6 composants sont utilisés.
Avant de guérir la tuberculose, la sensibilité de la souche isolée de mycobactéries aux antibiotiques est déterminée.
Les méthodes suivantes sont utilisées pour stimuler l'immunité et résoudre le foyer de nécrose :
- thérapie tuberculinique;
- l'introduction de la hyaluronidase ;
- ultrasons et magnétothérapie.
Opération
L'intervention chirurgicale est montrée :
- avec une grande taille du foyer nécrotique (plus de 20 mm);
- la présence de plusieurs capsules isolées, formation de type conglomérat ;
- intoxication tuberculeuse aiguë;
- progression rapide de la maladie;
- atteinte des bronches;
- désintégration de la capsule, qui s'accompagne de la libération de bactéries;
- aucune réponse au traitement médicamenteux pendant 3 à 4 mois.
Selon la taille du foyer et l'évolution de la maladie, l'un des 2 types de chirurgie est effectué: l'ablation du tuberculome ou la résection limitée du poumon. Si l'infection se propage, une segmentectomie ou une lobectomie est réalisée.
Une information important: Le tableau clinique et les nuances du développement de la tuberculose pulmonaire infiltrante
Après l'opération, le patient se voit prescrire des antibiotiques antituberculeux pour une durée de 6 mois. Cela réduit le risque de rechute et empêche la multiplication des mycobactéries dans d'autres zones sensibilisées des poumons.
La médecine traditionnelle comme thérapie de soutien
Les remèdes populaires ne remplacent pas une chimiothérapie et une chirurgie adéquates, mais ils peuvent faciliter l'élimination des expectorations, réduire l'intoxication et calmer le patient. Les plus efficaces sont :
- extraits d'aloès, de kalanchoe et d'échinacée;
- décoction de racines d'agropyre dans le lait;
- kvas de chélidoine;
- infusion de mousse, d'orge, d'avoine et d'ours;
- produits apicoles (miel, pain d'abeille, propolis et podmore) ;
- décoction d'avoine et de son;
- infusions de mère et belle-mère, origan (origan), trèfle, rose sauvage, millepertuis;
- décoction de raisins secs et d'orge.

Certains guérisseurs utilisent également des complots de lait.
Pronostic des patients
Un traitement antituberculeux spécifique conduit à une guérison complète du patient dans 95 % des cas. 5% des patients développent des complications sévères: insuffisance respiratoire, atélectasie (collapsus) pulmonaire, hémorragie massive, etc.
En l'absence de traitement, la forme active de la maladie se développe progressivement. En raison de la dissémination des mycobactéries dans la phase de désintégration de la formation, un segment ou un lobe entier des poumons est touché.
L'arrêt prématuré du traitement, la réduction de dose non autorisée et l'oubli de médicaments peuvent entraîner l'émergence de souches résistantes aux médicaments du bacille de Koch. Le traitement des patients atteints de formes résistantes de tuberculose nécessite l'utilisation de schémas thérapeutiques de 5 antibiotiques ou plus aux doses maximales.
Récupération de la maladie
La guérison de la maladie prend 1 à 2 ans. Les patients doivent recevoir un régime nutritif riche en protéines, graisses et vitamines.

Après la fin de la chimiothérapie, les patients reçoivent un traitement thermal. Les bains minéraux, l'aérothérapie, les bains de mer… contribuent à la récupération.
Mesures préventives
Pour prévenir le développement du tuberculome, les mêmes méthodes sont utilisées que pour la prévention des autres formes de la maladie. Pour minimiser le risque de développer une pathologie, vous avez besoin de:
- arrêter de boire de l'alcool, de fumer et de prendre des drogues;
- bien manger, inclure des fruits et des légumes dans l'alimentation;
- consacrer 8 à 9 heures par jour à dormir la nuit ;
- traiter en temps opportun les foyers d'inflammation chronique dans le corps;
- suivre un régime et subir des examens spécialisés pour les maladies métaboliques (diabète sucré, maladies de la thyroïde, etc.);
- prendre des complexes de vitamines et de minéraux pendant les épidémies, l'augmentation de l'effort physique, le stress et le traitement des maladies infectieuses;
- utiliser un équipement de protection individuelle en cas de contact avec des patients atteints de tuberculose, ainsi que pour travailler avec des substances toxiques, du métal, de la construction et de la poussière de bois ;
- subir chaque année un examen médical préventif et une fluorographie.
Une mesure de la prévention du tuberculome pendant le traitement est l'observation exacte des recommandations du phthisiatre.
Pour les personnes à risque, la revaccination par le BCG est indiquée à l'âge adulte. Ce groupe comprend :
- les habitants des régions à mauvaise situation épidémiologique ;
- le personnel des dispensaires antituberculeux, des hôpitaux spécialisés dans les maladies infectieuses, des laboratoires de diagnostic ;
- les membres de la famille des patients tuberculeux ;
- patients présentant diverses formes d'immunodéficience (vaccinés avec un vaccin inactivé).
Au contact d'un patient atteint d'une forme ouverte de la maladie, une cure préventive d'antibiotiques est prescrite, qui dure de 3 à 6 mois. Un cours prophylactique peut inclure la prise d'isoniazide, de rifampicine, de protionamide, de cyclosérine, de pyrazinamide, de kanamycine, de viomycine et d'autres médicaments.