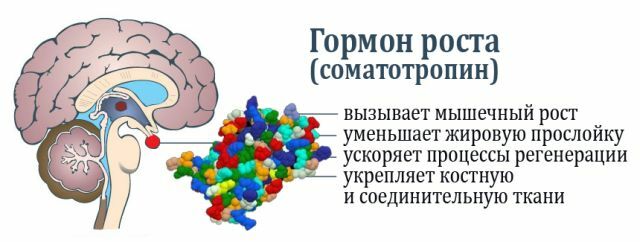
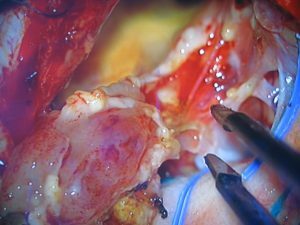
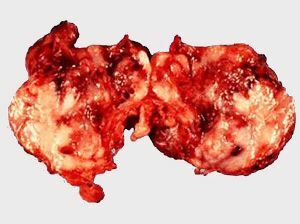
 Ganglioneuroblastoma je maligna tvorba koja sadrži neuroblaste. To je tumorski čvor bez kaputa sivkaste ružičaste boje, koji se sastoji od mrtvog tkiva i krvarenja.
Ganglioneuroblastoma je maligna tvorba koja sadrži neuroblaste. To je tumorski čvor bez kaputa sivkaste ružičaste boje, koji se sastoji od mrtvog tkiva i krvarenja.
Među tumorima živčanog sustava, svaka sekunda je ganglioneuroblastoma, najčešće se javlja u retroperitonealnom prostoru, na razini prsnog koša. Razlog je preobrazba benignih gangloneuromija u zloćudnu formaciju.
Ekstremni oblik transformacije je neuroblastoma. Objašnjenja točnih uzroka pojavljivanja tumora u neurološima ne.Često se to odnosi na djecu od 5 do 10 godina.
Ova bolest prati oštar gubitak težine. Tumor se stvara u različitim dijelovima tijela, koji je praćen stiskanjem obližnjih organa. Utvrđuje se prisutnost neoplazme uz pomoć MRI, istraživanje i analiza ultrazvukom - biopsija.
Moguća lokalizacija ganglionioroblastoma:
- je tumor retroperitonealne regije;
- maligna neoplazma u području mediastina;
- tumor mozga.
Faze razvoja tumorskog procesa:
- Faza 1 - tumor je unutar jednog organa;
- Stage 2 - tumor se proteže izvan utjecaja organa, ali ne dopire do limfnih čvorova;
- Stage 3 - razvoj tumora zahvaća limfne čvorove s obje strane kralježnice;
- Stage 4 - metastaze prodiru u sve organe i tkiva u tijelu.
Klinička slika
Simptomi koji ukazuju na razvoj tumorskog procesa:
- groznica;
- anoreksija;
- anemija;
- povišeni krvni tlak;
- crvenilo lica;
- znojenje;Ispod očiju;
- proljev;
- neispravan rad srca.
Ako se formira ganglioneuroblastoma u retroperitoneumu, onda se težina naglo smanji, koža postaje blijeda, temperatura se povećava, osoba je grozničav.
Neuroblasti u krvi
Adrenalin i drugi cotololamini u krvi se povećavaju. To uzrokuje povećano znojenje, povećani krvni tlak i tahikardiju. U trbuhu postoji osjećaj težine, prisustvo inozemnog obrazovanja.
Ganglioneuroblastoma medijastina uzrokuje kratkoću daha, kašljanje, gušenje. Postoje neuropatske bolesti u grkljanku, kada tumor oblaže vagusni živac i njegove grane. Simptomi su izraženi naglim izgledom i brzim razvojem.
Tumor može biti malen i ne utječe na pluća. Ako postoji pritisak na gornje dijelove prsa, tada postoje promjene u očima - donji kapak, povećanje ili različita veličina učenika.
Tumor mozga manifestira se u žarišnoj točki u skladu s mjestom zbijanja. Metastaze se šire kroz kanale živčanog sustava i utječu na mozak i leđnu moždinu.
Ganglioneuroblastom u mozgu određen je poremećajem u funkcioniranju odjela u kojem je tumor prisutan. To može biti smanjenje vidljivosti, sluha, pamćenja, mirisa.
Ako se tumor razvije u trbušnoj ili prsnoj regiji, susjedni organi i tkiva pogođeni su metastazama - jetrom, kostima, crijevima.
Dijagnoza
Da bi se odredila ili isključila prisutnost tumora, liječnik propisuje skup studija i analiza koji daju potpunu i nepogrešivu sliku.
U laboratorijskim studijama o ganglionskim fibroidima koristi se krvni test za razinu kateholamina i test urina za metabolite.
X-zrake daju neizravne pretpostavke, određujući oblik mogućeg tumora. Ako se nalazi u retroperitonealnom području, tada na slici anketne radiografije možete vidjeti neprirodno istegnute petlje crijeva. Kada je pečat lokaliziran u srednjem dijelu, može se vidjeti gusta neprozirna sjena, širenje prostora između rebara i mjesto gdje se tumor pridržava rebara.
Jasno je da će tumor pomoći:
- MSCT;
- ultrazvuka abdomena;
- CT trbušnog odjela;
- MRI glave;
- scintigrafija.
Za provođenje istraživanja mozga o prisutnosti ili odsutnosti tumorskog procesa, provodi se stereotaktna biopsija. Otvorena je mekana tkiva glave i napravljena je mikroskopska otvaranja lubanje za umetanje tanke igle. Na mjestu tumora, uzorak tkiva je zarobljen iglom.Šivanje šav. Operacija se izvodi pod općom anestezijom.
višeslojnih računalne dijagnostike unutarnjih organa vrši se na pokretnu elementa, što omogućuje proučavanje tijela iz različitih kutova gledišta. Kada se rendgenskim radiografskim pregledom medioastina, dušikov oksid unosi u tkivo.
Metastaze su vidljive na rendgenskoj snimci, otkrivene su ultrazvukom jetre, limfne biopsije. Za točniju dijagnozu, uzorak tumora, zahvaćen kirurškim zahvatom, pregledava se pod mikroskopom.
Provode se sveobuhvatne analize i studije kako bi se točno odredila vrsta i sastav lezije. Kombinirani ganglioneuroblastoma sličan je strukturi ostalih malignih tumora malih stanica.
Slika magnetske rezonancije točno određuje prisutnost neoplazme i njegovo točno mjesto u organima.
ultrazvuk jetre pokazuje karakteristične promjene organa i moguće selekcije gangoneuroblastoma. Propisuje se biopsija limfnog čvora u slučaju da se zbijanje i povećanje čvora palpa.
Scintigrafija je pregled koštanog tkiva rendgenskim zračnicama koje mogu pokazati izvanzemaljsku skupnu formaciju u kostima.
kompleks
mjere ganglioneyroblastomy Liječenje je kirurško odstranjivanje tumora i uklanjanje njegovih posljedica i mogućih metastaza pomoću kemijske i terapije zračenjem.
Kirurško liječenje: 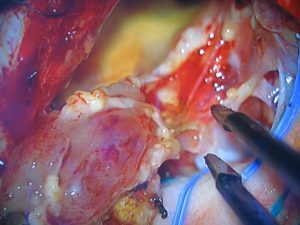
- Gangloneuroblastoma mozga odstranjuje neurokirurg. Načelo provođenja operacije je slično tipu kirurške intervencije u bolestima mozga.
- U retroperitonealnoj regiji ili u medijastinumu djeluje torakalni kirurg. Ako je tumor lokalan, uklanja se bez dodirivanja proksimalnih organa. No često metastaza utječe na okolni prostor. Zatim se provodi resekcija limfnih čvorova i masnog tkiva. Taktika naprednog uklanjanja tumora omogućuje uklanjanje svih pogođenih tkiva. U slučaju da nije moguće potpuno ukloniti tumor, djelomično se uklanja kako bi se smanjio pritisak na unutarnje organe.
kemijske terapija u postoperativnom periodu:
- monochemotherapy -Koristite lijekovi smanjuju aktivnost razmnožavanja stanica raka - ciklofosfamid, doksorubicin, vinkristin.
- citostatički lijekovi se koriste u razdoblju prije transplantacije koštane srži.
Kemijska terapija daje dobre rezultate. Zato se u rijetkim slučajevima koristi zračenje. Bolest često utječe na malu djecu koja su iznimno opasna izloženost zračenju.
U teškim slučajevima, kada se ukloni tumor na mozgu, presađivanje koštane srži je potrebno nakon uklanjanja, budući da i metastaze također utječu na to.
odabiru strategije za liječenje bolesti u svakom slučaju, liječnici u obzir prognozu razvoj tumora u identifikaciji i odgovoru na liječenje.
Od fazi bolesti, veličina tumora, od mjesta njegova lokalizacija ovisi ne samo veliku resekciju zahvaćeni organ i okolna tkiva, ali i izbor kemikalija, njihovo doziranje i trajanje primjene nakon operacije.
prognoza za
 bolesnika 70% pacijenata nakon prosječnog liječenja živi ne više od 2 godine. Najpovoljnija prognoza za preživljavanje je kod bolesnika s tumorom u medijastinumskoj regiji. To je 80%.Ganglioneuroblastoma u retroperitonealnoj regiji preživljava 60% bolesnika.
bolesnika 70% pacijenata nakon prosječnog liječenja živi ne više od 2 godine. Najpovoljnija prognoza za preživljavanje je kod bolesnika s tumorom u medijastinumskoj regiji. To je 80%.Ganglioneuroblastoma u retroperitonealnoj regiji preživljava 60% bolesnika.
U slučaju ranog otkrivanja tumora i njegovih radikalnih ekscizija metastaza bez šanse za opstanak stope dvije godine gotovo 95% bolesnika.
Samo polovina bolesnika s eskalacijskim ganglionskim fibroblastima nakon svih aktivnosti liječenja ima vjerojatnost preživljavanja.
Najoptimističnija prognoza u onih pacijenata kojima se primjenjuje radikalna metoda uklanjanja tumora. U odsustvu regresivnog procesa, radioterapija se koristi u tumoru nakon kemijske obrade.