Inhoud
- Generaties antipsychotica
- 1e generatie antipsychotica
- 2e generatie antipsychotica
- Nieuwe generatie antipsychotica
- Het werkingsmechanisme van antipsychotica
- Volledige blokkade van dopaminereceptoren
- Gedeeltelijke remming van dopaminereceptoren
- Serotonine receptor blokkade
- Blokkade van meerdere receptoren
- Indicaties voor gebruik in de psychiatrie
- Contra-indicaties en combinaties met andere stoffen
- Bijwerkingen
- De principes van behandeling met antipsychotica
- Video over antipsychotica
In de farmacologische groep van antipsychotica omvat geneesmiddelen die een uitgesproken effect hebben op een hogere zenuwactiviteit. Dergelijke stoffen hebben een complex en divers mechanisme van biochemische en fysiologische effecten. De indicaties voor het gebruik ervan beperken zich niet tot de psychiatrische praktijk.
Generaties antipsychotica
Het basisprincipe van de classificatie van dergelijke geneesmiddelen is gebaseerd op de chemische structuur van de moleculen van de werkzame stof en het mechanisme van therapeutische werking. De eerste medicijnen voor dit doel werden in de jaren dertig van de vorige eeuw ontwikkeld.
Elke generatie antipsychotica verschilt in biochemische kenmerken en het aantal ernstige bijwerkingen. Er zijn in totaal 3 generaties antipsychotica gemaakt. De nieuwste generatie heeft een aantal fundamentele verschillen met de vorige.
1e generatie antipsychotica
Dergelijke antipsychotica worden typisch genoemd. De actieve ingrediënten van antipsychotica van de eerste generatie die nog steeds worden gebruikt in de psychiatrie in stations om ongeneeslijke aandoeningen te onderdrukken, zijn de afgeleiden:
- thioxantheen;
- fenothiazine;
- buterofenon.
Dergelijke geneesmiddelen vertonen een hoge efficiëntie en snelheid van therapeutisch effect, maar hebben een aantal niet-kerneffecten. Antipsychotica zijn onderverdeeld in 3 klinische categorieën volgens het mechanisme van remming van de cerebrale divisies en receptoren.
Antipsychotica (indicaties voor het gebruik van 1e generatie medicijnen zijn beperkt tot exclusieve psychiatrie) op basis van thioxantheen, fenothiazinederivaten of buterofenon, afhankelijk van de geneesmiddelgroep, hebben een verschillende mate van affiniteit voor dopamine-afscheidende fysiologische structuren.
Ze gaan een stabiele en onomkeerbare binding aan met histamine-, muscarine- en alfa-adrenerge receptoren. Deze eigenschappen zijn te danken aan de sterke antipsychotische werking van 1e generatie neuroleptica. Dergelijke geneesmiddelen zijn niet in staat schizofrene manifestaties te onderdrukken bij 3 op de 10 patiënten.
De tot nu toe gebruikte antipsychotica van de eerste generatie zijn:
- Haloperidol. Het medicijn werd in 1958 ontwikkeld. Belgisch farmaceutisch concern Janssen Pharmaceutica en wordt momenteel met succes gebruikt in psychiatrische ziekenhuizen.
- Chloorprethixeen. Het medicijn onderscheidt zich door een hoge antipsychotische activiteit in combinatie met een mild therapeutisch effect in vergelijking met de meeste analogen.
- Sulpiride. Het medicijn heeft een gecombineerd effect op de functie van het centrale zenuwstelsel, matige antidepressiva en zwakke psychostimulerende effecten.
- Chloorpromazine. Het eerste antipsychoticum op synthetische basis. Een typische vertegenwoordiger van alifatische fenothiazinen.
In de meeste gevallen verlichten dergelijke medicijnen de meest ernstige psychiatrische syndromen zonder dat ze de patiënt voelt chronische vermoeidheid, maar vermindert de spiertonus enigszins tegen de achtergrond van regelmatig ontvangst.
2e generatie antipsychotica
Bij het kiezen van de tactiek van medicamenteuze therapie geven psychiaters de voorkeur aan medicijnen van de volgende generatie. Dergelijke antipsychotica worden atypisch genoemd vanwege een speciaal mechanisme van klinische invloed.
De actieve ingrediënten van dergelijke geneesmiddelen blokkeren selectief dopamine-receptoren, wat de kans op het ontwikkelen van extrapiramidale stoornissen aanzienlijk vermindert.
In tegenstelling tot antipsychotica van de eerste generatie hebben verbeterde geneesmiddelen van de tweede generatie de volgende klinisch significante positieve effecten:
- de negatieve manifestaties van psychische stoornissen zachtjes gladstrijken;
- het risico op cognitieve stoornissen van verschillende ernst verminderen;
- veroorzaken minder vaak extrapiramidale disfunctie;
- veroorzaken geen tardieve (late) dyskinesie - onwillekeurige motorische reacties en spontane spiersamentrekkingen die zich ontwikkelen tegen de achtergrond van langdurig gebruik van dopaminereceptorblokkers.
Bepaalde 2e generatie antipsychotica zijn effectief bij de behandeling van zelfmoordgedachten door middel van sedatie. De medicijnen van deze farmaceutische groep verlichten het angstsyndroom en verbeteren de slaap.
Nieuwe generatie antipsychotica
Moderne ontwikkelingen verschillen fundamenteel van antipsychotica van vorige generaties in het principe van biochemische effecten en fysiologische effecten. Stoffen van vorige generaties onderdrukken effectief en snel exacerbaties.
Antipsychotica van de 1e en 2e generatie zijn geschikt voor het corrigeren en reguleren van ongeneeslijke aandoeningen. Ze hebben een groot aantal restsymptomen gecombineerd met een individueel profiel van ongewenste effecten en bijwerkingen.
Daarbij komen nog de moeilijkheden bij de gerichte selectie van het juiste medicijn, waardoor dergelijke medicijnen niet de standaard van de psychiatrische industrie werden. De nieuwste ontwikkelingen van farmacologen en biochemici zijn gedeeltelijk verstoken van deze nadelen.
Antipsychotica hebben tal van indicaties voor gebruik. Geneesmiddelen van de 3e generatie worden gebruikt om somatische pathologieën te behandelen. Ze hebben selectieve en gedeeltelijke antagonisme voor dopaminereceptoren.
3e generatie antipsychotica interageren met D2- en D3-fysiologische elementen.
Het gebruik van dergelijke medicijnen zorgt voor een duurzame vermindering van:
- symptomen van psychische stoornissen;
- cognitieve beperking;
- neurologische syndromen;
- stofwisselingsziekten;
- disfuncties van de endocriene klieren.
Deze medicijnen verhogen de mentale capaciteit. Antipsychotica van de derde generatie hebben een groter therapeutisch bereik, een verbeterd veiligheidsprofiel en een goede tolerantie voor de meeste doelpatiënten.
Gedeeltelijke antagonisme van dopaminereceptoren biedt innovatieve mogelijkheden bij de behandeling van een breed scala aan psychische stoornissen en somatische pathologieën.
Dergelijke medicijnen brengen de behandeling van schizofrene aandoeningen naar een nieuw niveau van klinische werkzaamheid.
3e generatie antipsychotica:
- stop positieve symptomen niet minder betrouwbaar dan medicijnen van vorige generaties;
- het mogelijk maken om een therapeutisch doel te bereiken door het selectief beïnvloeden van dopaminereceptoren die zijn veranderd door pathologie zonder onomkeerbare blokkering van het hele cluster van biologische structuren;
- zorgen voor een therapeutisch effect met milde decompensatie van neurotransmitters en dopaminegrische mechanismen, die niet beschikbaar is voor antipsychotica van eerdere generaties;
- het risico op extrapiramidale stoornissen te minimaliseren of volledig te elimineren;
- hebben de individuele gevoeligheid aanzienlijk verbeterd.
Deze medicijnen omvatten Aripiprazol, dat sinds 2002 in de psychiatrische praktijk wordt gebruikt. Nog modernere ontwikkelingen zijn Brexiprazol en Karipzazin, gecreëerd in 2015. De lijst van 3e generatie antipsychotica wordt voortdurend uitgebreid.
Het werkingsmechanisme van antipsychotica
Het therapeutische effect van dergelijke geneesmiddelen is te wijten aan de onderdrukking van overmatige dopamine-activiteit in het mesolimbische kanaal, dat zich bindt aan de ventrale zone van de cortex van de middelste hersenkwab en de zogenaamde substantia nigra met organische structuren van de limbische systemen.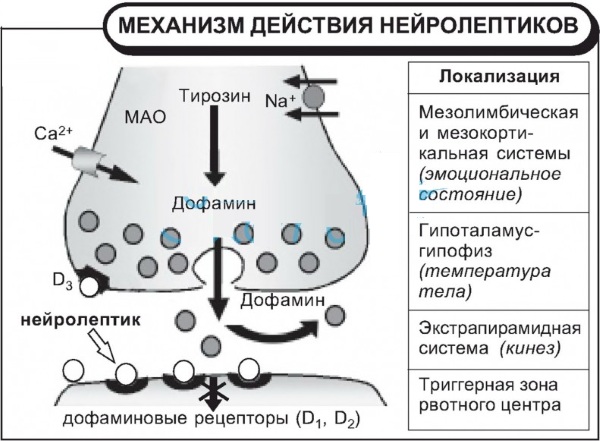
Het kanaal dat zenuwimpulsen geleidt, is betrokken bij fysiologische reacties:
- endocriene regulatie;
- psycho-emotionele toestand;
- het vermogen om informatie te onthouden;
- aan het leren;
- ervaringen van plezier;
- affectieve variaties.
Het mesolimbische kanaal reguleert gedeeltelijk de coördinatie van bewegingen, het werk van baroreceptoren. Schrijf niet het gelijktijdige gebruik van verschillende antipsychotica voor, omdat ze synergie hebben.
Volledige blokkade van dopaminereceptoren
Het leidende mechanisme van het therapeutische effect van antipsychotica. Een verhoogde concentratie van een neurotransmitter in het kanaal wordt beschouwd als een belangrijke oorzaak van mentale afwijkingen met een productief symptomatisch complex.
Deze tekens omvatten:
- waanvoorstellingen;
- obsessie;
- auditieve en visuele hallucinaties;
- tactiele sensaties;
- oorzaakloze angst.
Typische antipsychotica onderdrukken de activiteit van dopamine door ten minste 65% van de waarneming te blokkeren neurotransmitter van D2-receptoren, wat leidt tot de vermindering van positieve neuropsychiatrische symptomen.
Het mechanisme van het klinische effect van geneesmiddelen van de eerste generatie is geassocieerd met de manifestatie van talrijke niet-kerneffecten:
- motorische rusteloosheid;
- ongecontroleerde spiersamentrekkingen;
- depressie;
- emotionele depressie;
- het optreden van anhedonie - een afname of volledig verlies van het vermogen om plezier te hebben.
Antipsychotica die dergelijke aandoeningen veroorzaken, vereisen constante dosisaanpassingen om de negatieve effecten van het nemen te verminderen. Indicaties voor gebruik vereisen symptomatische behandeling.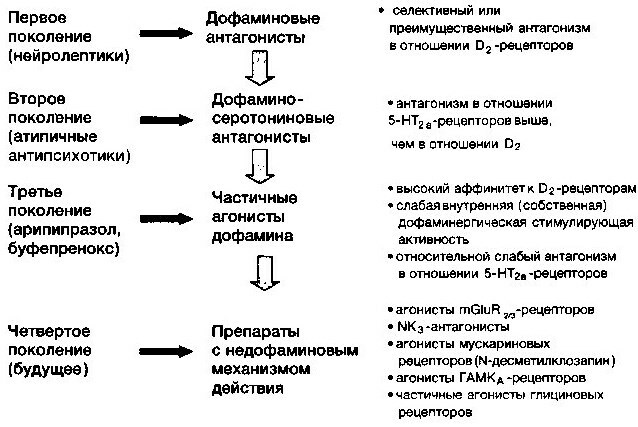
Werkingsmechanisme gebaseerd op langdurige en aanhoudende blokkade van dopaminereceptoren in het mesolimbische kanaal antipsychotica veroorzaken een toename van de gevoeligheid van organische doelelementen en hun groei nummer.
Dit effect wordt veroorzaakt door de pogingen van neuronen om de bijgesneden verbindingen tussen synapsen te herstellen. Een toename van de gevoeligheid van de receptor, veroorzaakt door langdurig gebruik van antipsychotica, verhoogt het potentiële gevaar van het ontwikkelen van voorheen niet-geregistreerde psychosen.
Gedeeltelijke remming van dopaminereceptoren
Bepaalde antipsychotica die gericht zijn op D2-elementen bootsen een verzwakte vorm van de neurotransmitter na. Dit mechanisme van klinische actie is kenmerkend voor de 2e generatie geneesmiddelen.
De medicijnen worden gekenmerkt door een milde correctie van de dopamine-activiteit, wat de vermindering van positieve symptomen vermindert en de kans op niet-kernmanifestaties aanzienlijk vermindert.
Serotonine receptor blokkade
De doelobjecten van biochemische actie voor geneesmiddelen die gebaseerd zijn op dit principe van therapeutische actie zijn elementen van de typen 5-НТ2А, 5-НТ1А en 5-НТ2С.
Door interactie met deze receptoren reguleert de werkzame stof van het medicijn indirect de concentratie van dopamine in de mesolimbische route. De gevoeligheid van neurotransmitterneuronen wordt verminderd door de remming van de productie van gamma-aminoboterzuur (GABA).
De biochemische verbinding is een sleutelcomponent van het systeem voor het remmen van hogere zenuwactiviteit. Dit werkingsmechanisme is inherent aan 3e generatie antipsychotica. Sommige antipsychotica bereiken een vergelijkbaar fysiologisch effect door het effect van serotonine op receptorelementen zoals 5-HT1A na te bootsen.
Andere antipsychotica van de 3e generatie zijn gericht op het blokkeren van de functies van organische structuren van de 5-HT2C-klasse. Dit biochemische mechanisme activeert speciale reacties in intermediaire GABA-neuronen die leiden tot een afname van de dopaminesecretie.
Antipsychotica die de α2-adrenerge receptoren remmen, werken op een vergelijkbare manier. Schending van hun basale fysiologische functies veroorzaakt de afgifte van een verhoogd deel van noradrenaline met remming van de heropname van het hormoon en een toename van de biochemische activiteit ervan.
Blokkade van meerdere receptoren
Deze eigenschap is inherent aan de meest moderne, vooruitstrevende en innovatieve farmacologische ontwikkelingen.
Hun werkingsmechanisme is gebaseerd op de gelijktijdige betrokkenheid van de volgende systemen bij het remmingsproces:
- dopamine;
- serotonine;
- cholinerge;
- adrenerge.
Antipsychotica (indicaties voor het gebruik van dergelijke geneesmiddelen zijn aanzienlijk uitgebreid) onderscheiden zich door een verhoogd profiel van therapeutisch effect met verlichting van positieve symptomen en vermindering van negatieve manifestaties.
Bij gebruik in de klinische praktijk zijn niet-kerneffecten zeldzaam. Algemene en basiseigenschappen van antipsychotica, vanwege het werkingsmechanisme, worden in de tabel weergegeven.
| het effect | Klinische kenmerken |
| antipsychoticum | Het vermogen van de werkzame stof om de overmatige activiteit van hersenstructuren te onderdrukken, wat leidt tot onvoldoende psychomotorische agitatie. |
| kalmerend middel | Door medicijnen veroorzaakte slaperigheid, milde lethargie. |
| doortastend | Uniforme vermindering van manifestaties van psychose, tegenwerking van de progressie van pathologie. |
| Anti-deficiëntie | Verzachtende tekenen van psychische aandoeningen en mentale deficiëntie. Het antideficiëntie-effect heeft een therapeutische waarde bij aandoeningen die gepaard gaan met uitputting van emoties, verlies van motivatie, verminderde aandacht, verzwakking van het geheugen, mentale desorganisatie. |
| Potentiërend | Versterkt het effect van andere geneesmiddelen die bij complexe therapie worden gebruikt. |
| profylactisch | Preventie van herhaalde exacerbaties en verlenging van de remissieperiode na een therapiekuur in een neuropsychiatrisch ziekenhuis. |
Sommige geneesmiddelen in de categorie antipsychotica in middelhoge of hoge doseringen hebben: activerende invloed gericht op het beheersen van ernstige negatieve symptomen, het verbeteren van cognitieve capaciteiten.
Indicaties voor gebruik in de psychiatrie
Dergelijke krachtige medicijnen worden voorgeschreven in noodgevallen en in speciale categorieën patiënten.
Standaard indicaties voor gebruik in de psychiatrische praktijk zijn:
- functionele stoornissen van hogere zenuwactiviteit;
- overmatige psychomotorische agitatie - een pathologische aandoening geassocieerd met motorische rusteloosheid van verschillende ernst, spraakstoornissen, affectieve manifestaties;
- psychose geassocieerd met een vervormde perceptie van de werkelijkheid en ontoereikende reacties op externe stimuli;
- ontwenningsverschijnselen die samenhangen met het systematisch gebruik van drugs of drugs met een verslavende werking;
- delirium - een schending van hersenactiviteit, vergezeld van een vertroebeling van het bewustzijn, emotionele en mentale stoornissen;
- schizofrenie in welke vorm en variëteit dan ook;
- ontembare fobische toestanden;
- intellectuele en mentale stoornissen;
- bipolaire stoornissen;
- angst onverklaarbaar door somatische redenen;
- suïcidale stemming;
- genetisch gerelateerde mentale retardatie.
Antipsychotica worden gebruikt om de symptomen van het syndroom van Gilles de la Tourette te verminderen en om tal van reactieve aandoeningen te verlichten. Deze medicijnen zijn geïndiceerd voor de meeste psychische stoornissen. Alleen het doseringsschema verschilt.
Contra-indicaties en combinaties met andere stoffen
Antipsychotica hebben tal van indicaties voor gebruik. Even uitgebreid is de lijst met absolute klinische verboden en situationele beperkingen op het gebruik ervan.
Antipsychotica zijn gecontra-indiceerd voor:
- glaucoom;
- individuele overgevoeligheid voor een van de bestanddelen van het geneesmiddel;
- hepatobiliaire pathologieën;
- acuut hartfalen;
- maagzweer;
- nierfunctiestoornis;
- koortsachtige aandoeningen;
- actief infectieus proces;
- hematologische ziekten;
- hormoonontregeling;
- longtuberculose;
- immunodeficiëntiesyndroom;
- anorexia;
- fysieke uitputting;
- bloedarmoede;
- oncologische neoplasmata in het stadium van metastase.
Het is ten strengste verboden om antipsychotica te gebruiken tijdens het dragen van een kind en tijdens het geven van borstvoeding. De combinatie van antipsychotica met antidepressiva veroorzaakt een verminderde stoelgang en verhoogt de intravasculaire druk.
Het gelijktijdig gebruik van antipsychotica en geneesmiddelen op basis van benzodiazepinederivaten veroorzaakt ademhalingsfalen. Het is verboden in het kader van complexe therapie om de inname van antipsychotica en anti-allergische geneesmiddelen te combineren.
Een dergelijke combinatie van geneesmiddelen kan disfunctie van het centrale zenuwstelsel veroorzaken. Het neuroleptische effect vermindert de aanwezigheid van alcohol, insuline, anticonvulsiva.
De combinatie van antipsychotica met tetracycline-antimicrobiële geneesmiddelen leidt tot uitgebreide schade aan hepatocytcellen. Dergelijke medicijnen verhogen de toxische eigenschappen van elkaar.
Bijwerkingen
Antipsychotica worden uitsluitend op medisch voorschrift ingenomen met strikte naleving van het door de psychiater voorgeschreven doseringsschema. Deze medicijnen hebben tal van ernstige bijwerkingen.
Ze zijn rechtstreeks afhankelijk van de duur van de cursus, het volume van het medicijn, de leeftijd van de patiënt en andere beïnvloedende factoren.
Vaak gemelde bijwerkingen van antipsychotica:
- depressie of een sterke toename van de eetlust;
- endocriene disfunctie;
- pathologische slaperigheid;
- bradycardie;
- verslechtering van de visuele waarneming;
- gastro-intestinale stoornissen;
- moeite met deinatie en ontlasting;
- schending van speekselvloed;
- erectiestoornissen bij mannen.
Extrapiramidale stoornissen manifesteren zich door hyper- of hypokinetische stoornissen, die spierstijfheid in combinatie met een beperking van het motorische bereik of vice versa ongecontroleerde contracties spieren.
De principes van behandeling met antipsychotica
Er zijn verschillende regimes voor het gebruik van antipsychotica. Elk wordt individueel geselecteerd, afhankelijk van de doelen van de therapie, de leeftijd en het geslacht van de patiënt.
De zogenaamde snelle methode om een symptoom te verlichten, omvat een geleidelijke verhoging van de dosering gedurende 1-2 dagen. Het wordt gebruikt bij schizofrene stoornissen.
Met een zigzagschema van therapie wordt een maximale dagelijkse dosis voorgeschreven met een sterke afname ervan gedurende 1-2 dagen. Behandeling met pauzes voorziet in pauzes van 5-6 dagen. Bij shocktherapie wordt 2 keer per week een neurolepticum ingenomen in de maximaal mogelijke dosering. Dit schema wordt gebruikt om acute psychose te onderdrukken.
De tekenen van trage psychische stoornissen worden op een langzame manier geëlimineerd. De dosis van het neurolepticum wordt geleidelijk verhoogd gedurende 5-7 dagen. Typische indicaties voor de toepassing van dit behandelprincipe zijn mentale retardatie, waantoestanden, verarming van emoties.
Video over antipsychotica
Wat zijn antipsychotica:



