Innhold
- Prinsipp og virkningsmekanisme for B-laktamantibiotika, resistens
- Indikasjoner for bruk, antimikrobiell aktivitet
- Kontraindikasjoner
- Bivirkninger og overdosering
- Overdose
- Klassifisering og beskrivelse av legemidler i gruppen
- Naturlige penicilliner
- Benzylpenicillin
- Fenoksymetylpenicillin
- Penicillin-mottakelige penicilliner
- Oxacillin
- Cloxacillin
- Aminopenicilliner
- Ampicillin
- Amoksicillin
- Karboksypenicilliner
- Carbenicillin
- Ureidopenicilliner
- Azlocillin
- Inhibitorbeskyttede penicilliner
- Amoksicillin / klavulanat
- Ampicillin / sulbaktam
- Amoksicillin / sulbaktam
- Ticarcillin / clavulanate
- Cefalosporiner
- Generasjon I cefalosporiner
- Generasjon II cefalosporiner
- Generasjon III cefalosporiner
- Generasjon IV cefalosporiner
- Navn og priser på medisiner
- Beta-laktams videoer
B -laktam antibiotika - det er en gruppe antibakterielle legemidler, som er preget av den obligatoriske tilstedeværelsen av en nitrogenholdig b-laktamring i strukturen. Historisk sett tilhører det første antibiotikaet (benzylpenicillin) denne klassen av legemidler. Det ble isolert av mikrobiologen Alexander Fleming i 1928. Og allerede fra midten av XX -tallet begynte det å bli brukt i klinisk praksis for behandling av smittsomme sykdommer.
Prinsipp og virkningsmekanisme for B-laktamantibiotika, resistens
B-laktamantibiotika har en bakteriedrepende effekt. Dette betyr at under påvirkning av disse stoffene dør smittestoffer og skilles ut fra kroppen. Det grunnleggende prinsippet for å fungere er et brudd på dannelsen av bakteriecelleveggen.
Handlingsmålet for b-laktamer i en mikrobiell celle er karboksy- og transpeptidaseenzymer (penicillinbindende proteiner). Disse enzymene er involvert i syntesen av hovedkomponenten i celleveggen - peptidoglykanmurein. Dette stoffet, hvis spesielle struktur, sikrer styrken til bakterieveggene. Peptidoglykanlaget er godt representert i cellene til grampositive mikroorganismer.
Kombinasjonen av b-laktamer med penicillinbindende proteiner fører til dysfunksjon av sistnevnte. Som et resultat stopper prosessen med å lage cellevegger, og bakterier dør. 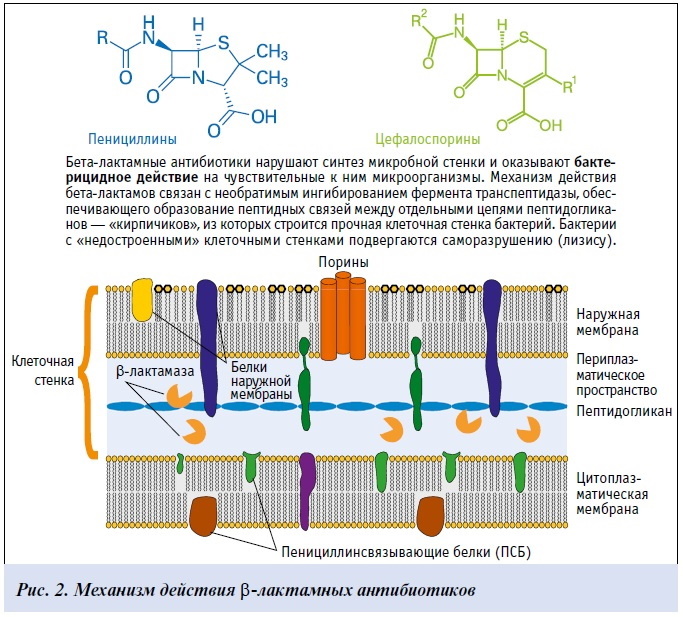
Mekanismer for utvikling av motstand:
- I gramnegative mikroorganismer uttrykkes peptidoglykanlaget svakt. Støttefunksjonen i slike bakterier utføres av en ekstra lipidmembran. De fleste b-laktamer trenger dårlig gjennom denne membranen. Derfor er gramnegative mikrober relativt resistente mot virkningen av denne gruppen antibiotika.
- Bakteriens naturlige eller ervervede evne til å produsere b-laktamaser. Dette er enzymer som er i stand til å ødelegge strukturen til b-laktamantibiotika.
- Endringer i strukturen til penicillinbindende proteiner. Denne mekanismen bestemmer motstanden til Staphylococcus aureus og noen pneumokokker mot b-laktamer.
Indikasjoner for bruk, antimikrobiell aktivitet
B-laktamantibiotika er grunnlaget for moderne antimikrobiell terapi, siden de er preget av et bredt spekter av aktivitet. B-laktamer er svært effektive mot gram-positive bakterier (unntatt monobaktamer), destruktive påvirker gramnegative kokker (Moraxella, Neisseria) og en rekke gramnegative stenger (Echerihia coli, Proteus mirabilis, Salmonella spp.).
Ikke-fermenterende bakterier og anaerober er mikrober som er naturlig resistente mot mange b-laktamer. Dette faktum forklares med svak permeabilitet i celleveggene og produksjon av spesielle beskyttelsesenzymer (b-laktamaser).
Infeksjoner forårsaket av intracellulære bakterier er preget av resistens mot b-laktamer, som er assosiert med manglende evne til disse cellegiftmedisinene til å trenge inn i menneskelige immunceller, der dataene er mikroorganismer.
Generelle indikasjoner for bruk:
- Empirisk og etiotropisk behandling av fokal eller generalisert infeksjon i kroppen.
- Antibiotisk profylakse etter operasjonen.
- Forebygging av akutt revmatisk feber, kronisk revmatisk hjertesykdom og glomerulonefrit.
B-laktamantibiotika er medisiner som er godkjent for bruk under graviditet og amming med sjeldne unntak.
Kontraindikasjoner
B-laktam-antibiotika har en rekke restriksjoner på bruken.
Disse inkluderer:
- historie med overfølsomhet og allergiske reaksjoner på legemidler i denne gruppen;
- pseudomembranøs kolitt;
- smittsom mononukleose, lymfoproliferative prosesser (for ampicillin);
- historie med kolestatisk gulsott eller nedsatt leverfunksjon (for amoksicillin / klavulansyre);
- graviditet (for karbenicillin);
- alvorlig nedsatt nyrefunksjon (for karbenicillin);
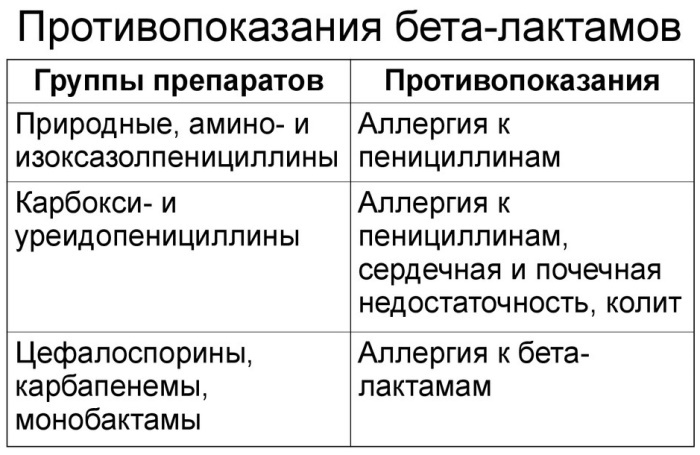
- nyfødte (risiko for kernicterus for ceftriaxon).
Bivirkninger og overdosering
B-laktam antibiotika er de laveste giftige kjemoterapimedisinene for menneskekroppen.
Et visst antall pasienter risikerer imidlertid å utvikle en rekke bivirkninger av generell og lokal karakter:
- Allergiske reaksjoner. Allergiske reaksjoner kan oppstå hvis en person tidligere har tatt noen av stoffene i denne gruppen, siden det er mulighet for kryssallergi. Risikoen for å utvikle overfølsomhet overfor penicilliner er høyere enn for andre representanter for b-laktamer. Oftere forekommer hud manifestasjoner av allergi: utslett og hevelse, ledsaget av kløe (urticaria). Mindre vanlige, alvorlige former: bronkospasme, angioødem eller anafylaktisk sjokk.
- Gastrointestinale symptomer. Den ikke-selektive effekten av b-laktamer forstyrrer den naturlige tarmmikrofloraen, som kan manifesteres ved utvikling av antibiotikarelatert diaré. Også for alle representanter er det mulig å se dyspeptiske symptomer (kvalme, oppkast, smerter i magen).
- Nefrotoksisitet. Nedsatt nyrefunksjon kan oppstå med oxacillin.
- Hepatotoksisitet. En midlertidig økning i nivået av leverenzymer observeres periodisk ved bruk av b-laktamer. Denne tilstanden stopper av seg selv og krever ingen spesiell behandling. Tilfeller av hepatitt og kolestatisk gulsott er rapportert ved bruk av beskyttede penicilliner.
- Hematologiske reaksjoner. Noen cefalosporiner og karboksypenicilliner kan forårsake utvikling av hemoragisk syndrom (petechiae på konjunktiva og slimhinner, blåmerker, blødninger).
- Candidiasis. Alle b-laktamer er i stand til å forstyrre balansen mellom mikroflora i organene i mage-tarmkanalen og genitourinærsystemet. Som et resultat kan candidiasis i munnhulen, spiserøret, skjeden hos kvinner og penis hos menn forekomme.
- Symptomer på nervesystemet. Hodepine, gangkoordinasjonsproblemer, angst og forvirring kan oppstå.
- Hud manifestasjoner. Sjeldne bivirkninger inkluderer alvorlige hudreaksjoner som erythema multiforme, toksisk epidermal nekrolyse og eksfoliativ dermatitt.

- Lokale reaksjoner. Ved intramuskulær bruk er dannelse av et infiltrat på injeksjonsstedet mulig, ved intravenøs bruk - utvikling av tromboflebitt.
Overdose
Ved overdosering av b-laktamer oppstår en rekke symptomer fra fordøyelseskanalen:
- uutholdelig kvalme;
- ukuelig oppkast;
- epigastrisk smerte;
- diaré.
Brudd på vann-elektrolyttbalansen observeres også. Krystalluri er mulig med utvikling av nedsatt nyrefunksjon. Med alvorlig samtidig patologi oppstår nedsatt bevissthet og krampaktig syndrom. Det er ingen spesifikk behandling. Terapi er symptomatisk. De overvåker viktige indikatorer på gass- og vannsaltmetabolisme. Bruk av hemodialyse er mulig.
Klassifisering og beskrivelse av legemidler i gruppen
B-laktamantibiotika er en kombinasjon av legemiddelgrupper, som inkluderer:
- penicilliner;
- cefalosporiner;
- karbapenemer;
- monobaktamer.
Penicilliner er delt inn i naturlige og halvsyntetiske.
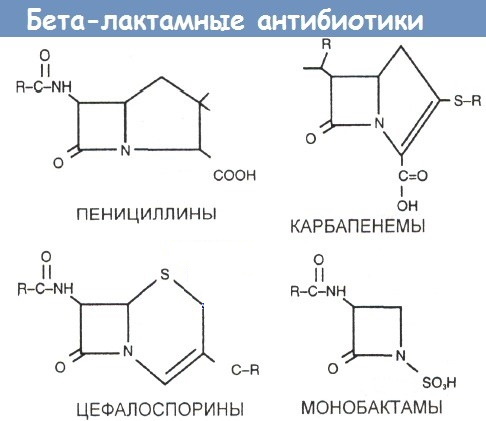
Blant halvsyntetene skiller følgende undergrupper seg ut:
- penicillin-stabile penicilliner;
- aminopenicilliner;
- karboksypenicilliner;
- ureidopenicilliner;
- hemmerbeskyttede penicilliner.
Cefalosporiner er klassifisert i flere klasser:
- 1. generasjon.
- 2. generasjon.
- III generasjon.
- IV generasjon.
Naturlige penicilliner
Hovedrepresentantene for naturlige penicilliner er benzylpenicillin og fenoksymetylpenicillin.
Benzylpenicillin
Benzylpenicillin er preget av en kraftig bakteriedrepende effekt, lav toksisitet og lave kostnader. Ulemper inkluderer ervervet medikamentresistens hos mange klinisk signifikante bakterier. Mange anaerober, aktinomyceter og alle kokker er svært følsomme for benzylpenicillin. Det brukes parenteralt, da det ødelegges når det utsettes for magesaft.
Viktigste indikasjoner:
- streptokokkinfeksjoner: tonsillitt, erysipelas, skarlagensfeber, revmatisme;
- samfunnservervet lungebetennelse forårsaket av pneumokokker;
- meningokokk eller pneumokokk leptomeningitt;
- seksuelt overførbare infeksjoner (syfilis, gonoré);
- miltbrann;
- smittsom patologi forårsaket av actinomycetes;
- Clostridial infeksjon.
Fenoksymetylpenicillin
Den antimikrobielle effekten av fenoksymetylpenicillin er lik virkningen av penicillin. Men stoffet er mer motstandsdyktig mot effekten av fordøyelsessaft når det tas oralt.
Viktigste indikasjoner:
- smittsom patologi av streptokokker, ikke alvorlig;
- smittsom patologi i hud og bløtvev;
- forebygging av revmatisme, glomerulonefrit, endokarditt;
- syfilis;
- gonoré;
- forebygging av komplikasjoner etter mindre kirurgiske inngrep (fjerning av mandler, tannekstraksjon).
Penicillin-mottakelige penicilliner
Den grunnleggende forskjellen mellom penicillinasestabile kjemoterapimedisiner fra andre penicilliner er resistens mot b-laktamaser. Denne undergruppen inkluderer oxacillin og cloxacillin.
Oxacillin
Når det gjelder det antimikrobielle spekteret, er oxacillin nær naturlige penicilliner, men dårligere i aktivitet.

Oxacillin er det foretrukne stoffet for behandling av stafylokokker infeksiøs patologi:
- purulente kirurgiske infeksjoner;
- pyelitt og blærebetennelse;
- brannskader;
- bihulebetennelse.
Oxacillin ødelegges ikke når det administreres oralt. Imidlertid gir den parenterale administrasjonsmåten en høyere konsentrasjon av stoffet i blodet.
Cloxacillin
Den antimikrobielle effekten av cloxacillin er identisk med oxacillin.
Viktigste indikasjoner:
- behandling av smittsomme og inflammatoriske sykdommer forårsaket av stafylokokker;
- forebygging av purulente komplikasjoner etter hudtransplantasjon.
Aminopenicilliner
Hovedrepresentantene for aminopenicilliner er ampicillin og amoksicillin.
Ampicillin
Den antimikrobielle aktiviteten til ampicillin er den samme som penicillin. Noen gramnegative tarmbakterier er utsatt for stoffet. Det påvirkes ikke av fordøyelsesenzymer, derfor administreres det oralt.
Viktigste indikasjoner:
- smittsom patologi i ENT -organer (nasofaryngitt, bihulebetennelse, tonsillitt);
- odontogene infeksjoner;
- bronkopulmonær infeksiøs patologi (lungebetennelse, bronkitt);
- tarminfeksjoner (ikke alvorlige);
- hjernehinnebetennelse.
Amoksicillin
På grunn av det korte oppholdet i fordøyelsesorganene er amoksicillin ineffektivt for dysenteri. Resten av de antibakterielle egenskapene til stoffet ligner ampicillin.
Viktigste indikasjoner:
- smittsom patologi i øvre luftveier, så vel som øret, halsen, nesen;
- samfunnservervet lungebetennelse;
- smittsom patologi i galleblæren og gallegangene;
- urinveisinfeksjon;
- ødeleggelse av Helicobacter Pylori (i kombinasjon med makrolider og protonpumpeblokkere).
Karboksypenicilliner
Det mest kjente kjemoterapimedisinet fra undergruppen karboksypenicillin er karbenicillin.
Carbenicillin
Effekten av karbenicillin mot grampositive mikrober er den samme som penicillin, men aktiviteten er mye mindre. Handlingsspekteret av stoffet inkluderer tarmgruppen av mikroorganismer og Pseudomonas aeruginosa. Carbenicillin er følsom for effekten av b-laktamaser. Magesaft ødelegger stoffets struktur, så det er ikke foreskrevet internt.
Bruken er svært begrenset på grunn av den lave antipseudomonale aktiviteten.
Ureidopenicilliner
Den viktigste representanten for ureidopenicilliner er azlocillin.
Azlocillin
Azlocillin er svært aktivt mot de fleste gramnegative mikroorganismer:
- Pseudomonas aeruginosa og andre pseudomonader;
- protea;
- Influensa;
- gonokokker;
- bakteroider.
Legemidlet er ustabilt for virkningen av b-laktamaser, derfor er klinisk bruk svært begrenset.
Inhibitorbeskyttede penicilliner
Hovedmekanismen for utvikling av mikrobiell resistens mot b-laktam-antibiotika er syntesen av b-laktamaseenzymer. For å overvinne denne mekanismen er det laget stoffer som inaktiverer b-laktamaser.
Disse inkluderer:
- klavulansyre;
- sulbaktamer;
- tazobaktamer.
Som et resultat av kombinasjonen av penicilliner med stoffene ovenfor, dannes sterke komplekser. Bruken av hemmerbeskyttede penicilliner lar deg utvide spekteret av antibiotisk virkning.
Amoksicillin / klavulanat
Sammenlignet med amoksicillin er amoksicillin / klavulanat mer effektivt mot bakterier med ervervet resistens, som skyldes syntesen av b-laktamaser (Haemophilus influenzae, stafylokokker).
Legemidlet virker ikke på følgende mikrober:
- Pseudomonas aeruginosa;
- Serratia spp.;
- Acinetobacter spp.
Hovedindikasjonene for bruk av amoksicillin / klavulanat ligner amoksicillin (oftere brukt ved kroniske inflammatoriske prosesser).
Også brukt til:
- smittsom patologi i hud og bløtvev;
- intra-abdominale infeksjoner;
- kjemoprofylakse etter operasjonen.
Ampicillin / sulbaktam
Den antimikrobielle effekten av ampicillin / sulbactam ligner den på amoksicillin / clavulanat, men den brukes ikke til å behandle kroniske infeksjoner.
Viktigste indikasjoner:
- bakteriell smittsom patologi i halsen, luftrøret, bronkiene, lungene, så vel som øret og nesen;
- genitourinære infeksjoner;
- smittsom patologi i huden og underliggende bløtvev;
- postoperativ antibiotikaprofylakse.
Amoksicillin / sulbaktam
Amoksicillin / sulbaktam har en bakteriedrepende effekt på en rekke mikroorganismer:
- alle kokker (bortsett fra oksacillinresistente);
- listeria;
- hemofil pinne;
- anaerober.
Legemidlet er mindre aktivt mot enterokokker og enterobakterier.
Indikasjoner for bruk er:
- smittsom patologi i huden, genitourinary tract, abdominal organer;
- alvorlig lungebetennelse;
- postoperativ profylakse innen kirurgi og gynekologi.
Ticarcillin / clavulanate
Ticarcillin / clavulanate er indisert for en rekke nosokomielle infeksjoner (nasokomial infeksjon ved mekanisk ventilasjon, abscess lungebetennelse).
Cefalosporiner
Virkningsmekanismen til cefalosporiner ligner penicilliner, men de har en mer uttalt motstand mot b-laktamaser.
Generasjon I cefalosporiner
Typiske representanter for 1. generasjon cefalosporiner: cefazolin og cephalexin. Disse stoffene er preget av et bredt spekter av antimikrobiell aktivitet. Den dominerende effekten på grampositive mikroorganismer. Hovedforskjellen mellom cellegiftmedisinene i denne generasjonen er deres høye anti-stafylokokkaktivitet. Generasjon I cefalosporiner er effektive mot en rekke gramnegative mikrober, men er følsomme for virkningen av b-laktamaser.
Viktigste indikasjoner:
- såre halser;
- smittsom patologi i huden og subkutant fett;
- postoperativ forebygging av smittsomme komplikasjoner.
Generasjon II cefalosporiner
Hovedrepresentanten for andre generasjon cefalosporiner er cefuroksim.
Følgende mikrober er følsomme for virkningen av stoffet:
- gramnegative mikrober (Escherichia coli, Klebsiella, Salmonella);
- streptokokker;
- stafylokokker.
Cefuroxime brukes til å behandle de samme infeksjonene som 1. generasjon cefalosporiner.
Men på grunn av effekten på gramnegative mikroorganismer, er det indikert for:
- smittsom patologi i øvre luftveier;
- infeksiøs patologi i urinveiene.
Cefaclor brukes i de samme tilfellene som cefuroksim, bortsett fra mellomøreinfeksjoner.
Generasjon III cefalosporiner
III-generasjon cefalosporiner er de mest populære i klinikken, som er forbundet med høy aktivitet mot gramnegative mikroorganismer (inkludert sykehusstammer av enterobakterier). Ceftazidim og cefoperazone brukes til å behandle Pseudomonas aeruginosa -infeksjoner. Cefotaxim og ceftriaxon er aktive mot streptokokker og pneumokokker, men påvirker praktisk talt ikke stafylokokker.
Primær bruk for Ceftriaxone og Cefotaxime:
- alvorlige infeksjoner av forskjellige lokaliseringer (luftveier, muskuloskeletale system, tarminfeksjoner);
- galleveisinfeksjoner (for cefotaxim);
- bakteriell endokarditt og flåttbåren borreliose (for ceftriaxon).
Generasjon IV cefalosporiner
Hovedrepresentanten for IV -generasjon cefalosporiner er cefepime. Det antimikrobielle spekteret av stoffet er nær cefotaxim, men det er mer aktivt mot grampositive kokker og er mer motstandsdyktig mot b-laktamaser.
Cefepime brukes i tilfeller av alvorlige infeksjoner forårsaket av nosokomiale polyresistente stammer.
Navn og priser på medisiner
| Legemiddelnavn | Slippskjema | pris, gni. |
| Benzylpenicillin | Hetteglass | 20-100 |
| Fenoksymetylpenicillin | Tabletter, sirup | 20-80 |
| Oxacillin | Tabletter, hetteglass | 20-50 |
| Ampicillin | Tabletter, suspensjon, hetteglass | 20-50 |
| Amoksicillin | Tabletter, kapsler, suspensjon | 50-150 |
| Amoksicillin / klavulanat | Tabletter, sirup, hetteglass | 200-300 |
| Ampicillin / sulbaktam | Hetteglass | 150-200 |
| Amoksicillin / sulbaktam | Hetteglass | 250-300 |
| Cefazolin | Hetteglass | 30-50 |
| Cephalexin | Kapsler, suspensjon | 40-100 |
| Cefuroksim | Hetteglass, tabletter, suspensjon | 100-200 |
| Cefotaxime | Hetteglass | 30-50 |
| Ceftriaxon | Hetteglass | 30-100 |
| Ceftazidime | Hetteglass | 90-110 |
| Cefoperazone | Hetteglass | 100-150 |
| Cefepim | Hetteglass | 100-200 |
B-laktamantibiotika er en av de mest mange gruppene av cellegiftmedisiner. Felles trekk for alle representanter er tilstedeværelsen av en b-laktamring i strukturen og en uttalt bakteriedrepende effekt. Ulike medikamenter varierer i spekteret av antimikrobiell aktivitet, noe som forårsaker forskjeller i indikasjoner for bruk.
Noen b-laktamer har allerede mistet sin relevans på grunn av utviklingen av mikrobiell resistens mot dem, andre er effektive for behandling av selv alvorlige, nosokomielle infeksjoner. De fleste medisiner har lav toksisitet, og er godkjent for bruk under graviditet og amming.
Beta-laktams videoer
Grunnleggende farmakologi for beta-laktamer. Del 2: