Treść
- Jak działają antybiotyki penicylinowe, gdy są przepisywane?
- Dlaczego antybiotyki penicylinowe nie zawsze pomagają i wymagają wymiany
- Klasyfikacja antybiotyków bez penicyliny
- Spektrum działania
- Według składu
- Grupa cefalosporyn
- 1. generacja
- 2. generacja
- III generacja
- IV generacja
- Grupa makrolidów
- Grupa fluorochinolonów
- 1. generacja
- 2. generacja
- III, IV generacja
- Filmy o antybiotykach
Antybiotyki niepenicylinowe reprezentowana przez ogromną listę leków. Są bardziej skuteczne niż te wytwarzane przez pleśnie z rodzaju Penicillium.
Jak działają antybiotyki penicylinowe, gdy są przepisywane?
Penicyliny wykazują działanie bakteriobójcze poprzez zakłócanie syntezy peptydoglikanu. Związek ten jest głównym składnikiem ściany komórkowej drobnoustrojów chorobotwórczych. Dzieje się tak z powodu tłumienia syntezy składników struktur komórkowych.
Antybiotyki z tej grupy są przepisywane na następujące choroby:
- zapalenie krtani, zapalenie gardła, zapalenie oskrzeli;
- dusznica;
- zapalenie płuc;
- szkarlatyna;
- zapalenie ucha;
- posocznica;
- syfilis;
- rzeżączka;
- choroby przewodu pokarmowego (zapalenie okrężnicy, dwunastnicy) i układu moczowego (zapalenie pęcherza moczowego, kłębuszkowe zapalenie nerek).

Powołanie penicylin ma znaczenie tylko w przypadkach, gdy infekcję wywołują patogeny wrażliwe na ich działanie. Ponieważ bakterie z czasem stają się oporne, traci się znaczenie leków. Z tego powodu, aby ustalić dokładną diagnozę, lekarz prowadzący zleca szereg badań laboratoryjnych. Umożliwia to ustalenie dokładnej natury bakterii.
Dlaczego antybiotyki penicylinowe nie zawsze pomagają i wymagają wymiany
Antybiotyki penicylinowe nie zawsze są skuteczne. Lista wskazań do ich stosowania wciąż się kurczy. Faktem jest, że z czasem leki tracą swoją aktywność ze względu na zdolność bakterii do zmiany ich struktury nabytej przez bakterie. Mikroorganizmy nauczyły się opierać niektórym rodzajom antybiotyków, aby nadal istnieć. Proces modyfikacji struktury komórkowej jest w nich określony przez naturę. W rezultacie wiele bakterii nie jest już podatnych na działanie penicylin.
Penicyliny mają kilka wad:
- Niska absorpcja przez organizm po podaniu doustnym. Faktem jest, że leki te są częściowo niszczone przez działanie soku żołądkowego. Dlatego efekt terapeutyczny może nie być w pełni zapewniony.
- Ograniczone spektrum działania, ponieważ mikroorganizmy mają tendencję do mutacji.
- Wysoka szybkość wydalania z organizmu. W rezultacie pacjent jest zmuszony do częstego przyjmowania leku w krótkich odstępach czasu. Ponadto penicyliny nie kumulują się w tkankach organizmu i nie zawsze mają odpowiedni efekt terapeutyczny.
Eksperci musieli zacząć szukać nowych klas środków przeciwdrobnoustrojowych zdolnych do niszczenia drobnoustrojów chorobotwórczych.
Wymiana penicylin jest konieczna w następujących przypadkach:
- Zidentyfikowano czynnik zakaźny oporny na penicylinę. Przed przepisaniem leczenia lekarz musi ustalić dokładną diagnozę. Często do tych celów wykonuje się szczepienie bakteriologiczne, co wskazuje na nazwę mikroorganizmów, które spowodowały chorobę. Jeśli leczenie zostanie rozpoczęte wcześniej, a wynik pokazuje patogen oporny na penicyliny, ta grupa leków powinna zostać anulowana. Preferowane są inne klasy antybiotyków, które okazały się być aktywne przeciwko określonemu patogenowi.
- Nie ma poprawy samopoczucia pacjenta w ciągu pierwszych trzech dni kuracji. Fakt ten może wskazywać, że lek nie działa prawidłowo, a kwestia zmiany taktyki leczenia powinna zostać rozwiązana.
- Objawy choroby postępują podczas antybiotykoterapii. Aby nie tracić czasu, specjalista musi wymienić penicyliny na inny lek. Surowo zabrania się samodzielnego anulowania i wymiany antybiotyków. Każdy antybiotyk może powodować niepożądane skutki uboczne i u niektórych pacjentów jest przeciwwskazany.
- Niepożądane reakcje uboczne penicylin są zbyt wyraźne. Najczęstsze objawy to nudności, wymioty i biegunka, a także zapalenie ściany żylnej z zakrzepami krwi i martwicą mięśni po wstrzyknięciu leku. Jeżeli co najmniej jeden z wymienionych objawów jest tak wyraźny, że obniża jakość życia pacjenta, należy rozważyć wymianę antybiotyku. Ponadto możliwy jest rozwój reakcji alergicznej. Przejawia się w postaci wysypki, swędzenia, zaczerwienienia i obrzęku błon śluzowych, aż do ataków uduszenia. To kolejny argument, dlaczego antybiotyki powinny być stosowane wyłącznie pod nadzorem lekarza.
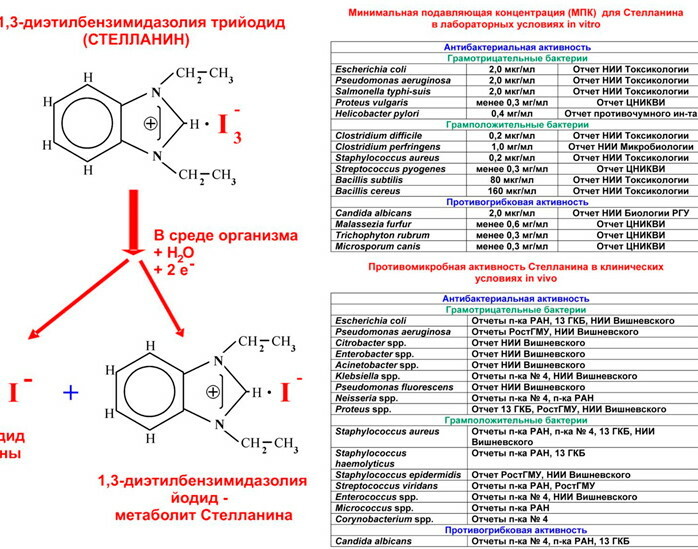
Klasyfikacja antybiotyków bez penicyliny
Antybiotyki niepenicylinowe, których lista znajduje się obecnie w setkach pozycji, odkryto ponad 50 lat temu. W tym czasie zsyntetyzowano i udostępniono wiele leków.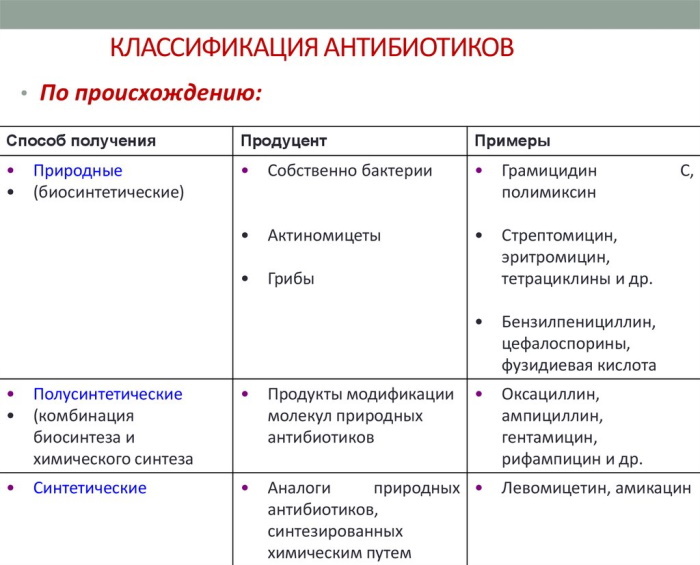 Aby je uporządkować, stworzono kilka klasyfikacji.
Aby je uporządkować, stworzono kilka klasyfikacji.
Spektrum działania
Zgodnie ze spektrum działania leki należy podzielić na 2 duże grupy:
- Szeroki zasięg. Może być stosowany w leczeniu większości znanych infekcji. Do tej kategorii należy wiele środków przeciwdrobnoustrojowych.
- Wąskie widmo. Antybiotyk niszczy tylko niektóre szczepy drobnoustrojów chorobotwórczych. Najwybitniejszymi przedstawicielami tej kategorii są środki przeciwdrobnoustrojowe przeciwgruźlicze.
Według składu
Ta klasyfikacja jest najbardziej kompletna, dlatego najczęściej stosowana jest w praktyce medycznej.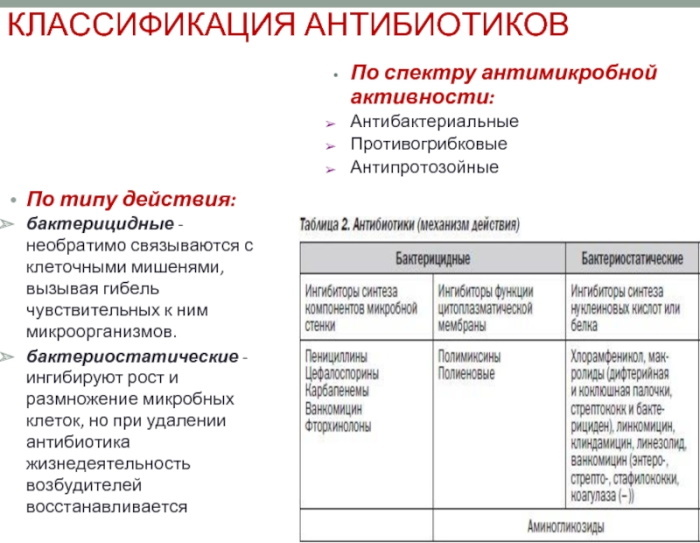
Każda klasa antybiotyków ma swoją własną charakterystykę chemiczną i strukturę:
| Grupy antybiotyków | |
| Beta-laktam, mają w strukturze pierścień β-laktamowy | Nie beta-laktam, mają inną budowę chemiczną |
| Penicyliny | Makrolidy |
| Cefalosporyny | Tetracykliny |
| Karbapenemy | Aminoglikozydy |
| Monobaktamy | Amfenikole |
| Antybiotyki glikopeptydowe | |
| Linkozamidy | |
| Fluorochinolony | |
| Antybiotyki innych grup |
Grupa cefalosporyn
Antybiotyki niepenicylinowe, których istnieje wiele nazw, obejmują cefalosporyny. W chwili obecnej grupa ta jest podzielona na kilka pokoleń.
Cefalosporyny działają bakteriobójczo. Hamując tworzenie warstwy peptydoglikanu, uwalniają enzymy autolityczne, które prowadzą do śmierci komórek drobnoustrojów.
Każde pokolenie z tej grupy różni się spektrum działania i skutecznością, ale łączy je jedna wspólna cecha – budowa cząsteczki. Budowa chemiczna cefalosporyn oparta jest na kwasie 7-aminocefalosporanowym (7-ACA). W porównaniu z penicylinami leki te są najbardziej odporne na działanie enzymów (β-laktamaz), które są produkowane przez komórki bakteryjne w celu ochrony. Oznacza to, że wrażliwość drobnoustrojów jest wyższa niż na leki z serii penicylin.
Przedstawiciele 1. generacji cefalosporyn nie byli wystarczająco odporni. W poszukiwaniu bardziej skutecznych środków naukowcom udało się zsyntetyzować wiele leków, które następnie połączono w następującą klasyfikację.
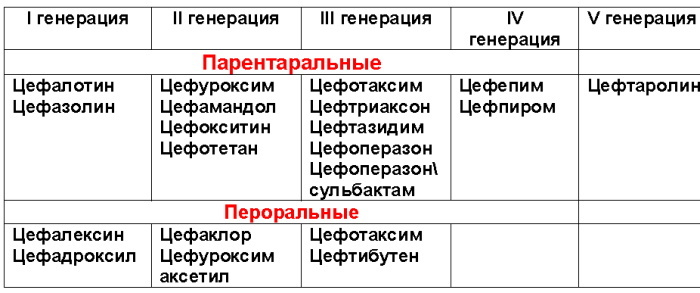
1. generacja
Środki tej generacji są aktywne przeciwko większości bakterii Gram-dodatnich w stosunku do E. coli i P. mirabilis. Dla pozostałych bakterii, które mają negatywny kolor, nie stanowią zagrożenia.
Pokolenie reprezentowane jest przez leki takie jak:
- Cefaleksyna (przeznaczona do podawania doustnego, dostępna w kapsułkach oraz w postaci zawiesiny);
- Cefazolina (podawana pozajelitowo, dostępna w postaci proszku. Po zmieszaniu ze sterylnym rozpuszczalnikiem lek podaje się dożylnie lub domięśniowo).
2. generacja
W przeciwieństwie do swoich poprzedników, druga generacja jest aktywna przeciwko bakteriom o negatywnym zabarwieniu. Jednocześnie pozostaje wysoka wydajność w stosunku do mikroorganizmów Gram-dodatnich.
Główni przedstawiciele:
- Aksetyl Cefuroksymu, Cefaklor (dostępny w postaci granulek i zawiesin, przeznaczonych do podawania doustnego);
- Cefuroksym (stosowany do wstrzykiwań, forma uwalniania jest reprezentowana przez sterylny proszek, który podaje się pozajelitowo po zmieszaniu z rozpuszczalnikiem).
III generacja
Antybiotyki są bardzo aktywne przeciwko bakteriom o dowolnym kolorze Gram. Ponadto leki są szczególnie aktywne przeciwko takim rodzajom patogenów, przeciwko którym działanie penicylin jest bezużyteczne.
Przedstawicielami leków do użytku wewnętrznego są:
- cefdytoryna;
- Cefiksym.
Są dostępne w postaci tabletek do podawania doustnego i zawiesiny.
Cefalosporyny III generacji, które można stosować pozajelitowo to:
- cefotaksym;
- ceftriakson;
- ceftazydym.
IV generacja
Cefalosporyny IV generacji mają szereg cech:
- Skuteczny przeciwko bakteriom z ujemnym barwieniem Grama.
- Wyższa wydajność w porównaniu z poprzednią generacją w stosunku do gram-dodatniej mikroflory chorobotwórczej.
- Potrafi stłumić reprodukcję Enterobacteriaceae. Te szczepy są odporne na poprzednie generacje leków.
- Wysoka odporność na enzymy komórek bakteryjnych. Pozwala to na szerokie zastosowanie środków w praktyce medycznej w leczeniu chorób zakaźnych o różnej etiologii.
- Współczesne cefalosporyny mają znaczenie w leczeniu ciężkich chorób.
- Możliwość ich zastosowania u pacjentów cierpiących na neutropenię (niska zawartość neutrofili we krwi).
Ta klasa leków jest reprezentowana wyłącznie przez środki do podawania pozajelitowego, które są wytwarzane w postaci proszku do przygotowania roztworu do podawania pozajelitowego.
Pomiędzy nimi:
- cefepim;
- Cefpir.
Grupa makrolidów
Antybiotyki niepenicylinowe, których lista obejmuje grupę makrolidów, są reprezentowane przez leki o następujących cechach:
- Nie niszczą komórki drobnoustroju, ale uniemożliwiają jej rozmnażanie w organizmie człowieka.
- Są skuteczne przeciwko drobnoustrojom z dodatnim barwieniem Grama.
- Są w stanie akumulować się w tkankach, utrzymując przez długi czas wysokie stężenie substancji aktywnej. Dzięki temu środki mogą być pobierane rzadko, co zmniejsza ryzyko wystąpienia działań niepożądanych.
- Z powyższego powodu makrolidy charakteryzują się niską toksycznością.
- Nie mają tendencji do powodowania alergii krzyżowych, co jest kolejną zaletą tej grupy leków.
Strukturę chemiczną reprezentuje pierścień laktonowy, do którego można dołączyć kilka reszt węglowodanowych. Cechą charakterystyczną makrolidów jest ich naturalne pochodzenie. Podczas gdy zdecydowana większość leków przeciwdrobnoustrojowych jest wytwarzana na drodze syntezy chemicznej.
W Ameryce w ubiegłym stuleciu naukowcom udało się odkryć erytromycynę. To właśnie ten związek był impulsem do stworzenia całej klasy antybiotyków. Nawiasem mówiąc, erytromycyna jest nadal z powodzeniem stosowana w praktyce medycznej.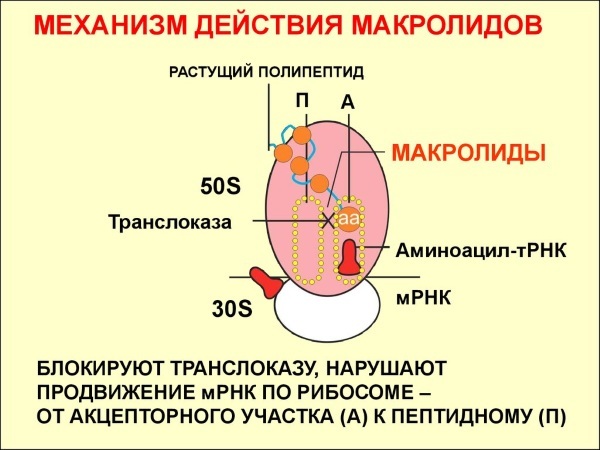
Klasyfikacja makrolidów jest dość skomplikowana, ponieważ łączy leki od razu z dwóch powodów:
- pochodzenie;
- struktura chemiczna.
| Pochodzenie | 14-osobowy | 15-członek | 16-osobowy |
| Naturalny | Erytromycyna, Oleandomycyna | Leukomycyna, Josamycyna, Spiramycyna | |
| Proleki | Bursztynian etylowy erytromycyny, bursztynian erytromycyny, fosforan erytromycyny, askorbinian erytromycyny, chlorowodorek oleandomycyny, fosforan, troleandomycyna | Midekamycyna octan (miokamycyna) |
|
| Pół syntetyczny | roksytromycyna, Klarytromycyna Dirytromycyna |
Azytromycyna | Rokitamycyna |
Ich działanie jest bakteriostatyczne, to znaczy patogenna mikroflora pozostaje żywotna, ale nie ma zdolności do namnażania się. W rezultacie objawy choroby stopniowo zanikają. Są w stanie odwracalnie wiązać się ze środkiem podjednostki 50-S rybosomów patogennej mikroflory. W rezultacie proces składania cząsteczki białka zostaje zakłócony, a bakteria nie jest w stanie się rozmnażać.
Makrolidy są skuteczne w leczeniu bakteryjnego zapalenia płuc oraz większości infekcji układu oddechowego i pokarmowego. Wskazane są również w leczeniu infekcji przenoszonych drogą płciową oraz bakteryjnych stanów zapalnych skóry i innych tkanek.
Przeciwwskazania do powołania makrolidów:
- Alergia na którykolwiek ze składników leku. Niekoniecznie dotyczy to składnika aktywnego. Dodatkowe składniki mogą również prowadzić do reakcji alergicznej.
- Okres ciąży i karmienia piersią.
- Niewydolność wątroby.

Preparaty z grupy makrolidów nie są wysoce toksyczne.
Należy jednak wziąć pod uwagę prawdopodobieństwo wystąpienia działań niepożądanych:
- nudności, wymioty, zaburzenia stolca, wzdęcia, kolki;
- bół głowy;
- alergie, które mogą objawiać się jako anafilaksja i obrzęk naczynioruchowy (niebezpieczne stany wymagające natychmiastowej pomocy lekarskiej);
- arytmie serca;
- ostre zapalenie wątroby;
- zapalenie okrężnicy;
- zapalenie struktur nerek;
- tymczasowe pogorszenie funkcji słuchu.
Wszystkie te objawy są niezwykle rzadkie. Antybiotyki makrolidowe, podobnie jak inne leki o podobnym działaniu, można stosować tylko po dokładnej diagnozie. Samoleczenie antybiotykami jest niebezpieczne dla zdrowia i może prowadzić do szeregu konsekwencji.
Podczas ich stosowania w praktyce medycznej makrolidy stały się lekami o wysokim profilu bezpieczeństwa i minimalnej liście przeciwwskazań. Jednak w ciągu ostatnich 10 lat u wielu patogenów stwierdzono powstawanie częściowej oporności na makrolidy. Na przykład Streptococcus pneumoniae, Streptococcus pyogenes.
Grupa fluorochinolonów
Fluorochinolony to syntetyczne antybiotyki. Zakłócają syntezę bakteryjnego DNA poprzez tłumienie gyrazy DNA i topoizomerazy.
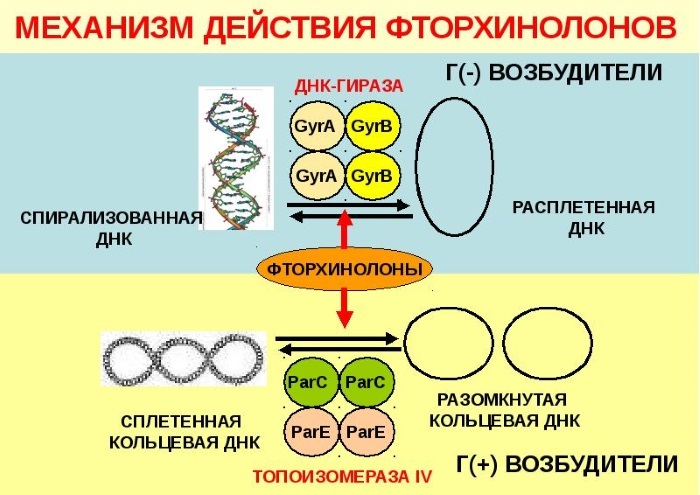
Komórka bakteryjna nie może istnieć bez tych enzymów.
1. generacja
Głównymi przedstawicielami są kwas nalidyksowy i oksolinowy. Dali impuls do rozwoju innych leków w grupie. Teraz połączenia praktycznie straciły na znaczeniu.
2. generacja
Związki te są skuteczne przeciwko mikroflorze Gram-ujemnej i części bakterii Gram-dodatnich.
Do przedstawicieli drugiego pokolenia należą:
- cyprofloksacyna;
- lomefloksacyna;
- ofloksacyna;
- norfloksacyna;

- Pefloksacyna.
III, IV generacja
Antybiotyki niepenicylinowe, których listę reprezentuje wiele grup leków, są również reprezentowane przez najnowocześniejsze środki. To grupa fluorochinolonów. Trzecia generacja dotyczy chorób układu oddechowego. Fundusze są aktywne przeciwko czynnikowi wywołującemu zapalenie płuc, chlamydię i mykoplazmę.
Są to leki:
- sparfloksacyna;
- Lewofloksacyna.
Czwarta generacja wyróżnia się aktywnością przeciwko patogennej mikroflorze, która jest zdolna do rozwoju nawet w warunkach bez tlenu. Z tego powodu środki można wykorzystać na leczenie niebezpiecznych infekcji (na przykład tężca czy zatrucia jadem kiełbasianym, a także zgorzeli). Głównym lekiem w tej kategorii jest Moxifloxacin.
Wskazania do stosowania fluorochinolonów są następujące:
- zakażenia szpitalne;
- chlamydia, mykoplazmoza, rzeżączka;
- infekcje pęcherza i nerek;
- Kłębuszkowe zapalenie nerek;
- zapalenie płuc o charakterze niewirusowym;
- dur brzuszny;
- czerwonka;
- salmonelloza.
Lek jest jedynym wskazanym w leczeniu tak niebezpiecznej choroby jak wąglik.
 Przeciwwskazania są następujące:
Przeciwwskazania są następujące:
- Dzieci poniżej 2 roku życia.
- Ciąża.
- Okres laktacji.
- Wiek powyżej 65 lat.
- Miażdżyca.
- Alergia.
Środki przeciwdrobnoustrojowe z tej grupy uważane są za najbezpieczniejsze spośród wszystkich leków przeciwdrobnoustrojowych. Są to jednak również leki na receptę, a leczenie ich na własną rękę jest niebezpieczne dla zdrowia. Na przykład przy niekontrolowanym użyciu przez pacjenta powyżej 65 roku życia możliwe jest zerwanie ścięgna. Co więcej, nie wymaga to obecności intensywnej aktywności fizycznej.
Antybiotyki mają bogatą historię tworzenia i stosowania w medycynie. Seria penicylin praktycznie straciła na skuteczności, co było początkiem tworzenia leków, które nie zawierają penicyliny. Ich lista obejmuje kilka grup leków, na które bakterie nie są oporne.
Autor: Olga Orłowa
Filmy o antybiotykach
Kiedy są przepisywane antybiotyki i jak wybrać: