Treść
- Za co odpowiada glukoza w organizmie kobiety?
- Norma stężenia glukozy we krwi podczas ciąży
- Oznaczanie poziomu glukozy
- Czy są jakieś przeciwwskazania do testu?
- Przyczyny zwiększonego stężenia glukozy we krwi w czasie ciąży
- Kto jest zagrożony?
- Objawy
- Niebezpieczeństwa związane z cukrzycą ciążową dla matki
- Zagrożenia dla dziecka
- Leczenie w ciąży, monitorowanie wskaźników
- Dieta, zabronione pokarmy
- leki insulinowe
- Poród z GDM
- Co robić po porodzie
- Prognozy
- Film o wysokim poziomie cukru u kobiet w ciąży
Cukrzyca ciężarnych - częste powikłanie ciąży. Stan patologiczny charakteryzuje się podwyższonym poziomem glukozy we krwi z powodu przejściowej insulinooporności. Odpowiedź metaboliczna na uwalnianie hormonu białkowego jest zaburzona podczas wzrostu i dojrzewania łożyska.
Za co odpowiada glukoza w organizmie kobiety?
Choroba nie spełnia kryteriów i oznak jawnego zespołu cukrzycowego, jest to spowodowane stanem fizjologicznym. Wychwyt glukozy jest podstawową funkcją komórek.
Monosacharyd służy jako główne i uniwersalne źródło energii. Glukoza odpowiada za ton całego ciała i poszczególnych narządów. Reguluje cykle metaboliczne, reakcje metaboliczne.
Produkty rozpadu glukozy przez insulinę służą jako zredukowane koenzymy w łańcuchu oddechowym. Glukoza jest niezbędnym składnikiem odżywczym dla żywych organizmów. Podczas utleniania lub rozpadu monosacharydu uwalniana jest ponad 1/3 całkowitej zużytej energii.
Podwyższony poziom glukozy we krwi podczas ciąży jest stanem patologicznym wywołanym zmianami hormonalnymi. Monosacharyd odpowiada za pracę mięśni szkieletowych. Neurony, w tym mózgowe, otrzymują energię do pracy wyłącznie z tej substancji biologicznej. Takie komórki zużywają 20-30% produktów utleniania glukozy powstających w wyniku cyklu metabolicznego.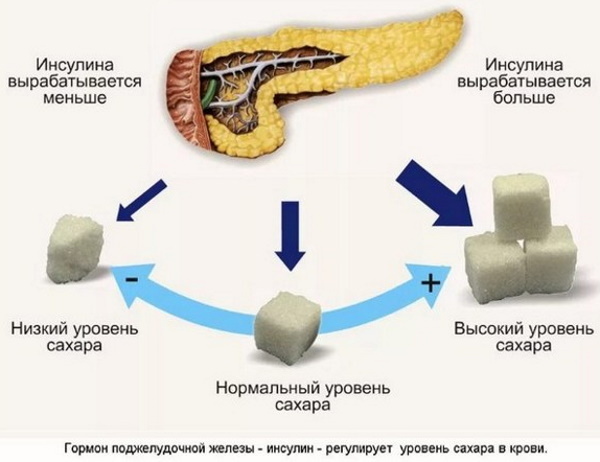
Zawarte w nim specyficzne oligosacharydy stanowią podstawę do określenia grupy krwi. Właściwości reologiczne płynu hematologicznego zależą od kluczowego nośnika energii biologicznej.
Norma stężenia glukozy we krwi podczas ciąży
W okresie ciąży stężenie monosacharydu podlega wahaniom w zależności od:
- trymestr;
- dieta;
- aktywność fizyczna;
- przyjmowanie kompleksów witaminowych lub leków.
W czasie ciąży pewna zmiana wrażliwości komórek insuliny na tle ogólnoustrojowej tolerancji glukozy nie jest uważana za patologiczną nieprawidłowość. Różnica między naturalnymi fluktuacjami a cukrzycą ciążową polega na stopniu zaburzeń metabolicznych.
Za normę uważa się stężenie 5,8 mmol / l w analizie krwi żylnej w czasie ciąży. Dopuszczalny zakres zawartości energetycznej cukrów prostych w materiale biologicznym uzyskanym przez nakłucie skóry paliczka końcowego palca wynosi 4,0-6,1 mmol/l.
Niewielkie odchylenie w górę wskaźnika spowodowane jest:
- naturalne zmiany hormonalne, indywidualne dla każdej kobiety w ciąży;
- stres doświadczany na krótko przed zabiegiem laboratoryjnym;
- poważne zmęczenie fizyczne;
- stan emocjonalnego podniecenia.
U zdecydowanej większości kobiet hiperglikemia ciążowa występuje między 24. a 28. tygodniem ciąży. Poziom glukozy we krwi podczas ciąży zależy od rodzaju badania hematologicznego i powiązanych czynników.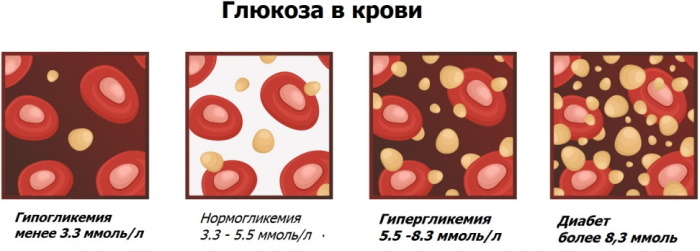
Normalne wartości ciążowe dla różnych testów przedstawiono w tabeli:
| Test pojedynczej heksokinazy | ||
| Na tle posiłku | Krew z żyły | Materiał kapilarny |
| Na pusty żołądek | 4,0-5,5 mmol/l | 3,5-5,0 mmol/l |
| Profil glikemiczny | ||
| Na pusty żołądek | 4,2-5,5 mmol/l | 4,0-5,0 mmol/l |
| 3-godzinny test doustnej insulinooporności | ||
| Na pusty żołądek | Do 5,1 mmol/L | |
| Po upływie 1 godziny. po posiłku | Do 10,0 mmol / l | |
| Po 2 godzinach. po posiłku | Do 8,5 mmol / l |
W przypadku każdego rodzaju badań hematologicznych dopuszczalne są odchylenia w kierunku spadku lub wzrostu o maksymalnie 0,5 mmol / L. Na zniekształcenia wyników wpływają błędy przyrządów laboratoryjnych, dobowe wahania stężenia substancji energetycznej we krwi.
Oznaczanie poziomu glukozy
Najdokładniejsze informacje diagnostyczne można uzyskać poprzez analizę laboratoryjną materiału biologicznego z żyły głównej. Skład krwi włośniczkowej podlega zmianom dobowym i sytuacyjnym.
Zastosowanie systemów próżniowego pobierania biomateriałów zapewnia maksymalną sterylność. Przy użyciu igły motylkowej wykluczona jest interakcja z otoczeniem.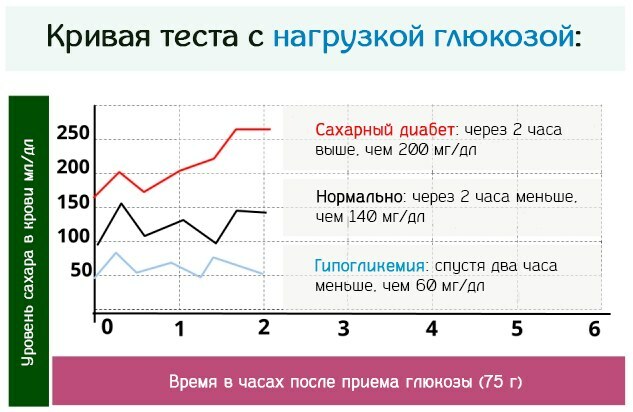
Aby pobrać krew włośniczkową z końcowego paliczka palca, użyj specjalnych mikroprobówek z antykoagulantem umieszczonym na dnie naczynia laboratoryjnego. Metoda zapewnia swobodny przepływ cieczy wzdłuż ścianek kolby.
Taki test służy do ekspresowej diagnostyki ciężkich objawów cukrzycy ciążowej lub innych zaburzeń gospodarki węglowodanowej. Rejestrując kobietę w ciąży w przychodni przedporodowej, wymagane jest kompleksowe badanie.
W standardowym pakiecie diagnostycznym znajduje się badanie laboratoryjne na stężenie hemoglobiny glikowanej w osoczu krwi. Do dokładnego wykrywania GDM stosuje się tylko test tolerancji glukozy. Może być dożylny lub doustny.
Podwyższony poziom glukozy we krwi podczas ciąży określa się w ten sposób z maksymalną wiarygodnością. Istotą techniki doustnej jest pomiar parametrów odpowiedzi metabolicznej na egzogenny monosacharyd.
Kobietom proponuje się drinka za 5 minut. 200 ml ciepłej wody z rozpuszczoną w niej 75 mg glukozy według rosyjskich przepisów i 100 mg według zasad amerykańskiej diagnostyki. Kolejno po 30, 60, 90 i 120 minutach. dynamicznie określać zawartość glukozy we krwi żylnej.
Najbardziej specyficzną metodą laboratoryjnej diagnostyki ukrytych zaburzeń metabolicznych w czasie ciąży jest badanie heksokinazy UV. Promieniowanie nie oddziałuje z innymi składnikami frakcji krwi osocza.
Glukoza jest rejestrowana przy fali ultrafioletowej 340 nm. Metoda diagnostyczna jest liniowa do 50 mmol / l, co pozwala na szerokie zastosowanie w praktyce położniczo-ginekologicznej i endokrynologicznej.
Czy są jakieś przeciwwskazania do testu?
Stosowanie metody laboratoryjnej jest ograniczone bezwzględnymi zakazami klinicznymi lub względnymi.
Test tolerancji glukozy nie jest zalecany pacjentom z:
- ustalona reakcja anafilaktyczna na cukry;
- biologiczna nietolerancja na egzogenną glukozę;
- każdy rodzaj cukrzycy zdiagnozowany przed ciążą – w takiej sytuacji nie są wymagane dodatkowe badania;
- zaostrzenie zapalenia trzustki;
- patologie trawienne związane z upośledzoną absorpcją sacharydów.
Względne przeciwwskazania obejmują wczesną toksykozę i stan przedrzucawkowy, wieloukładową chorobę, która rozwija się po 5 miesiącu ciąży. Zaburzenie charakteryzuje się spontanicznym wzrostem ciśnienia wewnątrznaczyniowego, białkomoczem i objawami niewydolności wielonarządowej.
Przyczyny zwiększonego stężenia glukozy we krwi w czasie ciąży
Czynniki etiologiczne i patogenetyczne cukrzycy ciążowej nie zostały dokładnie ustalone. Przypuszczalnie związki hormonalne odpowiedzialne za wzrost zarodka hamują produkcję insuliny.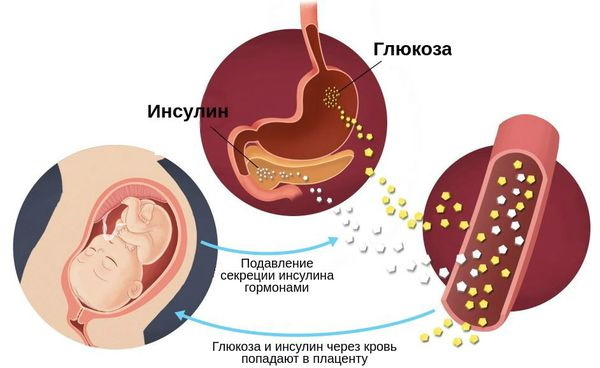
Prawdopodobne przyczyny rozwoju cukrzycy ciążowej to:
- zakaźne zapalenie wątroby;
- marskość wątroby;
- ogólnoustrojowe zaburzenia neuroendokrynne;
- policystyczny jajnik;
- historia zespołu Itsenko-Cushinga - ciężka połączona dysfunkcja regulacyjna podwzgórza, przysadki i kory nadnerczy;
- nadczynność tarczycy - nadmierna aktywność wydzielnicza tarczycy;
- przewlekłe zapalenie trzustki;
- procesy nowotworowe w ciele trzustki lub w otaczającej błonie lipidowej;
- hormonozależne choroby onkologiczne - glukagonoma, guz chromochłonny.
GDM rozwija się z powodu nadmiernego spożycia węglowodanów na tle naruszenia ich asymilacji. Wśród przyczyn, które mogą prowadzić do wzrostu stężenia glukozy we krwi podczas ciąży, nazywa się zatrucie tlenkiem węgla.
Stan patologiczny u kobiet noszących dziecko wynika z niekontrolowanego spożycia leki na bazie prednizolonu, syntetyczne estrogeny, doustne środki zawierające hormony zapobieganie ciąży.
Wstrzyknięcie monosacharydu do krwi obserwuje się u pacjentów stosujących leki fenotiazynowe lub beta-blokery. Niektórzy endokrynolodzy uważają, że przyczyną cukrzycy ciążowej są patologie autoimmunologiczne, które niszczą trzustkę lub hamują jej funkcje.
Kto jest zagrożony?
Podwyższony poziom glukozy we krwi występuje częściej u kobiet z nadwagą lub chorobliwie otyłych. W grupie ryzyka pacjenci ze wskaźnikiem masy ciała powyżej 30 kg/m2. W czasie ciąży zespół cukrzycowy często występuje u kobiet poniżej 18 roku życia lub powyżej 40 roku życia.
Grupa ryzyka obejmuje pacjentów z:
- glukozuria – uwolnienie energetycznego monosacharydu do osadu moczowego;
- powikłanie poprzednich ciąż - wewnątrzmaciczna śmierć płodu, poronienie, hydramnios;
- złe nawyki - alkoholizm, palenie, narkomania;
- brak aktywności fizycznej;
- policystyczny jajnik;
- predyspozycje genetyczne do cukrzycy typu 2;
- patologiczny lub dziedziczny niski wzrost.
Częściej glukoza w osoczu krwi wzrasta u przedstawicieli ras negroidalnych i mongoloidalnych niż u przedstawicieli rasy kaukaskiej. Istnieje znaczne ryzyko rozwoju cukrzycy ciążowej z nadciśnieniem tętniczym. Wśród czynników obecnej ciąży wyróżnia się ciąże mnogie.
Stosowanie beta-blokerów lub leków kortykosteroidowych w celu zapobiegania przedwczesnemu porodowi zwiększa prawdopodobieństwo rozwoju cukrzycy ciążowej o 15-20%.
Objawy
Zaburzenia endokrynologiczne związane z ciążą nie mają specyficznych objawów i charakteryzują się skąpym lub łagodnym obrazem klinicznym. Obserwuje się ogólne osłabienie i zmęczenie, które kobiety przypisują swojemu stanowi fizjologicznemu.
Ciężkiej hiperglikemii towarzyszą następujące objawy:
- ciągłe pragnienie;
- suchość warg i błon śluzowych jamy ustnej;
- częste parcie na mocz charakterystyczne dla ciąży;
- obfite oddawanie moczu;
- rozwój infekcji grzybiczych narządów płciowych;
- zmniejszona ostrość wzroku;
- przygnębiony apetyt.
Swędzenie krocza, bezsenność i arytmia serca są nieswoistymi objawami cukrzycy ciążowej. Występuje obrzęk kończyn dolnych z powodu naruszenia odpływu limfy.
Niebezpieczeństwa związane z cukrzycą ciążową dla matki
Główne zagrożenia związane są z zaburzeniami właściwości reologicznych krwi, przyspieszonym niszczeniem ścian naczyń przez wzrost ciśnienia oraz dysfunkcjami serca.
Nadmiar glukozy gromadzi się w tkankach narządów, wprowadzając destrukcyjne zmiany w ich budowie morfologicznej.
Na tle NGM rozwijają się:
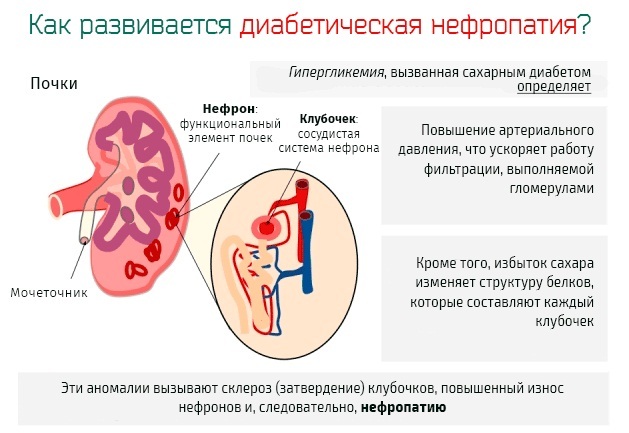
- Retinopatia cukrzycowa - porażka małych kanałów krwi, elementy receptorowe siatkówki narządu wzroku. Powikłanie prowadzi do ciężkiej dysfunkcji oka.
-
Zespół nefropatyczny - złożone uszkodzenie mechanizmu filtracji kłębuszkowej nerek, przewodów rurowych. Prowadzi to do rozwoju funkcjonalnej niewydolności narządów.
- Zwiększone ciśnienie wewnątrznaczyniowe. Zwiększa ryzyko krwotoku, spontanicznej aborcji.
- Zaburzenia metaboliczne. U 50-60% kobiet, które chorowały na cukrzycę ciążową, otyłość pojawia się w ciągu 5-6 lat po porodzie.
- Oderwanie łożyska. Z powodu hiperglikemii błona łącząca przepływ krwi matki i dziecka zostaje oddzielona od ścian macicy. Proces patologiczny charakteryzuje się krwawieniem, bólem w strefie miednicy.
Zwiększony poziom glukozy we krwi podczas ciąży powoduje długofalową konsekwencję w postaci zwiększenia prawdopodobieństwa rozwoju przewlekłych patologii sercowo-naczyniowych.
Zagrożenia dla dziecka
Cukrzyca ciążowa wiąże się z szybkim przyrostem masy ciała zarodka. Ten patologiczny efekt nazywa się makrosomią. Dziecko ważące powyżej 4 kg ma zwiększone ryzyko urazów porodowych. Często wymagane jest cesarskie cięcie. Fetopatia cukrzycowa matki zmienia się w naruszenie metabolizmu węglowodanów w okresie noworodkowym życia niemowlęcia. Noworodek często rozwija zespół niewydolności oddechowej.
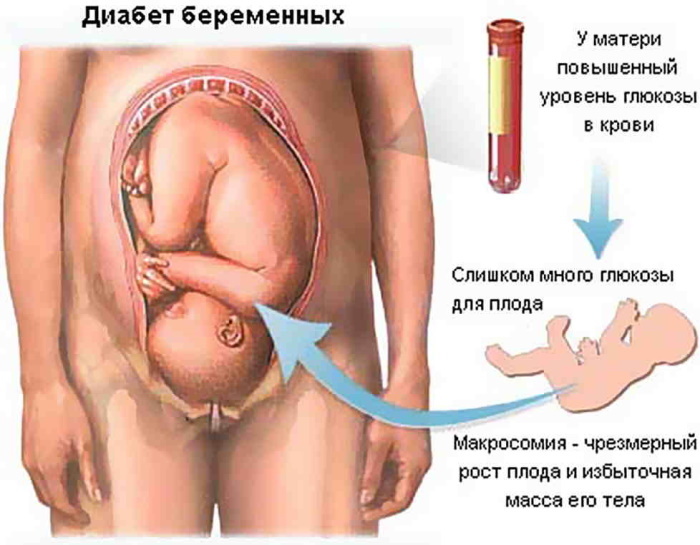
Zaburzenie charakteryzuje się niezdolnością płuc do dostarczania krwi i tkanek ciała wymaganej objętości mieszaniny oddechowej. Rezultatem jest sinica, niewydolność wielonarządowa. Do krwi noworodka uwalniana jest nadmierna ilość bilirubiny, co prowadzi do żółtaczki poporodowej. Makrosomia powoduje zwiększone wydzielanie insuliny, dystocję barkową – zniekształcenie proporcji ciała.
Do odległych następstw GDM dla dziecka należą otyłość w wieku 4-5 lat, nadciśnienie tętnicze w wieku 10-11 lat. Ryzyko rozwoju jawnej cukrzycy u nastolatków urodzonych na tle takiego zaburzenia metabolicznego szacuje się na 20-40%.
Leczenie w ciąży, monitorowanie wskaźników
Terapia cukrzycy ciążowej wymaga zintegrowanego podejścia. Przez cały okres ciąży monitorowany jest indeks glikemiczny krwi kobiety. Zalecana jest specjalistyczna dieta niskowęglowodanowa.
Pacjent zostaje poinstruowany o zasadach zbilansowanej i zbilansowanej diety. Leczenie cukrzycy ciążowej odbywa się w warunkach ambulatoryjnych. Samokontrolę wysycenia monosacharydów osocza przeprowadza się 4-5 razy dziennie za pomocą przenośnego glukometru.
Dieta, zabronione pokarmy
Korekta diety jest ważnym środkiem w leczeniu cukrzycy ciążowej.
Menu całkowicie wyklucza:
- wyroby cukiernicze;
- warzywa i korzenie skrobiowe;
- produkty mączne;
- domowe wypieki drożdżowe;
- tłuszcze roślinne;
- miód pszczeli;
- fast food.
Diety niskowęglowodanowe nie są odpowiednie dla kobiet w ciąży. Produkty o wysokim indeksie glikemicznym zastępowane są atestowanymi odpowiednikami. Jedzą w małych porcjach w odstępie 2-3 godzin.
Zmniejszenie spożycia pokarmów bogatych w skrobię łączy się ze wzrostem ilości przyswajanych składników odżywczych białkowych.
Wyklucz z diety:
- Ryż;
- Chleb pszenny;
- makaron;
- owsianka zbożowa;
- Ziemniak;
- soja;
- kukurydza.
Węglowodany złożone, które są powoli wchłaniane, stabilizują poziom glukozy we krwi. Produkty te są zalecane do stosowania w okresie ciąży.
Obejmują one:
- warzywa stołowe;
- orzechy laskowe;
- twarożek;
- ogórki;
- oliwki;
- ananasy;
- persymona;
- pomarańcze;
- soczewica.
Powinny stanowić co najmniej 55% dziennej wartości odżywczej. Przy nadwadze zawartość kalorii ograniczona jest do 1800 kcal/dzień. Zalecane dzienne spożycie błonnika to 28 g.
Powstawaniu ciał ketonowych zapobiegają przerwy między posiłkami trwające 10 godzin. Zmniejsz przyrost masy ciała, popraw wrażliwość na insulinę, białka zwierzęce, jedno- i nienasycone kwasy lipidowe.
leki insulinowe
Podwyższony poziom glukozy we krwi podczas ciąży jest eliminowany przez leki hipoglikemizujące, które stanowią podstawę terapii. Endokrynolog lub ginekolog indywidualnie określa dawkowanie i częstotliwość stosowania insuliny syntetycznej.
Takie leki nie mają działania teratogennego i mają wysoki profil bezpieczeństwa dla płodu. Wysokiej jakości kontrolę stanu hiperglikemii zapewnia pompa insulinowa, która stanowi delikatną alternatywę dla codziennych zastrzyków przeciwcukrzycowych.
Urządzenie służy do ciągłego podskórnego podawania leków hipoglikemizujących. Model elektroniczny jest zaprogramowany do pracy w trybie automatycznym z ciągłym monitorowaniem poziomu glukozy we krwi wyświetlanej na wyświetlaczu.
Gdy jest to wskazane, stosuje się leki doustne w celu obniżenia poziomu cukru we krwi. Kontrolowanie stanu glikemii pozwala lekarzowi szybko reagować na zmiany metaboliczne, w razie potrzeby dostosować schemat leczenia insuliną.
Poród z GDM
Hiperglikemia ciążowa nie jest uważana za przeszkodę w porodzie pochwowym przy braku makrosomii płodu związanej z zaburzeniami metabolicznymi. Poród naturalny odbywa się w 38-39 tygodniu ciąży.
W przypadku dużego dziecka wykonuje się cięcie cesarskie. Zabieg chirurgiczny jest wskazany w przypadku ciężkiej fetopatii cukrzycowej, zwężenia kości miednicy kobiety, współistniejących stanów patologicznych lub powikłań ciąży.
Co robić po porodzie
Ciąża często wiąże się z zaburzeniami metabolicznymi i rozwojem objawów cukrzycowych. Po porodzie stabilizacja parametrów hormonalnych przyczynia się do ustąpienia objawów GDM.
Kobieta powinna pozostawać pod stałym nadzorem endokrynologa, aby wykluczyć ryzyko wystąpienia jawnej cukrzycy typu 2. Wraz z późniejszą ciążą prawdopodobieństwo powrotu stanu patologicznego jest wysokie. Insulinoterapia przepisana podczas ciąży jest często przerywana po porodzie.
W pierwszym tygodniu laktacji stężenie monosacharydu energetycznego we frakcji osocza krwi jest kontrolowane przez analiza laboratoryjna płynu hematologicznego z żyły głównej lub szybkie testy kapilarne biomateriał.
Przy prawidłowym poziomie glukozy nie stosuje się dodatkowych środków terapeutycznych. Test kontrolny tolerancji monosacharydów zalecono 1,5-3 miesiące po porodzie, aby wykluczyć rozwój jawnej cukrzycy.
W okresie rekonwalescencji stosują dietę niskowęglowodanową, dozowaną aktywność fizyczną lub kompleks terapii ruchowej. Nie ma ograniczeń w karmieniu piersią. Działają tylko w leczeniu infekcji grzybiczych wywołanych cukrzycą ciążową z przeniesieniem dziecka na sztuczne preparaty mleczne.
Prognozy
Stosowanie insulinoterapii zmniejsza prawdopodobieństwo powikłań o 98%. Rokowanie dla kobiety i noworodka jest korzystne. Niebezpieczeństwem jest bezobjawowy przebieg cukrzycy ciążowej. Brak interwencji medycznej prowadzi do licznych wad rozwojowych wewnątrzmacicznych, powikłanego porodu.
Makrosomia, zespół hipoglikemii, dysfunkcja układu oddechowego to najczęstsze konsekwencje zwiększonego stężenia glukozy w osoczu podczas ciąży. Często niemowlę ma zaburzenia metabolizmu węglowodanów, wzrasta prawdopodobieństwo rozwoju otyłości w okresie dojrzewania.
Film o wysokim poziomie cukru u kobiet w ciąży
Lekarz o cukrzycy ciążowej: