Contente
- Estágios e graus
- Sintomas e Sinais
- Causas
- Diagnóstico
- Métodos de tratamento
- Tratamento não medicamentoso
- Beber líquidos
- Posição corporal
- Usar meias de compressão ou bandagem
- Aumento da ingestão de sódio
- Comida
- Exercícios
- Farmacoterapia
- Midodrin
- Diidroergotamina, um alcalóide da cravagem
- Clonidina
- Fludrocortisona
- Eritropoietina
- Octreotide
- Indometacina
- Ioimbina
- Possíveis consequências e complicações
- Vídeos de hipotensão ortostática
Hipotensão ortostática ou postural - esta é a redistribuição gravitacional do sangue no momento de uma mudança brusca na posição de uma pessoa da horizontal para a vertical. Nesse caso, a força da gravidade atua sobre o sistema vascular, reduzindo o volume de sangue que retorna ao coração.
O retorno venoso inferior diminui o volume de sangue disponível para bombeamento para fora do coração, causando uma queda de curto prazo na pressão arterial. O distúrbio ocorre devido à regulação inadequada da pressão arterial devido a vários distúrbios. OH não é uma doença independente, mas cada vez mais evidências sugerem que a deficiência uma resposta hemodinâmica a movimentos simples aumenta o risco de desenvolver doenças cardiovasculares e mortalidade.
Estágios e graus
Fontes médicas descrevem 3 graus de OG:
- A própria hipotensão. É determinado por uma diminuição constante da pressão de 20 mm Hg. Arte. pressão arterial sistólica e 10 mm Hg. Arte. pressão arterial diastólica dentro de 3 minutos após levantar da posição supina.
-
Estágio retardado de hipotensão ortostática. Determinado por uma diminuição constante da pressão arterial após 3 minutos de pé. Pacientes com estágio OH tardio tendem a ter menos sintomas adrenérgicos (fraqueza, palpitações, tremores) com hipotensão, indicando uma forma mais branda da doença.
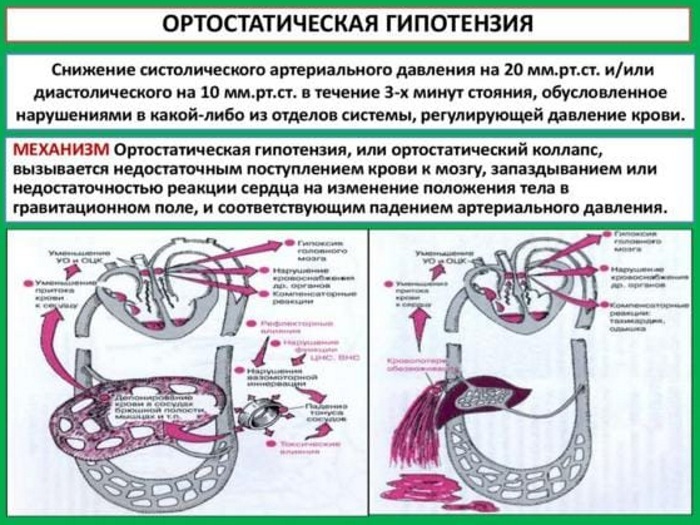
- Estado inicial. Esta é uma diminuição temporária da pressão arterial (pressão arterial sistólica ≥ 40 mm Hg. Art., Pressão arterial diastólica ≥ 20 mm Hg. Art.) Por 15 segundos. após levantar da posição supina. É mais comum em jovens, não está associado a morbidade e mortalidade significativas, mas a fisiopatologia da doença não é totalmente compreendida.
Sintomas e Sinais
A hipotensão ortostática ocorre quando a pressão arterial cai drasticamente quando muito pouco sangue é fornecido ao cérebro. O fluxo sanguíneo cerebral insuficiente se manifesta em vários sintomas. Algumas pessoas sofrem de tonturas sempre que se levantam, outras vezes, os sintomas só ocorrem com o estresse físico, como desidratação ou doenças. A pressão arterial pode cair drasticamente, mesmo após uma refeição pesada.
No entanto, algumas pessoas podem não apresentar sintomas, apesar de uma diminuição acentuada. Para verificar se há hipotensão ortostática, o médico deve verificar a pressão arterial ao se levantar. Uma diminuição no parâmetro sistólico em mais de 20-30 mm Hg é típica. Arte. ou quando o valor diastólico cai em 10 mm Hg. Arte. em pé por 3 minutos.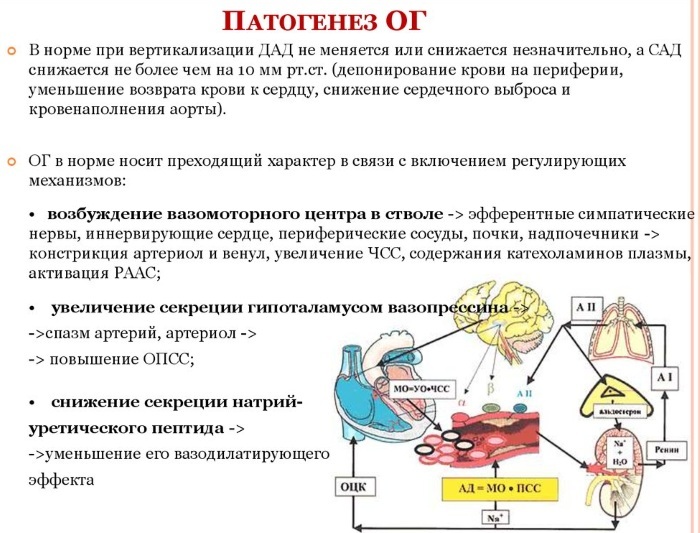
Sinais de desregulação ortostática:
- sonolência;
- tontura;
- visão embaçada;
- desmaio;
- confusão de consciência (raro);
- distúrbio respiratório;
- náusea;
- dor de cabeça;
- dor no pescoço e no peito ao ficar em pé.
Os sintomas podem piorar pela manhã, em ambiente extremamente quente, com a permanência prolongada em pé e ao levantar após um período prolongado de sentar, após comer ou após tomar banho. Alguns pacientes não apresentam todos os sintomas, apesar dos valores baixos da PA. Nesses casos, acredita-se que a autorregulação (um mecanismo de defesa) mantenha o suprimento de sangue para o cérebro.
Causas
A perda de fluido nos vasos sanguíneos é a causa mais comum de sintomas associados à hipotensão ortostática.
Quando uma pessoa se levanta de uma posição deitada, a gravidade força o sangue a se mover em direção às pernas. Ao mesmo tempo, a pressão cai um pouco devido ao fato de que, naquele momento, menos sangue retorna ao coração. O corpo compensa imediatamente essa flutuação contraindo os vasos sanguíneos das pernas e fazendo com que o coração bata mais rápido. O sistema nervoso autônomo é responsável por esses reflexos circulatórios.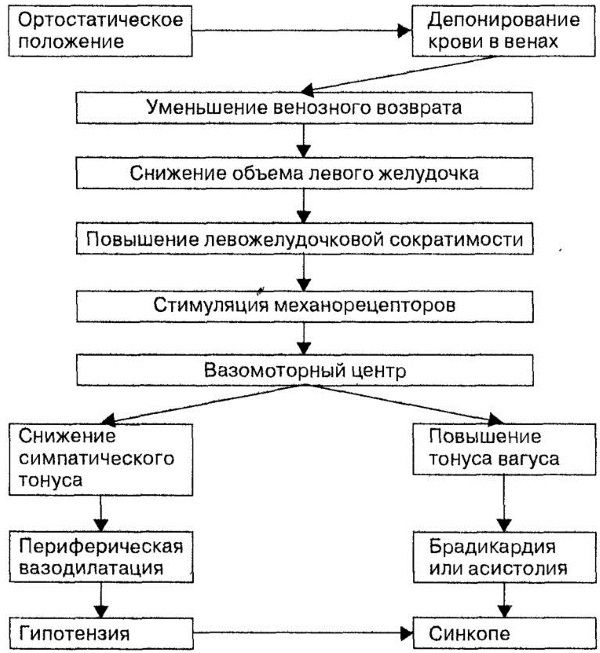
É a parte do sistema nervoso que controla inconscientemente as funções do corpo, como frequência cardíaca, temperatura corporal, pressão arterial e digestão.
Possíveis razões para a violação da regulação ortostática:
- Alterações hormonais (atividade insuficiente da glândula tireóide, córtex adrenal ou glândula pituitária anterior).
- Doenças do coração e dos vasos sanguíneos (estreitamento da aorta, insuficiência cardíaca, frequência cardíaca anormal, pericardite).
- Repouso prolongado na cama.
- Falta constante de exercícios.
- Falta de líquidos no corpo (especialmente em pessoas idosas que reduzem a ingestão de água).
- Efeitos colaterais dos medicamentos.
A hipotensão ortostática ocorre com o uso de certos medicamentos. Isso acontece como um efeito colateral, por exemplo, ao tomar medicamentos para pressão alta (hipertensão), aumento da próstata ou depressão.
Às vezes, a causa são doenças em que as células do sistema nervoso autônomo ou o equilíbrio químico do corpo são perturbados.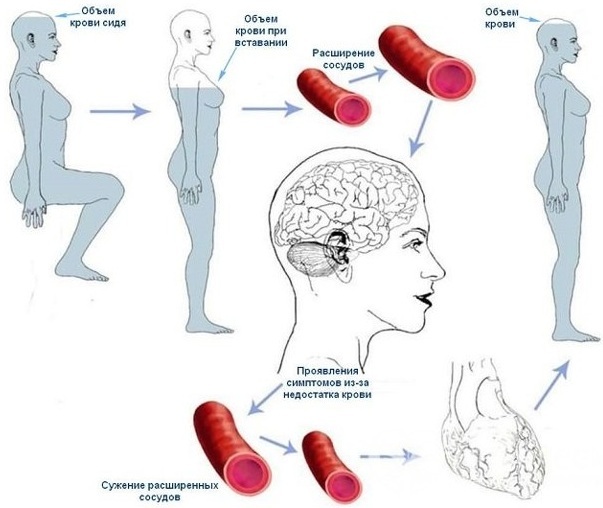
Os motivos que influenciam o desenvolvimento da síndrome:
| Neurológico | |
| CNS | Atrofia multissistêmica |
| Mal de Parkinson | |
| Golpe múltiplo | |
| Medula espinhal | Mielite transversa |
| Tumores | |
| Periférico | Amiloidose |
| Neuropatia diabética e alcoólica. A síndrome de Guillain-Barré Falha vegetativa Síndromes paraneoplásicas | |
| Cardiovascular | |
| Hipovolemia | Insuficiência adrenal |
| Desidratação | |
| Hemorragia | |
| Comprometimento do tônus vasomotor | Estenose aortica |
| Insuficiência cardíaca | |
| Infarto do miocárdio | |
| Taquicardia ou bradicardia | |
| Diversos | Insuficiência venosa periférica |
| Feocromocitoma | |
| Medicamento | |
| Vasodilatadores | Bloqueadores do canal de cálcio |
| Nitratos | |
| Sistema nervoso autônomo ativo | Bloqueadores alfa |
| Antipsicóticos. | |
| Antidepressivos tetracíclicos | |
| Diversos | Álcool |
| Barbitúricos | |
| Diuréticos de alça | |
| Droga levodopa |
Com a idade, o sistema nervoso autônomo perde gradualmente sua capacidade de compensar de forma ideal as flutuações da pressão arterial causadas pela gravidade.
Diagnóstico
O cardiologista e o terapeuta diagnosticam e prescrevem em conjunto o tratamento para hipotensão ortostática e colapso. Os testes de diagnóstico funcional são realizados inicialmente. Com base nisso, a dinâmica de vários parâmetros da circulação sanguínea é determinada quando a posição do corpo muda.
Os testes são realizados com carga ortostática ativa e passiva:
- No primeiro caso, assume-se uma participação enfraquecida dos músculos esqueléticos no processo de adaptação ortostática. Isso é conseguido transferindo passivamente o corpo do sujeito de uma posição horizontal para uma posição semi-vertical ou vertical em uma mesa giratória especial. O paciente deita-se em uma mesa plana que se inclina para levantar a parte superior do corpo, simulando um movimento de deitar para levantar. A pressão arterial é medida com frequência, a cada rotação da mesa.
- No segundo caso, o paciente move-se independentemente da posição deitada para a posição ereta. Este caso de carga é usado no teste de Martine. O manguito de compressão, que não é retirado até o final do estudo, mede a pressão após cada um dos 20 agachamentos.
- Testes ortostáticos com agentes farmacológicos são realizados para estudar o funcionamento do sistema cardiovascular. A OP para controle do tratamento medicamentoso é mais utilizada em pacientes com hipertensão arterial nos primeiros dias após a prescrição de medicamentos.
Os testes clinoortostáticos podem ser feitos em uma rede de diferentes clínicas. Custo de 2 mil. esfregar. Condições médicas subjacentes, como anemia ou falta de fluidos, podem ser diagnosticadas com exames de sangue e urina.
Se a causa não for óbvia, testes adicionais são feitos:
- ECG;
- medição de eletrólitos séricos (280-300 rublos);
- tomar sangue para creatinina (200-300 rublos),
- análise do hormônio estimulador da tireoide (400 rublos)
- determinação de glicose no sangue (280 rublos).
No entanto, esses e outros testes geralmente fornecem poucas informações além da presença de sintomas específicos. Outros testes são feitos dependendo dos resultados da varredura, especialmente se os sintomas indicarem um problema de coração ou sistema nervoso.
Se houver suspeita de que o medicamento esteja causando tontura, o paciente pode ser solicitado a interromper o uso do medicamento e verificar se a tontura passa, o que confirma a causa.
Métodos de tratamento
A hipotensão ortostática requer tratamento, que depende da gravidade da doença. O distúrbio geralmente ocorre de repente, como ocorre com infarto do miocárdio, arritmias, cardiomiopatia e estenose aórtica.
Se possível, a causa é eliminada, incluindo a substituição ou descontinuação de qualquer medicamento. No entanto, muitas causas não podem ser curadas e as pessoas afetadas devem tomar medidas para reduzir seus sintomas. Isso inclui mudanças no estilo de vida.
Tratamento não medicamentoso
Uma vez feito o diagnóstico, o objetivo é aliviar os sintomas. No caso de gases de exaustão leves, medidas físicas são suficientes.
Beber líquidos
Com a aprovação do seu médico, você deve consumir mais líquido, sal ou ajustar a dosagem do medicamento para reduzir os efeitos colaterais. A ingestão de líquidos deve ser aumentada para 3 li por dia e a ingestão de sal para 1200 mg / dia.
Posição corporal
Durante a noite de sono, a parte superior do corpo deve ser elevada 12 °, de preferência 45 ° da horizontal. Isso leva a uma diminuição da excreção de sódio à noite e do volume urinário. Depois de acordar de manhã, você deve endireitar-se lenta e gradualmente.
Em pacientes com insuficiência autonômica isolada, um aumento no tempo máximo em pé de 3 para 10 minutos melhora significativamente sua mobilidade. Com uma queda acentuada na pressão arterial, você pode cruzar as pernas em pé e apertar os quadris. Como alternativa, você pode colocar um pé em um degrau ou cadeira e curvar-se, mas apenas o suficiente para se sentir seguro. Exercícios como esses ativam os músculos e estimulam o fluxo sanguíneo das pernas para o coração.
Usar meias de compressão ou bandagem
O uso de meias de compressão ou bandagem de compressão abdominal estabiliza a circulação sanguínea e evita que o sangue estagnasse nas pernas. Para obter o efeito máximo, a meia-calça deve ser usada pela manhã, deitada, antes da primeira subida.
Aumento da ingestão de sódio
O aumento da ingestão de sódio e água pode aumentar o volume intravascular e reduzir os sintomas. Em pacientes sem insuficiência cardíaca ou hipertensão, o sódio pode ser aumentado para 6-10 g por dia com o consumo de sal abundante ou a prescrição de comprimidos de cloreto de sódio.
Essa medida está associada a um alto risco de insuficiência cardíaca, especialmente em idosos e em pacientes com função miocárdica prejudicada. O desenvolvimento de edema nas áreas contraídas do corpo sem insuficiência cardíaca não é uma contra-indicação para a continuação desta terapia.
Comida
A deterioração dos gases de escape durante os primeiros 30 minutos após comer é devido ao aumento insuficiente do débito cardíaco, secreção norepinefrina e resistência vascular como uma contramedida aos efeitos vasodilatadores intestinais e pancreáticos peptídeos. Como o conteúdo de carboidratos é responsável pela queda da pressão arterial, a quantidade diária de carboidratos ingerida deve ser dividida em várias pequenas porções ao longo do dia.
As possibilidades da fisioterapia são utilizadas na prática apenas em parte devido à doença ou motivação negativa da pessoa. Em muitos casos, isso significa que é necessária terapia farmacológica adicional.
Exercícios
A hipotensão ortostática ocorre com um aumento acentuado, especialmente em pacientes que estão em repouso prolongado no leito. Eles devem tentar passar algum tempo sentados todos os dias, se possível, praticar esportes.
O exercício regular de intensidade moderada aumenta o tônus vascular e diminui a congestão venosa. Os idosos devem evitar ficar em pé por muito tempo. Levantar a cabeceira da cama na hora de dormir pode aliviar os sintomas, estimulando a retenção de sódio e reduzindo a produção de urina noturna.
Farmacoterapia
Se as medidas descritas acima não forem suficientes, o médico prescreve o tratamento medicamentoso. O curso da terapia, em primeiro lugar, deve ser monitorado cuidadosamente. A hipersensibilidade inicial a muitos medicamentos é possível, e uma combinação de medidas físicas e medicamentosas aumentar o volume intravascular pode causar sobrecarga de fluidos, edema e problemas cardíacos problemas.
Midodrin
Midodrine alivia os sintomas, contrai os vasos sanguíneos e aumenta a pressão arterial. O medicamento não deve ser usado com hipertensão, glaucoma não tratado, durante a gravidez, hiperatividade severa da glândula tireóide, outras doenças graves do coração e vasos sanguíneos, distúrbios micção.
Os efeitos colaterais incluem micção frequente, piloereção, aumento da pressão arterial em deitado, menos frequentemente uma sensação de frio nos braços e pernas, ansiedade, palpitações cardíacas e cardíacas arritmia. O medicamento é recomendado para ser tomado 4-5 horas antes de deitar.
Diidroergotamina, um alcalóide da cravagem
Os efeitos colaterais incluem ansiedade, náusea, dor de cabeça, menos frequentemente angina de peito e distúrbios da circulação periférica.
Clonidina
A clonidina também contrai os vasos sanguíneos e aumenta a pressão arterial. Boca seca, confusão e crises de alta pressão são esperados como efeitos colaterais.
Fludrocortisona
Mesmo doses baixas causam retenção de sódio no corpo e a excreção de grandes quantidades de potássio. Isso leva a um aumento da pressão arterial. Efeitos colaterais: hipocalemia, alcalose metabólica, edema (acumulação de água nas pernas), aumento da pressão arterial.
Eritropoietina
A eritropoietina, um hormônio que estimula a produção de glóbulos vermelhos, pode ser usada se a anemia for a causa. Nem todos os médicos recomendam este medicamento para essa indicação, pois causa dores de cabeça, convulsões, edema e pressão alta.
Octreotide
O medicamento será benéfico se os sintomas ocorrerem apenas após a ingestão. O medicamento é administrado por injeção. Os efeitos colaterais mais comuns são náuseas e cólicas abdominais.
O uso de indometacina (25-50 mg) é freqüentemente limitado por efeitos colaterais gastrointestinais. O tratamento com indometacina é especialmente benéfico para pacientes que, por outras razões, requerem um antiinflamatório não esteroidal.
Ioimbina
A ioimbina (2,5–5 mg) também é comumente usada para o tratamento. A redução da pressão arterial à noite aumenta o risco de queda ao levantar-se.
Possíveis consequências e complicações
A hipotensão ortostática ocorre quando a pressão arterial cai drasticamente e pode levar a complicações graves. Cair por desmaio é uma complicação comum em pessoas com OH, levando a lesões e hospitalização. Hipotensão ortostática como efeito colateral de antipsicóticos, antidepressivos, diuréticos, anti-hipertensivos, está se tornando mais comum e contribui para quedas e fraturas, principalmente em idosos de pessoas.
De acordo com vários estudos, a hipotensão ortostática está associada a um aumento significativo no risco de morte por doença coronariana, insuficiência cardíaca e derrame.
Os cientistas descobriram que a hipotensão ortostática pode estar associada a um risco aumentado de desenvolver demência a longo prazo, como o Alzheimer, em 15%. A explicação mais óbvia para esses achados é que a hipoperfusão cerebral transitória frequente durante a hipotensão ortostática pode levar a danos cerebrais.

Devido ao fornecimento insuficiente de sangue ao músculo cardíaco, a pressão arterial baixa pode, por vezes, causar dor no peito ou falta de ar (angina).
A hipotensão ortostática difere da hipotensão normal porque a pressão arterial diminui apenas com um aumento acentuado da posição sentada ou deitada, após o que, na maioria dos casos, a condição volta rapidamente ao normal. Com hipotensão normal, a pressão arterial baixa é observada quase constantemente, independentemente da posição do corpo.
A duração dos gases de escape por mais de alguns minutos após acordar pode ser um sinal de doença grave, portanto, pessoas com esse problema devem consultar um clínico geral ou um cardiologista. Somente a identificação das causas da ocorrência dos gases de exaustão e sua eliminação pode levar a uma recuperação completa.
Vídeos de hipotensão ortostática
Malysheva sobre hipotensão ortostática: