Contente
- Diagnóstico diferencial para dormência dos membros, o aparecimento de uma sensação de arrepios na pele
- Análise de sangue
- Exame neurológico
- Causas de dormência, sensações de rastejamento, sintomas e tratamentos associados
- Dormência
- Sentindo arrepios
- Diabetes
- Neuropatia de túnel
- Doenças da coluna: osteocondrose, hérnia de disco
- Derrame
- Esclerose múltipla
- Ciática
- Doenças infecciosas
- Desordens vasculares
- Falta de vitamina B1 e B12
- Vídeos de entorpecimento
Cada pessoa conhece a sensação de quando braços e pernas ficam dormentes, arrepios percorrem o corpo. Em pessoas saudáveis, isso ocorre com mais frequência quando expostas ao frio ou após ficarem em uma posição desconfortável por muito tempo, o que interfere no fluxo normal de sangue no membro. Nesse caso, a condição desaparece por si só e com bastante rapidez, desde que a causa de sua ocorrência tenha sido eliminada.
Diagnóstico diferencial para dormência dos membros, o aparecimento de uma sensação de arrepios na pele
Mãos e pés ficam dormentes e arrepios ocorrem sem motivo aparente, muitas vezes ou durando mais de meia hora apenas em pessoas que sofrem de certos tipos de patologias do sistema músculo-esquelético. Se você encontrar sintomas suspeitos, entre em contato com um especialista o mais rápido possível.
O terapeuta pode lidar com o diagnóstico inicial. Após uma entrevista e um exame minuciosos, ele avaliará a gravidade da condição do paciente e decidirá quão urgente deve ser consulta com um neurologista, irá encaminhá-lo para o laboratório para um exame de sangue, recomendar ressonância magnética (Ressonância magnética).
Análise de sangue
Para um diagnóstico diferencial mais completo, é necessário realizar um estudo de sangue venoso:
- UAC;
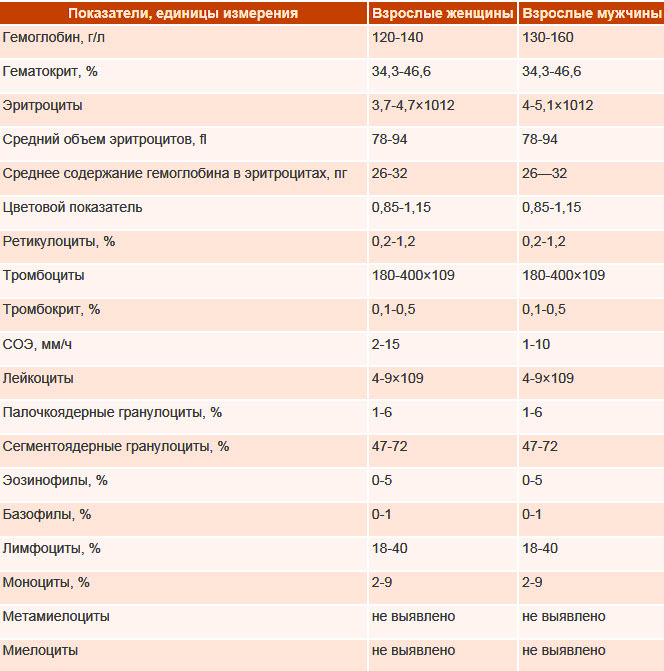
- indicadores bioquímicos:
- reações de fase aguda;
- função renal;
- ionograma;
- enzimas;
- perfil lipídico;
- diagnóstico de diabetes mellitus: glicose, teste de tolerância à glicose;
- diagnóstico de doenças da tireóide;
- vitaminas;
- testes para infecções: sífilis (reação de Wasserman, RW), HIV, doença de Lyme, tuberculose, herpes.
Exame neurológico
O entorpecimento dos membros e a sensação associada de rastejar pelo corpo são tratados por um neurologista. Primeiro, ele faz várias perguntas específicas que esclarecem os sinais de doenças, depois examina e examina o paciente, realiza testes neurológicos para usando um martelo neurológico com uma agulha especial para determinar a sensibilidade e alguns outros instrumentos disponíveis para ele no momento consultas.
Depois de revisar os resultados disponíveis dos exames de sangue, determinar o tipo e o nível das lesões do sistema nervoso sistema, o médico precisará de estudos auxiliares para fundamentar o diagnóstico e prescrever o correto tratamento.
Métodos adicionais podem ser:
- neurofisiológico:
- eletroencefalografia (EEG);
- eletroneurografia (ENG);
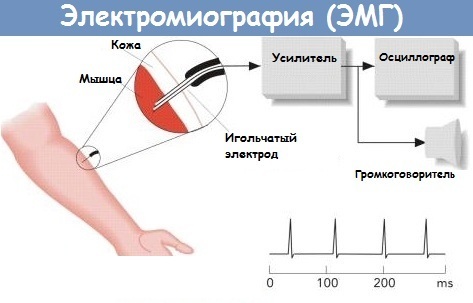
- ressonância magnética funcional (fMRI);
- tomografia computadorizada por emissão de pósitrons (PET-CT);
- echoencefalografia (EchoEG);
- RM de uma parte específica do sistema nervoso (cérebro ou parte dele, um segmento da medula espinhal ou um nervo periférico específico);
- a tomografia computadorizada (TC) não é o método de escolha, exceto em casos de emergência, quando não há tempo para fazer uma ressonância magnética (por exemplo, se houver suspeita de AVC);
- punção espinhal e análise do líquido cefalorraquidiano;
- imunoeletroforese de plasma e eletroforese de proteínas do plasma sanguíneo (com suspeita de mieloma múltiplo ou esclerose múltipla).
Causas de dormência, sensações de rastejamento, sintomas e tratamentos associados
Mãos e pés ficam dormentes e arrepios por vários motivos. Para estabelecer sua origem, o médico precisará esclarecer sintomas adicionais.
Ele analisa os critérios:
- uma diminuição ou perda total da capacidade de uma área da pele de perceber estímulos externos;
- fraqueza muscular ou incapacidade de se mover;
- o surgimento de todos os tipos de sensações incomuns no corpo.
Na compreensão do especialista, tal problema é mais multifacetado e precisa ser concretizado.
Dormência
Na ciência médica, dormência é uma perda parcial (hipestesia) ou completa (anestesia) de sensibilidade, que é dividida em:
- superficial, responsável pelas sensações de toque, temperatura e dor;
- profundo, que inclui a percepção da vibração e a posição de uma parte do corpo no espaço.
 Essa divisão depende do nível de dano às estruturas nervosas e, dependendo disso, o paciente pode ter muitas queixas diferentes, até uma violação de marcha, dificuldade em dirigir e um aumento do risco de lesões por queda.
Essa divisão depende do nível de dano às estruturas nervosas e, dependendo disso, o paciente pode ter muitas queixas diferentes, até uma violação de marcha, dificuldade em dirigir e um aumento do risco de lesões por queda.
Sentindo arrepios
Arrepios são um tipo de parestesias (sensações súbitas e inadequadas que não têm nenhum estímulo real) e costumam ser combinadas com dor e outros sintomas descritos anteriormente.
Diabetes
Membros entorpecidos e uma sensação assustadora são geralmente relatados por pacientes idosos em uma consulta com um terapeuta ou endocrinologista. O maior grupo que sofre de distúrbios de sensibilidade são os pacientes com diabetes mellitus, portanto a busca diagnóstica deve começar precisamente com a determinação do nível de glicose no sangue, principalmente se for um idoso grupo de idade.
As sensações são características: mais frequentemente bilaterais e simétricas no tipo de luvas e meias, mas outras localizações também são possíveis (por exemplo, nas costas), geralmente monótono, independente de fatores externos, desenvolvendo-se e aumentando lentamente, gradualmente.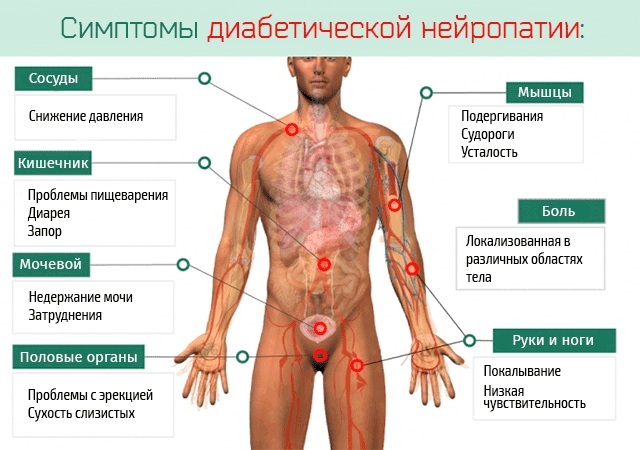
A terapia medicamentosa para a polineuropatia diabética inclui medicamentos:
| Substância ativa | Nome comercial | Regime de dosagem |
| Vitaminas B1, B6, B12 | Combilipen (contém lidocaína) | Profundamente por via intramuscular, 2 ml todos os dias durante 5-10 dias, depois nas 2-3 semanas seguintes, 2-3 injecções por semana. |
| Ácido alfa lipóico (tiocítico) | Neurolipon | Primeiro, lentamente por via intravenosa, 600 mg uma vez por dia durante 2-4 semanas, depois 1 comprimido (600-1800 mg) uma vez por dia durante 1-3 meses. |
| Pregabalina | Letra da música | No interior, fora da refeição, começando com uma dose de 150 mg por dia, dividindo em 2-3 doses, depois com boa tolerância, é possível um aumento gradual da dose até à dose diária máxima de 600 mg. Uso de longo prazo. |
| Amitriptilina | Amitriptilina | No interior, 25-50 mg à noite, depois um aumento gradual da dose até à dose diária recomendada de 50-100 mg, a partir dos 3 meses. |
| Ibuprofeno | Nurofen | No interior, 200-400 mg, a reutilização é possível após 4-6 horas, mas não mais do que 1200 mg por dia. O curso de internação é de até 10 dias, mediante acordo com o médico assistente. |
| Versatis (gesso) | Cole o emplastro na superfície dolorida da pele por até 12 horas. A reaplicação é possível após 12 horas. | |
| Tramadol + Paracetamol | Zaldiar, Ramlepsa, Rutram | No interior, 1-2 comprimidos (37,5 mg de paracetamol + 325 mg de tramadol), a próxima dose não é antes de 6 horas mais tarde. A dose, se necessário, pode ser aumentada para uma dose diária máxima de 8 comprimidos. O curso do tratamento é determinado individualmente. |
Neuropatia de túnel
Síndromes de compressão, incluindo neuropatias de túnel, disseminadas entre a população jovem, principalmente masculina piso. A natureza da lesão na patologia é freqüentemente unilateral. A patologia se desenvolve devido ao pinçamento do nervo entre o osso e os tecidos moles (músculos, tendões) devido ao edema.
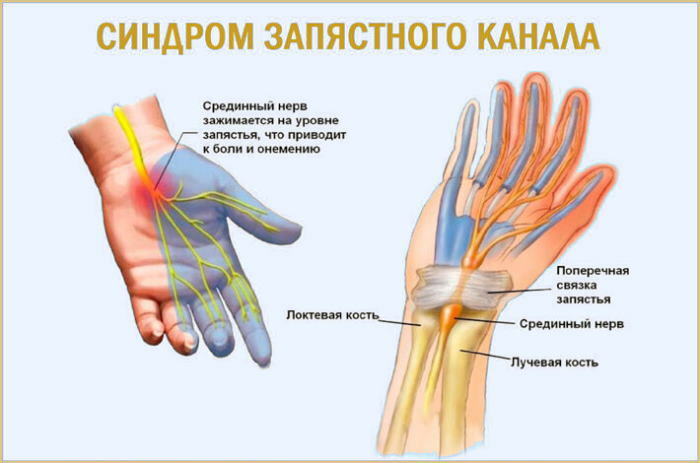
Os motivos podem ser:
- trauma;
- permanência prolongada em uma posição estática não natural (não incomum em pessoas que adormeceram em uma superfície rígida após uma queda em um estado de intoxicação alcoólica);
- alguns casos da síndrome da "noite de núpcias" (queda do antebraço e da mão como um chicote devido à pressão prolongada nos vasos e nervos do ombro);
- síndrome dos "escavadores de bulbos de tulipas francesas" (mudanças ao nível da perna e do pé, após uma longa permanência nas posturas das pernas aos pés ou agachamento).
No tratamento, são utilizados os mesmos medicamentos da polineuropatia diabética (adesivos de ibuprofeno, tramadol, paracetamol, amitriptilina, pregabalina, lidocaína) em doses equivalentes.
Aplicar adicionalmente:
- imobilização temporária segundo os princípios de imobilização com uso de órteses, bandagens ou talas;
- compressas frias;
- injeções de meloxicam e hidrocortisona na área do túnel.
Para aliviar o inchaço e reduzir a dor, métodos fisioterapêuticos são mostrados:
- eletroforese de novocaína ou outro anestésico;
- fonoforese de Dimexidum.
No futuro, quando as manifestações agudas diminuírem, a terapia com exercícios será útil. Também pode ser justificado tomar vitaminas B, relaxantes musculares (mydocalm, 50-150 mg uma vez por dia durante 5-7 dias) e medicamentos que melhoram irrigação sanguínea e funcionamento do nervo (ipidacrina 10-20 mg 1-3 vezes ao dia durante 1-2 meses), o uso de pomadas com uma substância anestésica (por exemplo, com diclofenac).
A correção cirúrgica é realizada apenas em caso de emergência ou após todas as técnicas não invasivas possíveis terem sido tentadas. Porém, há estudos que comprovam a ausência de diferença significativa nos resultados, um ano após o início da terapia e da operação.
Terapia de exercício para reabilitação após síndromes de túnel do membro superior:
- aperte cada punho com esforço e então abra totalmente a mão, 5 vezes;
- gire com as escovas no sentido horário e anti-horário, 5 vezes em ambas as direções;
- gire cada dedo por vez por alguns segundos;
- cerre os punhos várias vezes e relaxe, aperte as mãos;
- pressione as palmas das mãos uma contra a outra, puxe os dedos para trás tanto quanto possível, demore, depois aperte na fechadura por alguns segundos, repita 5 vezes;
- conecte os dedos na fechadura e force, levante os pulsos e dobre os dedos para baixo e repita 5 vezes;
- pressione as escovas com força uma na outra e remova alternadamente os dedos do mesmo nome, 3 vezes para cada par;
- junte as palmas das mãos, pressione as pontas dos dedos de uma mão sobre os dedos da outra com esforço, alternando 10 vezes em cada direção;
- junte as palmas perto do peito, abaixe lentamente até o umbigo, permaneça e levante novamente à posição inicial, 5 vezes;
- em cada mão, por sua vez, conecte o botão almofada com todas as outras em uma ordem diferente, por 30 segundos.
Doenças da coluna: osteocondrose, hérnia de disco
Mãos e pés ficam dormentes e arrepios com uma das doenças mais comuns da coluna vertebral. Devido ao estilo de vida predominantemente sedentário, a osteocondrose da coluna vertebral é comum mesmo entre os jovens.
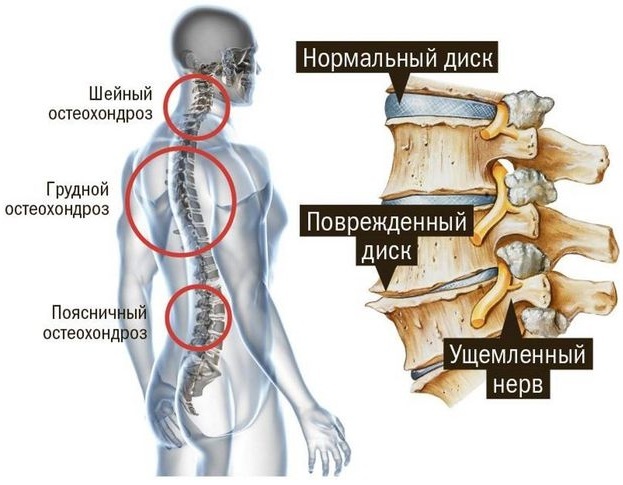
Por si só, não reduz significativamente a qualidade de vida humana, mas nas fases posteriores, surgem complicações bastante graves, como deformidades das vértebras, discos intervertebrais herniados, que muitas vezes levam a radiculopatia (compressão das raízes espinhais nervos).
Com essa sensação de beliscão, dor em queimação e dormência simétrica em várias partes do corpo e rigidez dos movimentos de intensificação dor, que aumenta significativamente na posição ereta do corpo, de onde o bem-estar geral do paciente é visível piora.
Na terapia, a ênfase principal é no alívio da dor e, o mais rápido possível, na eliminação da causa da compressão. Caso contrário, o tratamento medicamentoso repete o regime de terapia para a síndrome do túnel.
Derrame
A principal porcentagem de casos de acidente vascular cerebral é devido a lesões cerebrais, e suas formas espinhais são menos comuns. As manifestações clínicas dependem não só do local onde ocorreu o AVC, mas também do seu tipo (hemorrágico ou isquêmico), o volume, as estruturas nervosas significativas envolvidas, a oportunidade e integridade do ajuda. Geralmente, há muitas queixas em pacientes que sofreram essa condição, mas as principais são distúrbios na sensibilidade da pele em vários graus e localização.
Após a prestação atempada de cuidados especializados (trombólise no AVC isquémico e intervenção neurocirúrgica no AVC hemorrágico), o papel principal na reabilitação é desempenhado por:
- aulas com fonoaudióloga;
- fisioterapia;
- métodos de fisioterapia (massagem e terapia manual, aplicações de lama, parafina e ozocerite, terapia a laser, acupuntura, eletromioestimulação (terapia amplipulse (SMT)), eletroforese de medicamentos, magnetoterapia e muitos outros de acordo com as indicações).
Esclerose múltipla
A esclerose múltipla é uma condição mal compreendida e, portanto, bastante grave a jusante e difícil em termos de impacto médico sobre a doença. Sintomas de sua "dispersão", variada, mas ainda existem alguns traços característicos (corrente ondulante, média a idade dos pacientes é de 20 a 60 anos, incapacidade rápida, início súbito, começando justamente com o transtorno sensibilidade).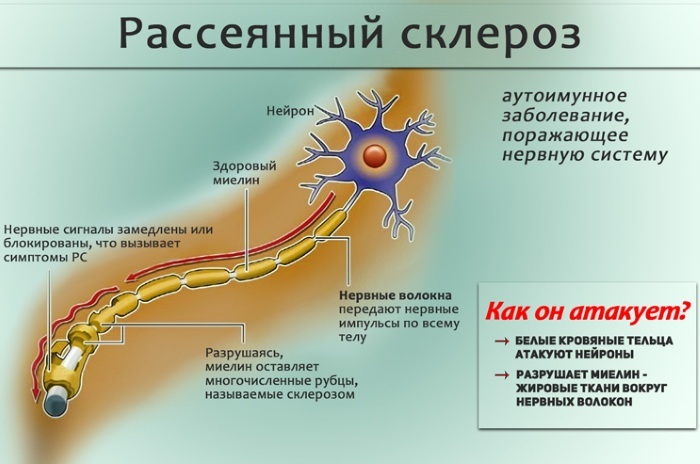
Presume-se que a infecção viral latente (herpes, incluindo um vírus Epstein-Barr), que por sua vez perturba o funcionamento do sistema imunológico humano e leva a um "ataque" pelo corpo de seus próprios nervos fibras.
Existem muitos centros de esclerose múltipla em todo o mundo para estudar e combater.
Para diagnósticos são usados:
- exame neurológico;
- Ressonância magnética do cérebro e da medula espinhal;
- exame do líquido cefalorraquidiano.
O curso da doença é imprevisível, portanto, não é permitido se demorar na fase do exame, você deve antes iniciar o tratamento para interromper o rápido desenvolvimento de manifestações incapacitantes, reduzir a frequência e a gravidade das exacerbações e melhorar a qualidade de vida geral o paciente.
Um grande número de medicamentos são usados no tratamento:
- corticosteroides - metilprednisolona intravenosa 500-1000 mg uma vez ao dia, em um curto período de 3-5 dias;
- imunomoduladores (formas injetáveis e orais, uso de longo prazo):
- Interferon beta-1b por via subcutânea a 8 milhões de UI em dias alternados;
- Interferon beta-1a por via intramuscular a 6 milhões de UI (30 μg) uma vez por semana;
- Interferon beta-1a por via subcutânea 44 mcg 3 vezes por semana;
- Fingolimod 0,5 mg por via oral uma vez ao dia;
- Teriflunomida por via oral, 14 mg uma vez ao dia;
- Fumarato de dimetila em 240 mg dividido em 2 doses por dia.
- Relaxantes musculares - baclofeno (por via oral às refeições, 5 mg 3 vezes ao dia com um aumento gradual para 30-75 mg por dia, mas não mais do que 100 mg) ou tizanidina (por via oral 2-4 mg 3 vezes ao dia com um possível aumento na dose diária para 36 mg);
- Gabapentina (por via oral durante uma refeição no primeiro dia 300 mg 1 vez, no segundo dia 300 mg 2 vezes ao dia, a partir do terceiro dias, 300 mg 3 vezes ao dia com um aumento gradual da dose até que um efeito terapêutico seja alcançado, mas não mais do que 3600 mg por dia);
- Pregabalina (por via oral, fora das refeições, começando com uma dose de 150 mg por dia, dividindo em 2-3 doses, depois com boa tolerância, um aumento gradual na dose até uma dose diária máxima de 600 mg é possível, grandes);
- Amitriptilina (via oral 25-50 mg à noite, aumentando a dose até a dose diária recomendada de 50-100 mg, a partir de 3 meses);
- Amantadina (100 mg por via oral 3 vezes ao dia até a fadiga diminuir);
- vitamina D (dentro de 800-1000 UI por dia pela manhã após as refeições).
Além disso, dependendo dos sintomas prevalecentes, são utilizados efeitos fisioterapêuticos, exercícios de fisioterapia, terapia ocupacional com efeito positivo.
Ciática
A ciática geralmente é chamada de doença caracterizada por uma forte dor em queimação unilateral ao longo do nervo ciático (da metade afetada da parte inferior das costas e "prurido" ao longo de todo o comprimento pernas), decorrentes da violação das raízes dos nervos espinhais da região lombossacra por uma hérnia de disco, formações ósseas das vértebras ou um tumor, um abcesso da coluna vertebral cérebro.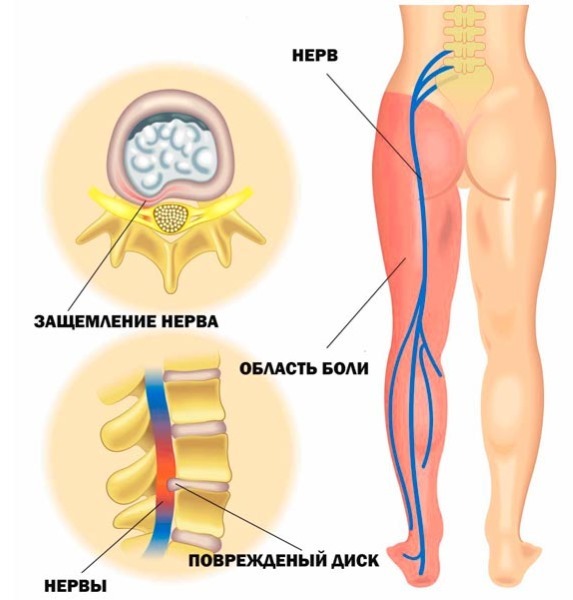
Recentemente, especialistas estão se afastando desse termo, substituindo-o por ciática, embora ainda esteja preservado na Classificação Internacional de Doenças (CID-10).
Devido à intensidade da síndrome da dor, os pacientes raramente apresentam distúrbios de sensibilidade.
O tratamento é sintomático e repete os algoritmos usados para a síndrome do túnel e a polineuropatia.
Em casos graves, está sendo considerada a possibilidade de injetar hormônios no espaço epidural da medula espinhal para reduzir o inchaço e a pressão nos nervos.
A intervenção cirúrgica é usada como último recurso.
Doenças infecciosas
Alguns agentes infecciosos podem afetar o tecido nervoso e causar dormência em várias partes do corpo.
- Com o herpes zóster (causado pelo vírus do herpes), surge uma erupção cutânea dolorosa e coceira, principalmente ao longo dos nervos intercostais, após afundar, a pele no local da lesão tem uma sensibilidade reduzida, que os pacientes descrevem como tocando através da camada lã de algodão.
- Com HIV, tuberculose, doença de Lyme e sífilis, as fibras nervosas também sofrem, o que pode ser acompanhado de dores musculares fraqueza, rastejamento, distúrbio de percepção do toque, temperatura, estímulos de dor e posição em espaço.
- As lesões mais graves do sistema nervoso periférico ocorrem com a hanseníase (hanseníase), caracterizada pela perda completa da sensibilidade em locais controlados pelos nervos afetados.
Além do efeito sobre a doença infecciosa subjacente, é realizada a terapia sintomática padrão descrita no artigo anterior.
Desordens vasculares
Um exemplo vívido de dormência transitória associada a patologias vasculares é uma crise hipertensiva. Ao mesmo tempo, não é tão importante para quantos números a pressão arterial subiu, o principal fator é a taxa de desenvolvimento de um ataque, a presença de doenças concomitantes (doença cardíaca coronária, aterosclerose) e a diferença nos valores entre sistólica e diastólica pressão.
Observação do paciente:
- uma forte dor de cabeça;
- fraqueza;
- suando;
- tontura;
- náusea, vômito;
- deficiência visual;
- palidez e dormência dos membros (especialmente mãos e pés).
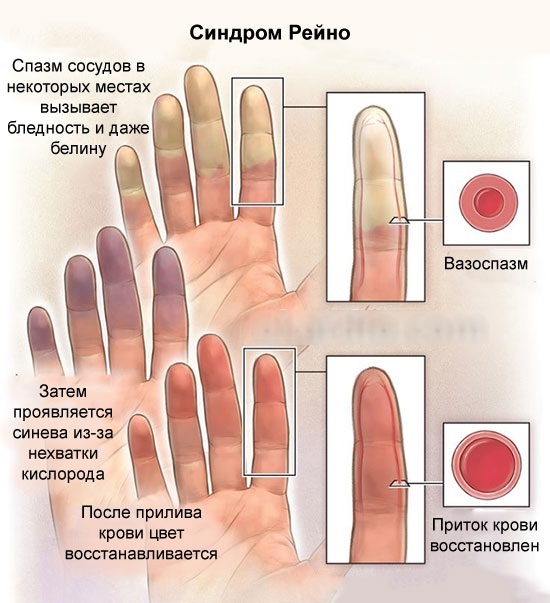
A síndrome de Raynaud também pertence a doenças vasculares, mas geralmente é um dos sintomas de outras doenças graves (distúrbios endócrinos, reumatismo ou psicopatia). Seu quadro clínico é revelado após a exposição ao frio ou estresse: pequenos vasos nitidamente estreito, o que leva a uma palidez pronunciada das falanges terminais das mãos (menos freqüentemente pés) e sua perda sensibilidade. Após o término da ação do fator de provocação, o estado retorna ao seu estado original em algumas dezenas de minutos.
Falta de vitamina B1 e B12
Na deficiência de vitaminas B, a restauração da bainha de mielina dos nervos é retardada, o que torna difícil a transmissão do impulso ao longo deles e o desenvolvimento de alterações simétricas bilaterais. Na maioria das vezes, isso está associado a danos à medula espinhal (em seguida, uma violação da sensibilidade profunda (vibração e espacial)), mas danos isolados aos nervos periféricos também são possíveis (neste caso, a percepção do toque, dor e temperatura).
O corpo humano é muito complexo e são inúmeros os exemplos de doenças que podem causar dormência de braços e pernas, sensação de arrepios de corrida, o artigo lista apenas as mais comuns. Apesar das semelhanças no tratamento, os distúrbios de sensibilidade são apenas um sintoma, e apenas um médico deve estar envolvido no diagnóstico e tratamento da doença subjacente.
Vídeos de entorpecimento
Por que braços e pernas ficam dormentes: