Conţinut
- Caracteristică
- Funcții și proprietăți
- Anatomie și structură
- Posibile boli și patologii
- Spărtura
- Clasificare
- Simptome și semne
- Cauze
- Metode de tratament
- Întinderea
- Clasificare
- Simptome și semne
- Cauze
- Metode de tratament
- Boli ale ligamentelor
- Inflamaţie
- Boală autoimună
- Infecţie
- Video despre structura gleznei
Înţelegere anatomia gleznei, format din oase, mușchi, ligamente, este important pentru diagnosticul corect și alegerea tratamentului.
Caracteristică
Glezna este o articulație complexă formată din trei oase, cartilaj, tendoane și căptușeala articulației. Funcțional, este o articulație articulată care asigură flexia dorsală și plantară a piciorului. Deși are o mișcare laterală, cea mai mare parte a acestei mișcări se realizează la articulația de mai jos, care se numește articulația subtalară.
Glezna este plină de mușchi și ligamente care îi conferă putere, flexibilitate și amploare de mișcare.
Ligamentele sunt țesut conjunctiv dur format din fibre de colagen dispuse în fascicule paralele care măresc rezistența fibrelor individuale. Pachetele de colagen sunt atașate la învelișul exterior care înconjoară oasele. Țesutul ligamentar are vascularizație scăzută sau un aport scăzut de sânge, ceea ce încetinește vindecarea în comparație cu alte tipuri de țesut moale.
Ligamentele gleznei, a căror anatomie constă în faptul că acestea sunt veriga de legătură între oasele articulare, foarte puternice, flexibile și rezistente la deteriorare atunci când sunt întinse sau stoarcere.
Funcții și proprietăți
Articulația gleznei și ligamentele implicate în aceasta pot fi vizualizate ca un inel în planul coronarian (vertical):
- Partea superioară a inelului este formată din suprafețele articulare ale fibulei și tibiei.
- Partea inferioară a inelului este formată din articulația subtalară (la joncțiunea calcaneului și talusului).
- Pe laturile inelului, sunt implicate ligamentele medială și laterală.
Fibrele de colagen conectează structurile osoase între ele. Toate structurile osoase ale piciorului pot fi reprezentate ca un lanț. Coapsei este o verigă din lanț.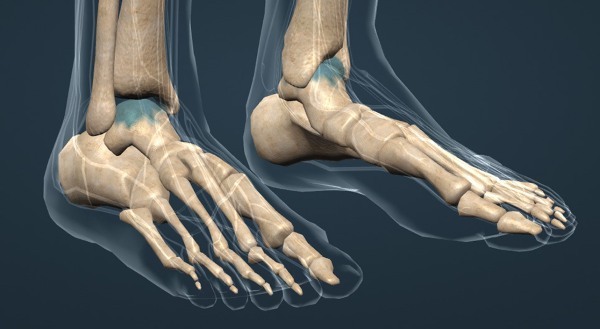
Osul piciorului inferior, piciorul inferior, este o altă verigă. Ligamentele articulației genunchiului formează o altă verigă care leagă femurul și tibia. La fel ca într-un lanț, verigile individuale se pot mișca liber, dar ele trebuie să rămână consistente și nu pot fi deconectate, ceea ce este responsabil pentru ligamente. Acest lucru permite articulației să se miște, împiedicându-l să se miște.
Articulația gleznei este cea mai importantă parte a corpului, deoarece susține articulația articulației dintre picior și picior formată din articulațiile gleznei, subtalare și tibiale. Ligamentele îi ajută în acest sens și toate structurile împreună constituie un bloc mare de lucru.
Între oasele tibiei se află ligamentele tibiofibulare, la interior există un ligament deltoid mare, la exterior - talofibular și calcaneofibular. Sunt compuse din colagen și fibre elastice, stabilizând astfel articulația și permițându-i în același timp mișcări complexe.
Astfel, ligamentele gleznei îndeplinesc 2 funcții:
- Mecanic: permite gleznei să se miște doar într-un anumit plan, limitând mișcarea excesivă sau anormală a articulației.
- Funcția propioceptivă: transmiterea de semnale către sistemul nervos cu privire la poziția articulației. Semnalele de la ligamente ajung la sistemul nervos, care, la rândul său, semnalizează mușchii corespunzători să se contracte pentru a readuce piciorul într-o poziție de nivel.
Anatomie și structură
Tibia, talusul și fibula, articulate, reprezintă structura gleznei. Alunecă și se rotesc unul față de celălalt. Acestea sunt înconjurate de o acoperire lubrifiantă groasă - capsula articulară. Reține lichidul sinovial, care, împreună cu cartilajul neted care căptușește capetele fiecărui os, permite gleznei să se miște cu frecare foarte mică.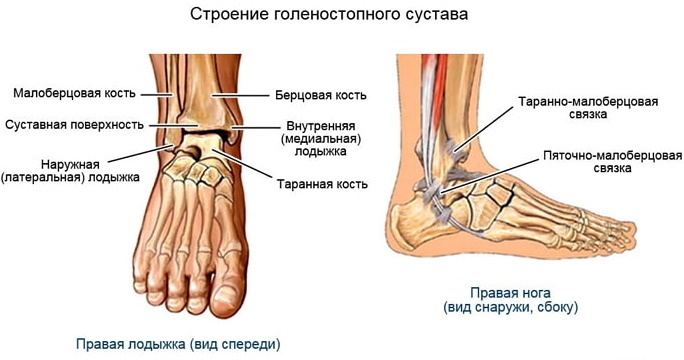
În partea de sus și de jos a gleznei, există un grup mare de ligamente care leagă oasele de gleznă. Acestea sunt împărțite în medial și lateral. În exteriorul gleznei, există 3 ligamente.
Există cinci dintre ele în interiorul gleznei. Există, de asemenea, 4 ligamente care leagă cele două oase ale piciorului împreună, tibialul și fibula. Acest compus se numește sindesmoză. Sindesmoza este considerată tehnic o articulație, dar este de fapt formată din ligamentele care susțin stabilitatea articulației gleznei.
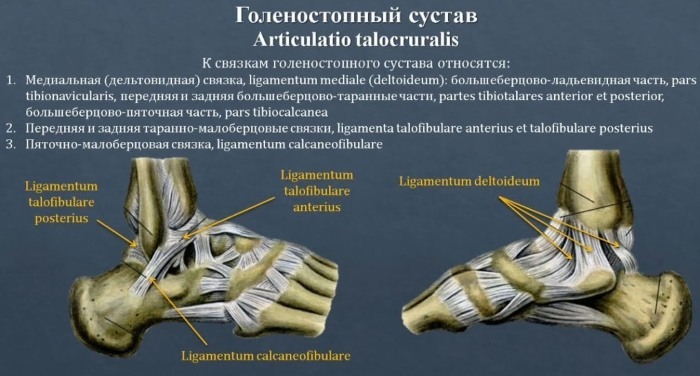
Principalele ligamente implicate în articulațiile gleznei sunt:
| Glezna exterioară: 3 ligamente care alcătuiesc complexul ligamentului lateral | Talus anterior, care leagă partea anterioară a talusului de osul lung al piciorului inferior numit peroneu. |
| Ligamentul calcaneofibular, care leagă oasele corespunzătoare. | |
| Talofibular posterior, conectând talusul la peron. | |
| Ligamentul gros, deltoid, care susține întreaga parte medială sau interioară a gleznei. | |
| Ligamentul tibial inferior anterior, care leagă oasele peronee și tibiale. | |
| Cele două ligamente fibulare posterioare care intersectează porțiunea posterioară a tibiei și fibulei | Ligament tibial inferior posterior. |
| Ligamentul situat sub tibiofibular este transversal. | |
| Ligamentul interos, care parcurge întreaga lungime a tibiei și îi ține împreună. |
Leziunile ligamentului gleznei apar ori de câte ori una dintre ele depășește elasticitatea.
Anatomia ligamentelor gleznei este importantă pentru un diagnostic adecvat. Leziunea articulară este cea mai frecventă cauză a durerii acute la gleznă. Durerea cronică este cauzată de slăbiciunea unuia dintre ligamentele din această zonă.
Posibile boli și patologii
Leziunile ligamentului extern apar atunci când piciorul se rotește în jos și în interior și glezna se răsucește spre exterior. Aceste leziuni se numără printre cele mai frecvente tipuri de leziuni. Dacă ligamentul este supra-rotit, se poate întinde parțial sau se poate rupe complet.
Când ligamentul primar (talofibular anterior) se rupe, ligamentul extern secundar, numit ligament calcaneofibular, se întinde parțial sau complet. În unele cazuri severe, apare o ruptură a ligamentului talofibular posterior.
Spărtura
Încălcarea integrității ligamentului în articulația gleznei are loc din cauza răsucirii gleznei în accidente sau în timpul sportului. În primul rând, sunt afectate ligamentele peronee externe. A doua rupere cea mai frecventă apare în zona ligamentului calcanian, care leagă peroneul de exteriorul călcâiului.
Clasificare
Ligamentele gleznei, cu conexiuni și interacțiuni complexe în anatomie, se pot rupe ca urmare a rănirii. În locurile în care integritatea fibrelor este ruptă, rupturile închise izolate sunt mai frecvente.
În medicină, există 3 grade de întrerupere a țesutului conjunctiv care deține părți ale scheletului:
- 1 grad. Entorsă mică, ruptura ligamentului apare la nivel microscopic. După câteva zile, victima își va putea mișca piciorul în mod normal, care se vindecă în decurs de 2 săptămâni.
-
Gradul 2. Pauze multiple de fibre. Poate dura 6 până la 8 săptămâni pentru a se vindeca.

- Gradul 3. Fibrele sunt complet rupte. Poate dura 3 până la 6 luni sau mai mult pentru a recâștiga forța și mobilitatea.
Simptome și semne
Durerea și imobilitatea sunt semne de ruptură, indicând o problemă gravă. Un sunet popping este adesea auzit atunci când fibrele se rup. În caz de leziuni severe, durerea este bruscă și suficient de severă, piciorul devine nemișcat. Dacă apar hematoame, umflături, victima trebuie să solicite imediat ajutor medical.
Cauze
Lacrimile apar atunci când glezna se mișcă spre exterior și piciorul se rostogolește spre interior sau, mai rar, atunci când articulația se deplasează spre interior și piciorul spre exterior.
Metode de tratament
Terapia depinde de gradul de deteriorare a țesutului conjunctiv.
De regulă, este suficient un tratament conservator cu 4-6 săptămâni de imobilizare într-o orteză, care include:
- blocarea novocainei la locul leziunii (10-15 ml soluție 1%);
- impunerea unui tencuială circulară turnată pe suprafața piciorului de la vârfurile degetelor de la picioare până la treimea superioară a gleznei;
- imobilizare pentru o perioadă de 1,5 până la 2 luni.
În cazul unei rupturi complete a ligamentelor, atunci când tratamentul și reabilitarea sunt ineficiente, poate fi necesară o intervenție chirurgicală. Dacă este planificată înlocuirea ligamentului, artroscopia gleznei se efectuează în avans. Medicul verifică cartilajul și îndepărtează reziduurile de ligament blocate.
Ligamentele gleznei (anatomia fibrelor are o mare importanță clinică) pot deveni inflamații cronice cu rupturi frecvente. În acest caz, se efectuează o operație pe aparatul ligamentos. Recuperarea are loc după 2 luni, iar tratamentul postoperator se efectuează prin metode de terapie conservatoare.
Perioada de recuperare include efectuarea de proceduri fizioterapeutice care vizează regenerarea ligamentelor, restabilirea mobilității.
Există întotdeauna posibilitatea ca articulația să nu se refacă complet. În astfel de cazuri, victima va avea nevoie de un bandaj sau alt sprijin în timpul activității fizice.
Întinderea
Intinderile apar atunci când piciorul este brusc răsucit și fibrele țesutului conjunctiv sunt întinse în exces. Acest lucru apare cel mai adesea în partea exterioară a piciorului. 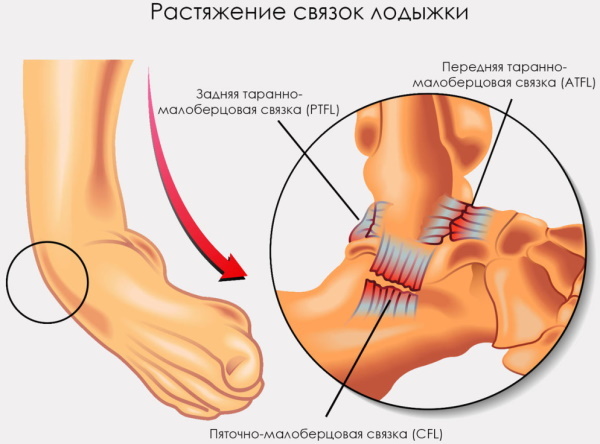 Întinderea ligamentelor interne este mai puțin frecventă.
Întinderea ligamentelor interne este mai puțin frecventă.
Clasificare
Leziunile sunt clasificate în funcție de poziția gleznei în momentul rănirii, direcția căderii corpului, tipul de încălțăminte, activitatea la care s-a produs vătămarea și forța cu care s-a produs. Există cazuri în care se combină diferite tipuri de leziuni.
Există 3 categorii principale de leziuni ligamentare:
- Întinderea ligamentelor laterale.
- Deteriorarea ligamentelor medii (mușchiul deltoid).
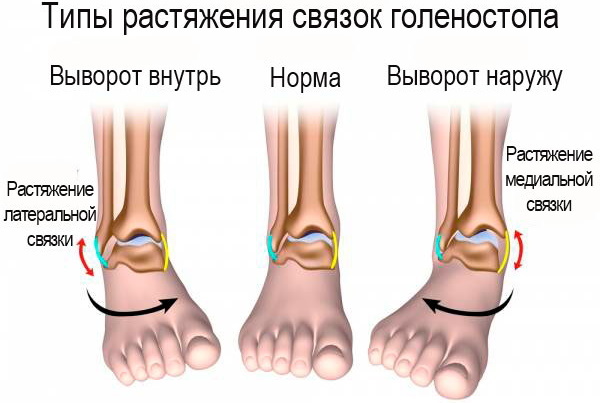
- Întinderea sindesmozei.
Simptome și semne
Întinderea se caracterizează prin următoarele simptome:
- Durere localizată la locul leziunii. De exemplu, dacă ligamentul deltoid a fost întins, durerea va apărea în interiorul gleznei. Durerea este adesea descrisă ca bruscă și ascuțită și este agravată de mișcare sau stres pe gleznă.
- Edem. Dacă ligamentul deltoid este deteriorat, interiorul gleznei se umflă vizibil. Umflarea poate apărea la exteriorul gleznei dacă unul sau mai multe ligamente din complexul ligamentos lateral sunt întinse.
- Hematom. Dezvoltarea pielii albastre, roșii sau purpurii peste locul entorsei este indicativă a unui flux de sânge în zonă.
- Mișcare limitată a gleznei. În entorse mai severe, pacienții nu pot roti sau îndoi piciorul sau piciorul.
Cauze
Factori de risc pentru dezvoltarea entorse și deformări ale articulației gleznei:
- Performanță atletică slabă. Oricine încearcă să se angajeze în sporturi intense fără pregătire prealabilă, cum ar fi performanțe regulate întinderea și întărirea gleznelor și a vițeilor, prezintă un risc crescut de entorse sau de tensionare a mușchilor ligamentali aparat.
- Oboseală. Atunci când mușchii și ligamentele obosesc spre sfârșitul activității viguroase, oamenii prezintă un risc mai mare de rănire dacă „depășesc” oboseala în căutarea unei activități mai mari în loc de odihnă.
- Ignorând încălzirile înainte de activitatea fizică. Sportivii care se angajează imediat într-un exercițiu intens, fără a-și încălzi mai întâi mușchii, prezintă un risc ridicat de entorse. Fără o perioadă de încălzire, mușchii și ligamentele vor rămâne tensionate și o flexibilitate mai mică înseamnă un risc mai mare de rănire.
- A fi supraponderal crește sarcina de șoc asupra articulațiilor atunci când mergeți, alergați și săriți, ceea ce crește șansa de tulpini sau de rupere a fibrelor.
- Mai multe studii au arătat că femeile cu vârsta de peste 30 de ani sunt expuse la niveluri semnificativ mai mari este mai probabil să dezvolte entorse decât bărbații din această grupă de vârstă, indiferent de indicele lor de masă corp.
- Încălțăminte necorespunzătoare, în special tocuri înalte la femei atunci când sunt purtate continuu, crește riscul de entorse.
- Persoanele care au avut entorse frecvente în trecut au un risc mai mare de a recidiva aceeași leziune decât persoanele care nu au avut niciodată deformări ale gleznei.
Metode de tratament
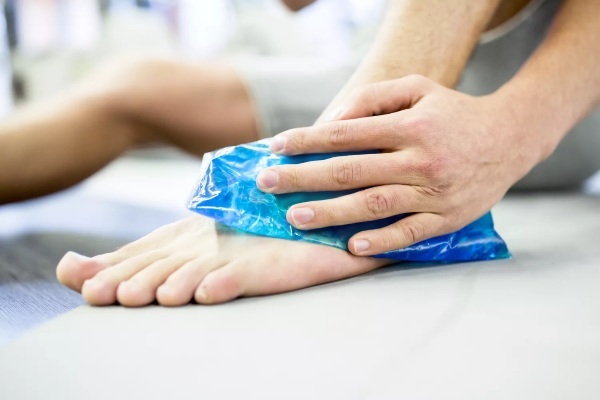
Pentru entorse de gradul 1 și 2, majoritatea medicilor recomandă protocolul RICE (Rest, Ice, Compression, Elevation):
- Odihnă. Pacienții sunt sfătuiți să nu meargă sau să stea pe o gleznă întinsă până la vindecarea completă. Perioada de odihnă poate fi de la câteva zile până la câteva săptămâni.
-
Gheaţă. Este recomandat să începeți să aplicați pachete de gheață învelite în pânză pe locul accidentării cât mai curând posibil. Gheața reduce umflarea și durerea. Pungile se aplică timp de 20-30 de minute de la 1 la 4 ori pe zi. Nu este recomandat să aplicați gheață direct pe piele.
- Comprimare. Înfășurarea gleznei cu bandaje elastice, bandaje de compresie imobilizează și menține locul rănirii, ceea ce previne exacerbarea procesului. Pacienții cu entorse ușoare își pot înfășura singuri gleznele, în timp ce leziunile mai grave trebuie tratate de un profesionist din domeniul sănătății.
- Înălţime. Ridicarea gleznei în decubit dorsal peste nivelul inimii în primele 48 de ore după leziune va reduce umflarea, va elimina disconfortul și va accelera procesul de vindecare.
Pacienții cu entorse de gradul 1 sau 2 uneori trebuie să ia AINS, cum ar fi Ibuprofen, Acetaminofen, care reduc inflamația și ameliorează durerea în același timp.
Ligamentele gleznei (a căror anatomie diferă de structura tendoanelor) în timpul întinderii sunt tratate cu succes cu unguente care conțin mentol, vaselină: Diclofenac, Voltaren, Emulgel. Entorse și tulpini de gradul 3 sunt de obicei instabile și necesită un timp mai lung de vindecare.
Se utilizează următorul protocol de tratament:
- Pe lângă odihnă și ridicarea articulației, prima fază a vindecării implică fixarea piciorului, gleznei și piciorului inferior. Se poate folosi un bandaj tradițional turnat sau de aer. Mulți pacienți vor avea nevoie de cârje.
- Reabilitare. Pacienții vor necesita o serie de proceduri de restaurare, cum ar fi stimularea electrică și ultrasunetele.
- Exercițiile de întărire izometrică care promovează propriocepția (conștientizarea poziției corpului) sunt deosebit de importante pentru entorse de gradul 3, deoarece reduc probabilitatea de re-rănire. Exercițiile terapeutice pot fi pe bază de apă. Sunt utile pentru cei răniți grav.
Pentru entorse grave sau cronice care nu răspund la tratamentul de primă linie sau la reabilitare, poate fi necesar unul sau mai multe tipuri de intervenții chirurgicale:
- Chirurgie artroscopică, în care chirurgul examinează articulația gleznei din interior folosind o cameră specială. Medicul verifică dacă o parte a ligamentului, mușchiului sau tendonului deteriorat este blocată în interiorul capsulei articulare.
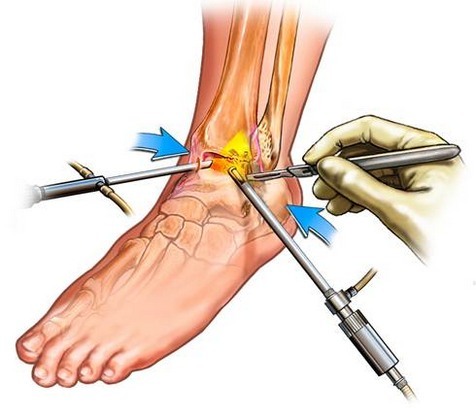
- Chirurgia poate fi reconstructivă, în care chirurgul repară ligamentele rupte, mușchii sau tendoanele cu cusături. În acest caz, chirurgul poate transplanta țesut din alte părți ale piciorului și gleznei pacientului.
După operație, va fi necesar un timp suplimentar pentru recuperare și terapie fizică, ale cărei clase se întind pe câteva luni. Unii pacienți cu entorse severe sau cronice nu pot reveni la nivelul lor anterior de activitate.
Ligamentele gleznei (a căror anatomie și funcții au un efect inhibitor și directiv) uneori nu se recuperează bine după intervenția chirurgicală asociată cu plasticul fibrelor deteriorate. Pacienții cu entorse extrem de dureroase de gradul 3 sau cei care se recuperează după o intervenție chirurgicală pot primi, de asemenea, analgezice puternice sau slabe.
Boli ale ligamentelor
Deoarece ligamentele sunt țesut conjunctiv intercelular cu un număr foarte mic de celule, nervii și vasele de sânge, bolile lor sunt asociate în principal cu inflamația, bolile autoimune și infecții.
Inflamaţie
Într-un proces inflamator, corpul repară țesuturile deteriorate și combate infecțiile. Când corpul suferă un răspuns inflamator, sângele începe să curgă activ în zona deteriorată, aducând substanțe nutritive și celule imune.
Dar natura țesuturilor ligamentoase, dense, cu aport de sânge limitat, duce la faptul că acest proces provoacă leziuni datorate umflării și degradării prelungite a țesutului. Toate acestea deteriorează în continuare ligamentele. Devin susceptibili la rănire și se întind ușor în condiții fiziologice normale.
Boală autoimună
Unele boli asociate cu o disfuncție a sistemului imunitar afectează țesuturile conjunctive, iar ligamentele sunt afectate. Artrita reumatoidă, boala mixtă a țesutului conjunctiv, policondrita, lupusul eritematos sistemic și sclerodermia, toate aceste boli autoimune duc la deteriorarea țesutului ligamentar.
Infecţie
Infecția țesuturilor fibroase ale ligamentelor are loc direct prin răni sau infecții interne. Infecțiile directe de împerechere sunt rare. Bacteriile, virusurile care provoacă fasciită necrozantă sau infecția oaselor pot afecta ligamentele și, deși rareori, reprezintă o amenințare serioasă pentru aceste structuri. Cel mai adesea, o infecție a unei articulații sau a unui țesut adiacent provoacă un răspuns inflamator la nivelul ligamentelor și al țesutului.
Unele boli afectează indirect deteriorarea aparatului ligamentar. În cazul tendinitei, sunt afectate fibromialgia, osteoartrita, țesuturile conjunctive, articulațiile sau mușchii.
O mecanică adecvată a gleznei necesită nu numai mușchii, ci și ligamentele care mențin structurile osoase împreună, precum și tendoanele care atașează mușchii de oase. Cunoașterea anatomiei, recunoașterea problemelor musculo-scheletice înainte ca acestea să devină leziuni grave, este cheia unei vieți active, fără durere.
Video despre structura gleznei
Anatomia piciorului. Articulații și ligamente:
