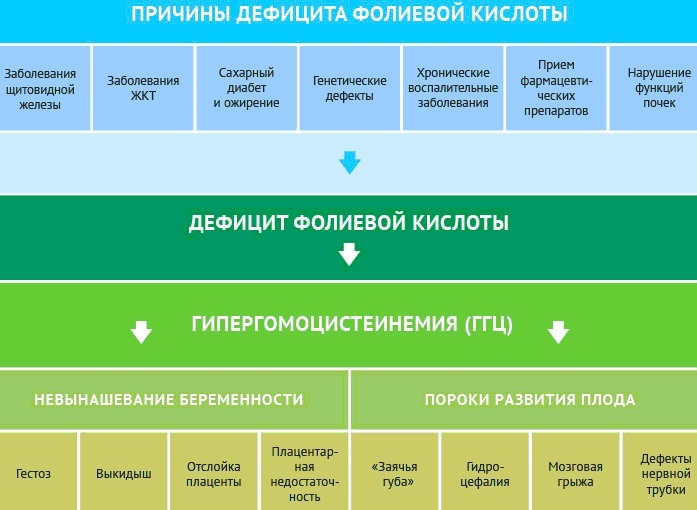
Patološki ali fiziološki pospešek pogostost krčenja srčne mišice imenujemo tahikardija. Negativni učinek je pogosto opazen med nosečnostjo, ko so vsi funkcionalni sistemi telesa izpostavljeni povečanemu stresu. V tretjem trimesečju je nelagodje še posebej nevarno.
Zapis vsebine:
-
1 Vrste in oblike
- 1.1 Fiziološka tahikardija
- 1.2 Patološka tahikardija
- 2 Simptomi in znaki
-
3 Vzroki
- 3.1 Pogosti etiološki dejavniki
- 3.2 Zgodnji znaki
- 3.3 Vzroki aritmične disfunkcije
- 4 Diagnostika
-
5 Metode zdravljenja
- 5.1 Terapija z zdravili
- 5.2 Ljudska zdravila
- 6 Možne posledice in zapleti
- 7 Video o tahikardiji
Vrste in oblike
Tahikardija ni neodvisna nosološka enota. Služi kot simptom drugih patoloških stanj in bolezni. Pri nošenju otroka pogostost krčenja srčne mišice ne sme presegati ustaljene hitrosti 90 utripov / min. Obstaja več vrst in oblik nenormalnega stanja srčno -žilnega mehanizma.
Fiziološka tahikardija
To je naravna reakcija telesa na stresne obremenitve fizične ali čustvene narave, pa tudi na spremembe okoljskih razmer. Povečanje impulzne aktivnosti s povečanjem telesne temperature vodi v takšno aritmično stanje.
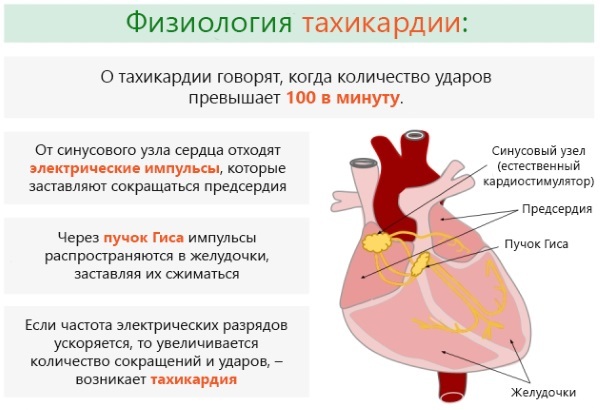
Tahikardija med nosečnostjo v tretjem trimesečju je pogosto povezana s hormonskimi spremembami. Kratkoročno povečanje srčnega utripa nad 90 utripov / min. povzroči pozitivno ali negativno čustveno preobremenitev. V obdobju rojstva otroka je žensko telo še posebej občutljivo.
Refleksna tahikardija fiziološkega tipa se razvije kot posledica jemanja nekaterih zdravil - atropina, kortikosteroidnih hormonov in drugih. Srčni utrip izzove vroče vreme in zamašenost v prostoru. To stanje hitro in samo po sebi izgine.
Patološka tahikardija
Pojavlja se iz več razlogov in je razdeljen na več podvrst. Aritmično stanje je povezano s patološkimi procesi v telesu in zahteva takojšen zdravniški odziv. Patološke aritmije lahko pri otroku povzročijo prirojene anomalije.
Na spremembe srčnega ritma vplivajo:
- bolezni srca;
- vaskularne motnje;
- endokrine motnje;
- avtonomna disfunkcija.
Če vzroka povečanega srčnega utripa ni mogoče ugotoviti, se diagnosticira idiopatska tahikardija. V stanju šoka se lahko za kratek čas pojavi nevrogeno aritmično stanje.
Oblike patološke tahikardije: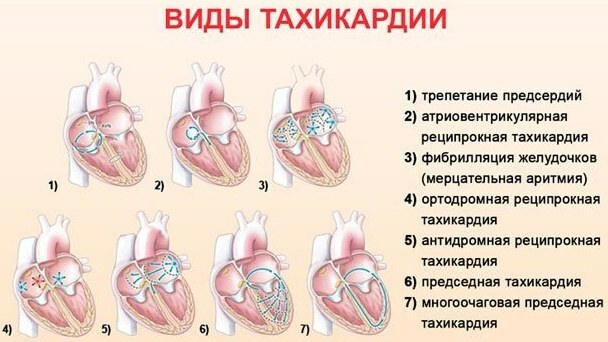
| Ime | Klinične značilnosti |
| Sinus | Supraventrikularna aritmija, za katero je značilno 100 ali več utripov / min. Srčne votline so slabo napolnjene s krvjo. |
| Atrijsko | Aritmično stanje supraventrikularnega tipa. Pojavi se z nenormalno strukturo srčnega organa. |
| Paroksizmalno | Pogostost krčenja srčne mišice doseže 140-220 utripov / min. Ektopični impulzi vodijo do povečanja sinusnih ritmov. Ta tahikardija se nenadoma začne in konča. Lahko je različnega trajanja. |
Patološka tahikardija v pozni nosečnosti pridobi posebno resnost in visoko pogostost manifestacij.
Simptomi in znaki
V nekaterih primerih aritmično stanje spremljajo omotica, omedlevica, rahla odrevenelost okončin. Resnost simptomov je odvisna od vrste tahikardičnih motenj in trajanja nosečnosti. Glavni klinični znak kakršne koli aritmične motnje je povečanje srčnega utripa.
Med spremljajočimi simptomi izstopajo:
- splošno slabo počutje;
- omotica;
- omedlevica;
- zmanjšan mišični tonus okončin;
- hipoksija - stradanje organov in tkiv s kisikom;
- rahla odrevenelost prstov;
- mravljinčenje v rokah ali nogah;
- bolečina v prsnem košu.
Če se pojavi eden ali več znakov tahikardije, se morate nemudoma obrniti na kardiologa. Zgoraj opisani simptomi pogosto ustrezajo motnjam sinusnega srčnega ritma. Sprožijo ga lahko patološki dejavniki, ki zahtevajo podroben pregled in zdravljenje.
Za tahikardijo med nosečnostjo v tretjem trimesečju je pogosto značilna spontanost in nenaden začetek.
Spremljajo ga naslednje klinične manifestacije:
- letargija;
- hrup v ušesih;
- arterijska hipotenzija - zmanjšanje intravaskularnega tlaka;
- slabost;
- aktiviranje gag refleksa;
- napihnjenost trebuha;
- omotičnost;
- izmenično pospešeno bitje srca s preskakovanjem kontrakcij;
- povečana funkcija uriniranja takoj po tahikardičnem napadu.
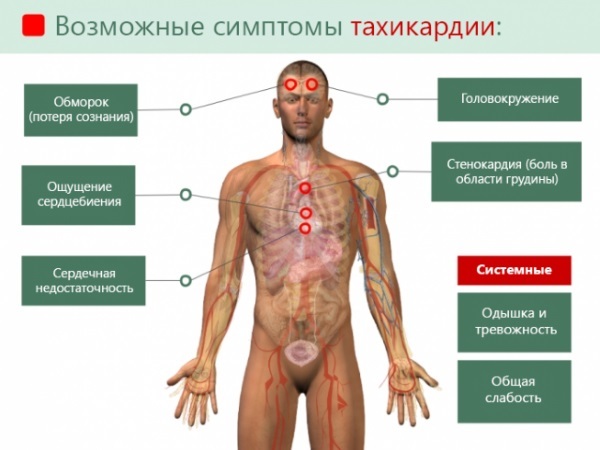
Možni simptomi tahikardije med nosečnostjo
Ta simptomatologija je značilna za paroksizmalno srčno motnjo. Znaki se pojavijo posamično ali v kombinaciji. Napad traja največ 5-10 minut. stanje ne predstavlja velike nevarnosti in ima najverjetneje fiziološko etiologijo.
Pri nosečnicah opazimo nihanja v čustvenem ozadju, ki se lahko po tahikardični manifestaciji povečajo. Poveča se tesnoba in živčno razburjenje. Možni so zaspanost in prebavne motnje. Srčni utrip 90-100 utripov / min. v obdobju rojstva otroka velja za normo.
To je naraven, naraven mehanizem, ki omogoča povečanje volumna črpane krvi za oskrbo zarodka s kisikom in hranili. Anksioznost bi morali povzročiti takšni spremljajoči znaki, kot so dispeptične motnje, bolečine, motnje živčne aktivnosti.
Vzroki
Seznam etioloških dejavnikov tahikardije v obdobju rodnosti je obsežen in raznolik.
Pojav nenormalnega stanja je odvisen od:
- narava poteka nosečnosti;
- jemanja zdravil;
- anamneza;
- pogoji;
- začetno stanje srčno -žilnega sistema.
Fiziološki vzroki so pogosto posledica sprememb v hormonskih ravneh in povečanja velikosti materničnega organa, kar povzroča pretiran pritisk na srce. V rizično skupino spadajo ženske s prekomerno telesno težo, hipotiroidizmom in nagnjenostjo k alergijskim reakcijam.
Bolniki z bronhialno astmo in vnetnimi procesi v telesu so v obdobju rodnosti dovzetni za razvoj tahikardičnih motenj. Tipični vzroki so okužba s patogeno bakterijsko in glivično mikrofloro, okužba z respiratornimi virusi in disfunkcija posteljice.
Pogosti etiološki dejavniki
Ti vključujejo motnje ščitnice, čustveno in hormonsko neravnovesje. Pogosto je tahikardija v obdobju brejosti povezana s hipoglikemijo - zmanjšanjem koncentracije sladkorja v krvni tekočini.
Motnje cirkadianega ritma in nespečnost lahko povzročijo povečan srčni utrip. Obstaja etiologija in simptomi tahikardije. Nenadna izguba teže po napadu govori o čustvenem neravnovesju.
Nevrološke motnje v obliki majhnega tresenja ali nehotenega trzanja okončin omogočajo sum na stres, ki je bil vzrok za srčni utrip. Takšne manifestacije lahko služijo kot odziv telesa na jemanje zdravil s posamezno nestrpnostjo do njihovih sestavin.
Tahikardija med nosečnostjo se pojavi pri pitju velikih količin močne kave. V tretjem trimesečju ga lahko spremlja močno znojenje. Prekomerna telesna aktivnost ob upoštevanju stanja telesa poveča živčno razburjenje in poveča pogostost krčenja srčne mišice.
Zgodnji znaki
V tem obdobju se pri zdravih ženskah aritmične motnje redko beležijo. Najpogosteje se tahikardija v zgodnji nosečnosti pojavi kot posledica rednega čustvenega stresa ali hormonskih sprememb v telesu.
Razlog za kardiološko diagnostiko je stalen občutek šibkosti, omotica, huda toksikoza. Lahki napad tahikardije se odpravi s sprejetjem udobnega položaja, počitka in hojo na svežem zraku.
Vzroki aritmične disfunkcije
Bližje porodu pri veliki večini žensk opazimo tahikardične napade.

Glavni fiziološki vzroki za razbijanje srca so:
- prekomerna obremenitev notranjih organov;
- biokemične spremembe;
- povečano delo znojnih žlez;
- pritisk na srce zaradi naraščajoče maternice.
Kratkotrajni napad tahikardije se lahko pojavi tudi pri majhnem fizičnem naporu, na neposredni sončni svetlobi ali v zamašenem prostoru.
Takšna aritmija se kaže s pulsiranjem v okončinah, občutkom "bombaža" v rokah ali nogah in pospeševanjem srčnega utripa do 120 utripov / min. Aktiviranje izločanja estrogena povzroči povečano vzbujanje miokardne mišice.
Tahikardija v poznejših fazah rojstva otroka se lahko pojavi zaradi:
- anemija;
- hitro povečanje telesne mase;
- alergijske reakcije na jemanje vitaminsko -mineralnih kompleksov;
- krvavitev z zunajmaterničnim zarodkom;
- rane;
- prezgodnji odmik posteljice;
- huda toksikoza, ki vodi v dehidracijo in izčrpanost telesa;
- hipertermija - zvišanje telesne temperature, pri katerem vsaka stopnja poveča pogostost krčenja srčne mišice za 10-12 utripov / min.
Ta učinek povzroči sepso, vnetne procese v dihalih in infekcijske okužbe.
Diagnostika
Opravimo instrumentalni pregled in predamo biološke materiale za laboratorijske preiskave. Vodilna diagnostična metoda je elektrokardiogram.
Po predhodnem pregledu lahko zdravnik bolnika napoti na:
- Napredni biokemični krvni test. Treba je razjasniti vsebnost eritrocitov in hemoglobina, beljakovine, ki prenaša železo in kisik, v hematološki tekočini. Odvzame se krvni test za izključitev levkemije in anemije, ki lahko izzove aritmične motnje srčne aktivnosti. Določite koncentracijo ščitničnega hormona, ki omogoča diagnosticiranje funkcionalnega stanja ščitnice.
- Analiza urina. Z njegovo pomočjo se zazna prisotnost ali odsotnost produktov razpada adrenalina.
-
Holter EKG. Takšna strojna diagnostika omogoča ugotavljanje kardioloških patologij z vsakodnevnim opazovanjem.
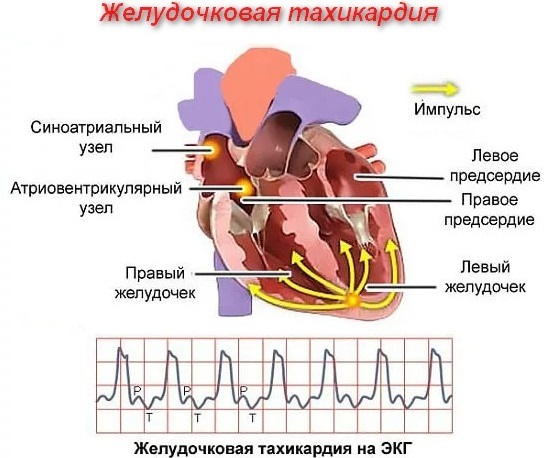
- Reografska raziskava. Namen postopka je ugotoviti funkcionalno stanje krvnega obtoka - tonus, elastičnost in napolnjenost krvnih žil s hematološko tekočino.
- Vadite srčne teste. Izvajajo se le v zgodnjih fazah nosečnosti. Omogočajo vam oceno funkcionalnega stanja miokardne mišice.
- Ultrazvok srca. S strojnim postopkom se oceni stanje ventilov in prekatov.
Tahikardijo med nosečnostjo v tretjem trimesečju lahko sproži aktivacija latentnih patoloških procesov. Namen diferencialne diagnoze je izključiti atrijsko fibrilacijo, kardiosklerozo, ventrikularno hipertrofijo in druge bolezni.
V državni polikliniki lahko brezplačno opravite teste in opravite instrumentalne študije po zdravnikovem receptu, če imate polico obveznega zdravstvenega zavarovanja. V komercialni zdravstveni ustanovi je kompleksna diagnostika stala 3-5 tisoč. drgniti.
Metode zdravljenja
Taktika zdravljenja je odvisna od etiološkega dejavnika tahikardije, časa nosečnosti in lokalizacije aritmične motnje. Zaradi fizioloških razlogov za povečanje srčnega utripa je dovolj, da se izognemo stresu, se držimo zdravega načina življenja in priporočene prehrane.
Takšne metode so univerzalne za vsako gestacijsko starost. Za profilaktične namene lahko vzamete blage pomirjevala, ki plodu ne bodo škodovala. Ti vključujejo ekstrakt baldrijana in materine trave. Za patološke motnje srčne aktivnosti se uporabljajo zdravila z visokim teratogenim varnostnim profilom.
Terapija z zdravili
Tahikardične manifestacije se ustavijo s pomirjevali in antiaritmiki. Vzemite vitaminsko -mineralne komplekse. Najpogostejša zdravila proti anksioznosti, ki se kažejo v nosečnosti, so fenobarbital in diazepam.
To so zdravila sintetičnega izvora, ki potencirajo delovanje γ-aminomaslene kisline, glavnega zaviralnega posrednika centralnega živčnega sistema. Zdravnik predpiše posamezen odmerek in pogostost uporabe posamično.
Odvisno od vrste tahikardije in časa nosečnosti se dnevna količina giblje v razponu od 0,5 do 60 mg.
Najvarnejša zdravila so:
- Baldrijan v obliki peroralnih kapljic ali tablet;
- Concor je selektivni zaviralec adrenergičnih receptorjev beta;
- Magne B6 je mineralno zdravilo, bogato z magnezijem, ki zmanjšuje nevronsko razdražljivost in mišično prevodnost;
- Novo-Passit je naravno zeliščno pomirjevalo s kombiniranim učinkom;
- Persen - zdravilo, ki zmanjšuje živčno razburjenje in razdražljivost, izboljšuje spanec;
- Magnerot je mineralno prehransko dopolnilo, bogato z magnezijem.
Tahikardija med nosečnostjo v tretjem trimesečju se s temi zdravili zlahka odpravi. Z učinkovitim učinkom na živčni sistem in srčni aparat zdravila zmanjšajo pogostost aritmičnih napadov.
Zaradi patološke narave kršitve lahko zdravnik predpiše adenozin, kinidin ali verapamil, ki imajo stranske učinke in kontraindikacije. Jemati jih je treba zelo previdno, zlasti v pozni nosečnosti.
Izbira terapevtskega režima in izračun dovoljenih odmerkov sta izključno zdravstvena usposobljenost. Specialist upošteva resnost poteka nosečnosti, spremljajoče sistemske patologije, individualno toleranco sestavin sestave zdravila in druge vplivne dejavnike.
Ljudska zdravila
Za zdravljenje blage tahikardije se lahko uporabljajo zdravilna zelišča, ki imajo sproščujoč in pomirjevalni učinek, lajšajo prekomerni psiho-čustveni stres. Pred njihovo uporabo je potrebno posvetovanje z zdravnikom.
Uporablja se decokcija kamilice, ki ima pomirjevalne, tonične in protivnetne lastnosti. Za 200 ml vrele vode razredčite 1 žlico. suh izdelek. Vztrajajte pod pokrovom 10-15 minut. in filtriramo skozi gazo.
Meta ima izrazit antispazmodični učinek. Zdravilna rastlina širi krvne žile in lajša sindrom bolečine, ki ga pogosto spremlja tahikardija. Način kuhanja je podoben prejšnji različici.
Za aritmične motnje med nosečnostjo se uporablja Valerian. Naravna medicina odpravlja spazmodično stanje mišic, normalizira delovanje spanja, lajša občutek stalne utrujenosti. Odmerjanje je odvisno od vrste tahikardije in oblike sproščanja zdravila.
Izvleček materine trave velja za popolnoma varen za zarodek. Normalizira krvni tlak, izboljša delovanje srčne mišice, odpravlja krče skeletnih mišic in ima blag pomirjevalni učinek.
Možne posledice in zapleti
Aritmične motnje niso nevarne za plod. Vendar je treba ugotoviti vzrok tega stanja, da bi izključili patološke procese, ki lahko vodijo v razvoj intrauterinih nepravilnosti.
Ni mogoče izključiti, da je pospešen srčni utrip posledica motenj srčno -žilnega mehanizma. To lahko privede do podhranjenosti ploda, ki se izvaja prek materinega krvnega obtoka. Posledično se razvije intrauterina hipoksija.
Ženska s tahikardijo med nosečnostjo lahko izgubi zavest in pade, kar negativno vpliva na stanje zarodka. Aritmične manifestacije vznemirjajo in motijo psihoemocionalno ravnovesje. V tretjem trimesečju takšne motnje pogosto spremlja huda toksikoza, kar še poslabša razpoloženje ženske.
Video o tahikardiji
Malysheva o tahikardiji: