Vsebina
- Splošne značilnosti bolezni
- Razlogi za videz
- Simptomi in znaki
- Okuženo ali ne: poti prenosa
- Razvrstitev infiltratov
- Okrogla
- Oblikovanje oblakov
- Razvija se kot kazeozna pljučnica
- Tuberkulozni lobitis
- Periscisurit (regionalni)
- Bazalna
- Bronhobularna induracija
- Velikosti in faze razvoja
- Resorpcija
- Tesnjenje
- Razpad
- Sejanje
- Klinične značilnosti poteka infiltrativne pljučne tuberkuloze
- Diagnostične metode
- Diferencialne razlike
- Načela zdravljenja
- Terapija z zdravili
- Kirurški poseg
- Ljudska zdravila
- Napoved okrevanja
- Možni zapleti
- Metode preprečevanja
Tuberkuloza je huda nalezljiva bolezen, ki prizadene predvsem spodnji dihalni sistem. V 60-70% primerov se v pljučih pojavijo vnetna žarišča (infiltrati), ki so sestavljeni iz imunskih celic, fibrina in epitelija.
S podaljšanim potekom in odsotnostjo terapije je infiltrativna tuberkuloza zapletena zaradi nastanka tuberkulomov in votlin, kazeozne pljučnice in hude zastrupitve.

Splošne značilnosti bolezni
Infiltrativno obliko bolezni spremlja nastanek eksudativno-vnetnih tvorb, v središču katerih je razpad pljučnega tkiva.
Razlogi za videz
Ta patologija je vedno sekundarna. Razvija se, ko se stara infekcijska žarišča ponovno aktivirajo ali pa veliko število Kochovih palic prodre v pljučna področja, ki so bila prej v stiku s tem patogenom.
V prvem primeru je nastanek infiltracijske cone reakcija na napredovanje bolezni. Okoliška tkiva se vnamejo in začne se izločati eksudat.
V drugem primeru je nastanek celičnih grozdov povezan z imunskim odzivom na množično prodiranje bakterij. Na predhodno občutljivih območjih se razvije intenziven vnetni proces, ki ga spremlja nastanek infiltratov.
Tako se ta oblika tuberkuloze razvije le ob prisotnosti specifične (sekundarne) imunosti na bolezen. Razvoj specifičnih protiteles proti patogenu je možen bodisi s stalnim stikom s pacienti bodisi z razvojem okužbe v telesu.
Dejavniki tveganja za primarno in sekundarno okužbo so:
- zasvojenost z alkoholom, nikotinom in drogami;
- asocialni življenjski slog, slabi sanitarni in higienski pogoji;
- bolezni endokrinega, dihalnega in srčno -žilnega sistema (diabetes mellitus, bronhialna astma, emfizem, kronična pljučnica, kardiopulmonalna insuficienca itd.);
- poklicne bolezni, povezane s periodičnimi zastrupitvami s kemičnimi reagenti in drugimi onesnaževali;
- stres;
- nosečnost;
- HIV, druge oblike imunske pomanjkljivosti;
- jemanje imunosupresivov;
- podhranjenost, pomanjkanje vitaminov.
Primarna in ponovna okužba se pogosto pojavi pri stalnem stiku z bolnikom z odprto obliko bolezni. Infiltrativno tuberkulozo diagnosticiramo predvsem pri mladih bolnikih.
Simptomi in znaki
Sekundarni proces je lahko akutni, asimptomatski ali asimptomatski. Hiter razvoj patologije opazimo pri 15-20%bolnikov, postopen-pri 50-60%in latenten-pri 20-25%.
Infiltrativno obliko bolezni spremljajo naslednje pritožbe bolnikov:
- zvišana telesna temperatura (temperatura ostane v območju + 38... 38,5 ° C 2-3 tedne);
- moker kašelj, hemoptiza;
- povečano znojenje;
- motnje spanja;
- bolečine v mišicah, občutek šibkosti;
- splošna šibkost, utrujenost;
- izguba teže, izguba apetita.
Asimptomatske oblike patologije se lahko kažejo z masivno pljučno krvavitvijo.
Okuženo ali ne: poti prenosa
Bolnik s sekundarno obliko bolezni je nalezljiv na kateri koli stopnji razvoja infiltratov. Skupaj s sputumom se sproščajo aktivne mikobakterije, ki ostanejo na gospodinjskih predmetih in prodirajo v pljuča drugih ljudi v tesnem stiku.
Okužba se pojavi predvsem s kapljicami v zraku - pri kašljanju, kihanju, govorjenju. Kochovo palico lahko prenašamo tudi z vsakodnevnim stikom: s pripomočki za osebno higieno, posodo, posteljnino itd. Na pohištvu, tkaninah, knjigah in oblačilih ostane aktiven do 5-6 mesecev.
Ko živite skupaj, se lahko okužba pojavi s prahom v zraku. V posušenih kapljicah sputuma, ki se mešajo z delci epitelija in umazanijo, mikobakterija preživi do 1 leta.
V uličnem prahu z razpršeno svetlobo patogen ostane 1,5-2 meseca. Če se sluz posuši na neposredni sončni svetlobi, mikobakterija umre.
Pomembna informacija: Klinična slika razvoja kavernozne pljučne tuberkuloze pri odraslih
Naslednji načini okužbe so manj pogosti:
- prehranski (s hrano - surovo meso, mleko, sir itd.);
- skozi okuženo vodo;
- transplacentalno (od bolne matere do ploda).
Pri majhnih otrocih se lahko okužba z Mycobacterium tuberculosis pojavi skozi očesno veznico.
Razvrstitev infiltratov
Vrsta infiltracije je določena z njeno obliko in gostoto na rentgenskem posnetku. Tvorbe so lahko lokalizirane (bronho-lobularne, zaobljene, bazalne) ali obsežne (kazeozne, lobarne, obrobne).
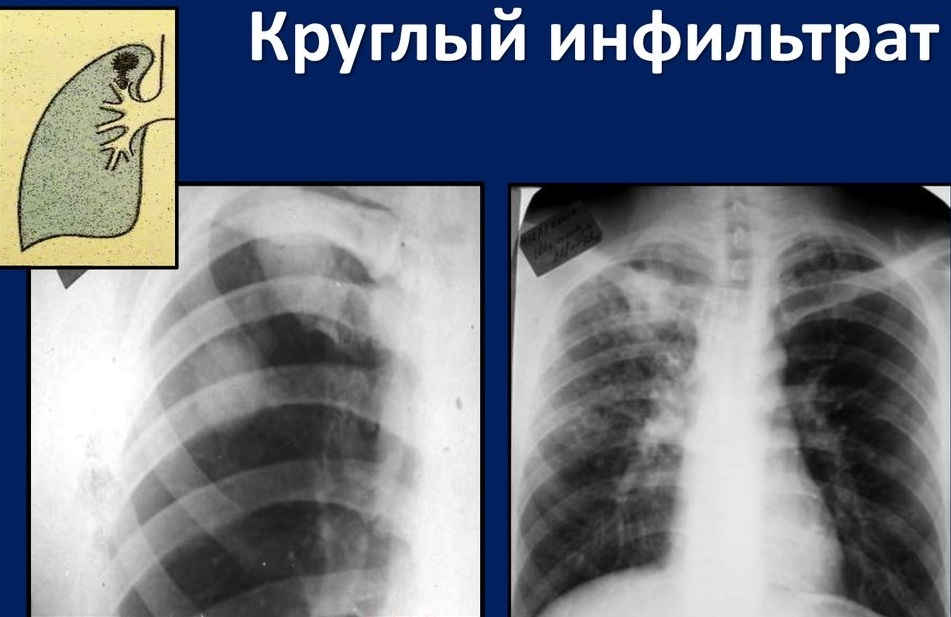
Okrogla
Zaobljeni infiltrati imajo enakomerno gostoto, jasne konture in majhno velikost. Z napredovanjem bolezni se v središču izobraževanja pojavi območje propadanja. Okrogle lezije so lokalizirane predvsem v zgornjem segmentu pljuč (S1) v bližini klavikularne jame.
Nastanek v obliki jajca ima lahko podolgovato "stezo", zaradi česar je podoben teniškemu loparju. Stene bronhijev v bližini prizadetega območja so vedno odebeljene.
Zaokroženi infiltrati se pojavijo pri tuberkulozi v ozadju zmernega zmanjšanja imunosti.
Oblikovanje oblakov
Oblaku podobna žarišča so nejasna, nerazločne konture in velike velikosti. Na rentgenskem posnetku so videti kot območja šibkega zatemnitve z več območji razpada.
Takšne formacije so nagnjene k hitremu napredovanju. V prizadetem pljučnem tkivu se hitro pojavijo žarišča nekroze in votline (votline).
Oblika, podobna oblaku, nastane pri hudih imunskih motnjah. Pri razvoju vnetja prevladujejo eksudativni in distrofični pojavi. Najpogosteje je v proces vključenih več segmentov pljuč.
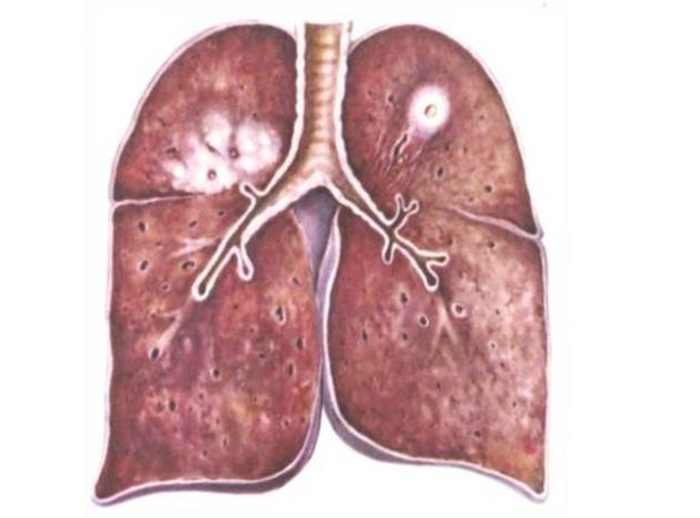
Razvija se kot kazeozna pljučnica
Ob neugodnem poteku bolezni se diagnosticira lobarna kazeozna pljučnica. Postopek zajame 1 ali več pljučnih rež. Na sliki se okuženo območje kaže z neenakomernim zatemnitvijo z 1 ali več žarišči razpadanja.
Razvoj infiltratov spremlja obsežna nekroza pljučnega tkiva, kar poslabša prognozo. V večini primerov se kazeozna pljučnica razvije v ozadju stanj imunske pomanjkljivosti: okužba s HIV, nosečnost, diabetes mellitus itd.
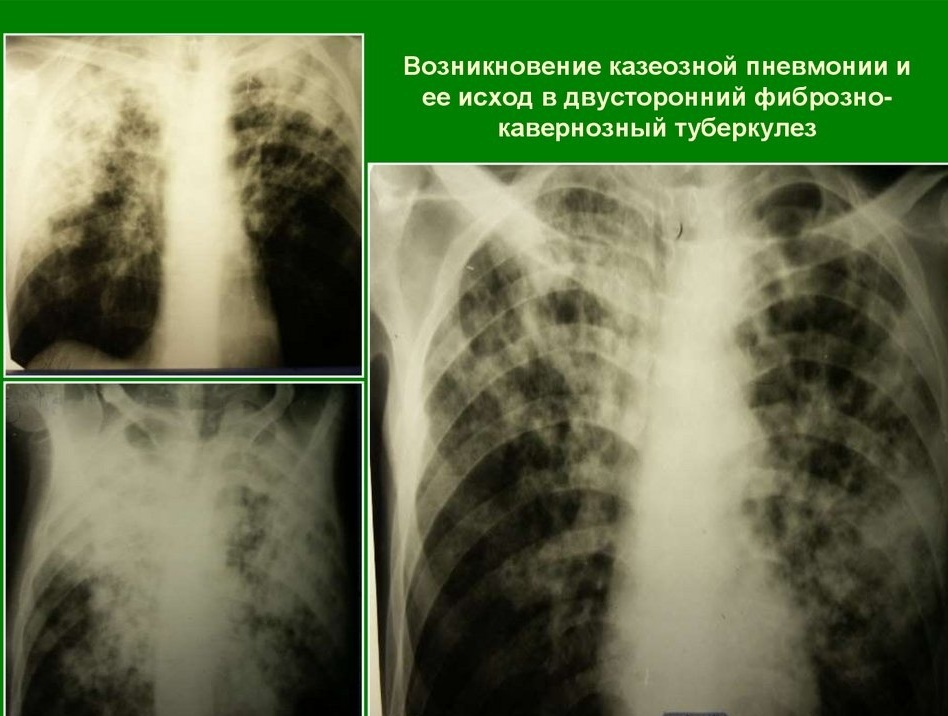
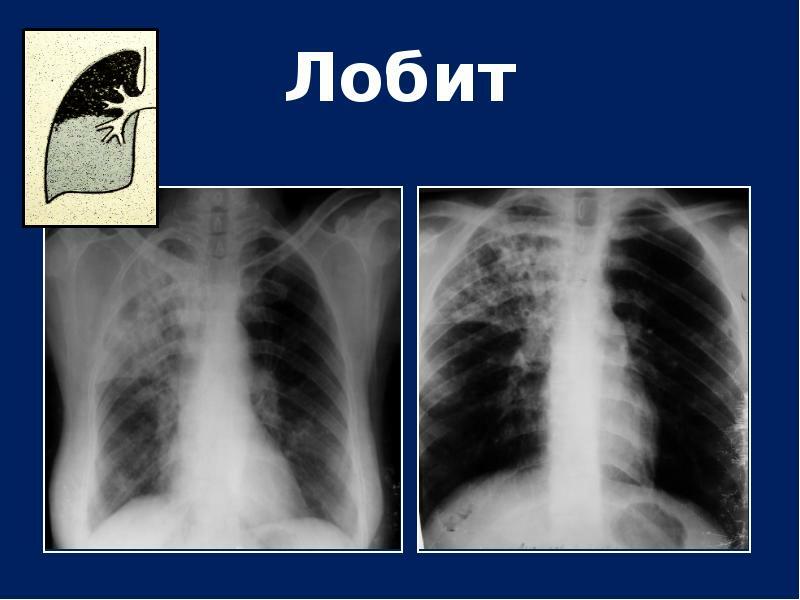
Tuberkulozni lobitis
Če je pri sekundarni tuberkulozi prizadet celoten pljučni reženj, se infiltracija imenuje lobitis. V tem primeru se na rentgenskem posnetku določi veliko območje zatemnitve z neenakomerno gostoto in žarišči razpada. V večini primerov proces vključuje zgornje segmente pljuč.
Pljučna tuberkuloza se razvije v ozadju hudih imunskih motenj. Mikobakterije so se iz razpadlih votlin razširile skozi bronhije in kri.
Periscisurit (regionalni)
Periscisuritis je interlobularni (robni) infiltrat. Nahaja se v glavni ali pomožni reži med pljučnimi režnji, pogosto vključuje pleuro. Na slikah ima medlobarna lezija podolgovato obliko in 1 čist rob.
Periscisuritis se razvije s hudimi imunskimi motnjami.
Bazalna
Vzrok za nastanek bazalnih infiltratov niso žarišča okužbe v pljučih, ampak tuberkuloza intratorakalnih bezgavk. Eksudativne kopičenja pri koreninah pljuč so najbolj značilne za otroke. Bazalne tvorbe so manj nagnjene k razpadanju kot kortikalne tvorbe.
Za diferencialno diagnozo pljučnih in koreninskih infiltratov je potreben večosni rentgenski pregled.
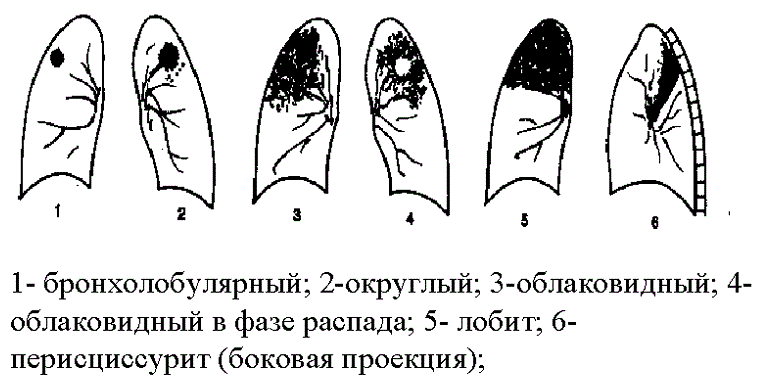
Bronhobularna induracija
Bronhobularne tvorbe so majhne in lokalizirane v zgornjih segmentih pljuč (S1, S2). Izbruhi so lahko poligonalni, trikotni ali krožni.
Lobularni tjulnji se razvijejo z normalno imunostjo, zato prevladujejo eksudativni in ne uničevalni procesi. Območja uničenja tkiva so majhna ali pikasta. V nekaterih primerih se na prizadetih območjih pojavijo vrvice (adhezije), ki vplivajo na obalno pleuro.
Če je več infiltratov, se postopoma združijo in tvorijo pečat z neravnimi robovi in območjem razpada v sredini.
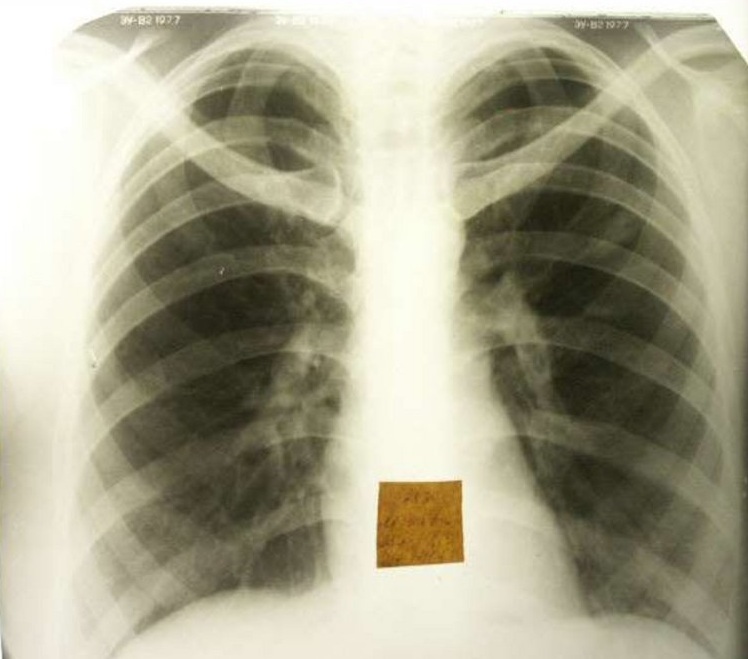
Velikosti in faze razvoja
Tuberkulozni infiltrati so lahko majhni (do 2 cm), srednji (2-4 cm), veliki (4-6 cm) in obsežni (več kot 6 cm). Po nastanku vnetnega žarišča pride do njegove resorpcije, zbijanja ali razpada. Faze razvoja infiltrata so odvisne od njegove vrste in velikosti.
Pomembna informacija: Klinična slika poteka fibrokavernozne pljučne tuberkuloze
Resorpcija
V tej fazi pride do delne ali popolne resorpcije infiltrata. Nastale votline so pokrite z brazgotinami, sproščanje eksudata in nekrotičnih mas pa se zmanjša ali ustavi. Na tej stopnji se bolnikovo stanje dramatično izboljša.
Tesnjenje
V fazi zbijanja je infiltrat kapsuliran v gosto vlaknasto membrano. V večini primerov se to zgodi, ko so lezije majhne.
Prenehanje vnetnega procesa pred stopnjo propadanja zmanjša nalezljivost pacienta, poslabša pa prognozo. Kadar koli se lahko zgodi preboj vlaknaste kapsule in ponovitev bolezni.
Razpad
Razpad infiltrata spremlja uničenje okuženega pljučnega tkiva in nastanek votlin. V tej fazi pride do najbolj aktivnega sproščanja patogena v zunanje okolje. Bolnika je treba hraniti ločeno od zdravih ljudi in dobiti zdravniško pomoč.
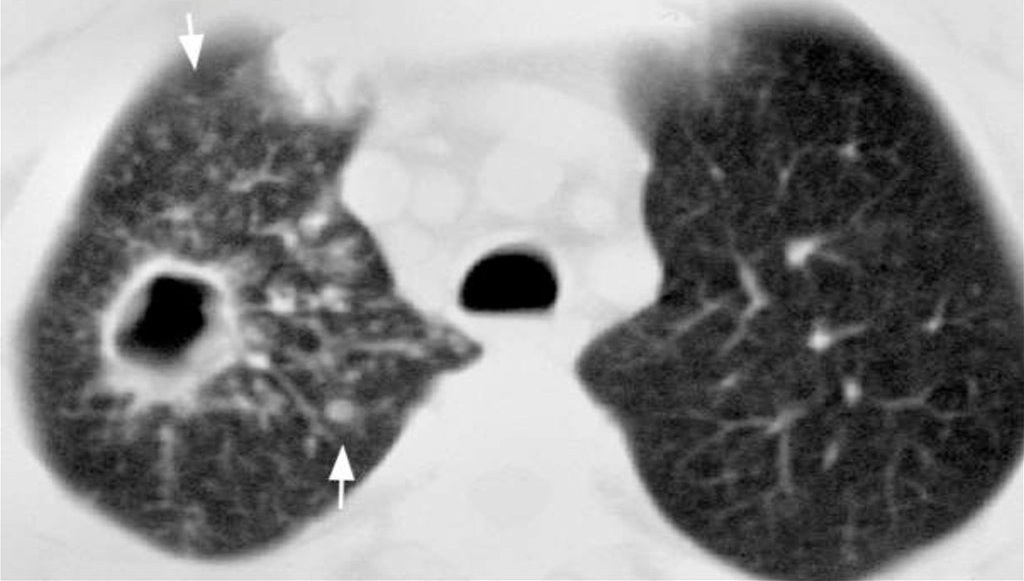
Sejanje
V fazi sejanja se okoli glavnega infiltrata tvorijo majhna žarišča okužbe. Ta faza je lahko skoraj asimptomatska ali z rahlimi temperaturnimi nihanji. Z napredovanjem bolezni se tvorbe združijo, bolnikovo stanje pa se močno poslabša.
Klinične značilnosti poteka infiltrativne pljučne tuberkuloze
Za obsežne lezije je značilna akutna manifestacija, za lokalne infiltrate pa izbrisan ali asimptomatski potek.
Različne vrste formacij imajo naslednje klinične značilnosti:
- bronho -lobularni in okrogli infiltrati - astenovegetativni sindrom, bolečina v ramenskih mišicah, rahlo zaostajanje v prizadeti polovici prsnega koša med dihanjem, lahko se razvije plevritis;
- motne tvorbe, periscisurit - huda zastrupitev (odvisno od velikosti in stopnje procesa), moker kašelj, v nekaterih primerih - hemoptiza;
- lobit - močan produktiven kašelj, huda zastrupitev s temperaturnimi nihanji zaradi pojava žarišč osipa.
Z razvojem infiltratov tipa kazeozne pljučnice se pojavi močan moker kašelj, zvišana telesna temperatura (do + 40... 41 ° C), mrzlica, huda šibkost.
Diagnostične metode
Za diagnosticiranje infiltrativne tuberkuloze se uporabljajo naslednje metode:
- radiografija;
- CT, MRI;
- tuberkulinski test;
- splošni in biokemični krvni test;
- bronhoskopija z bakteriološkim pregledom;
- ELISA, PCR krvi in sputuma;
- kvantiferonski test;
- auskultacija, tolkanje prsnega koša itd.
Diferencialne razlike
Diferencialno diagnozo bolezni izvajamo s krupno in atipično pljučnico, Lefflerjevim sindromom, aktinomikozo, kandidiazo dihal, rakom in pljučnim infarktom.
Diferencialna diagnoza tuberkuloznih infiltratov
| Bolezen | Rentgenski znaki | Simptomi | Spremembe krvne slike | Drugi znaki |
| Tuberkuloza | Homogena ali nehomogena senca z žarišči razpada | Vročina, moker kašelj krvi, znaki zastrupitve | Povečana ESR, premik formule levkocitov v levo (do 30% ubodnih nevtrofilcev), s hudim potekom - anemija | Pozitivna reakcija Mantouxa |
| Krupna pljučnica | Homogena infiltracija režnja ali segmenta, pretežno v spodnji ali srednji del pljuč | Bolečine v prsnici, šibkost, težko dihanje, moker kašelj, zarjavela sluz | Levkocitoza, povečana ESR, premik števila levkocitov v levo | Hitro izboljšanje stanja v ozadju zdravljenja z antibiotiki |
| Pljučni rak | Volumetrična homogena tvorba, atelektaza, okvara bronhialnega polnjenja, grobe vrvice | Kašelj (suh ali z malo sluzi), hemoptiza | Povečana ESR, anemija, zmerna levkocitoza | Povečanje nadklavikularnih in intratorakalnih bezgavk z metastazami |
| Eozinofilni infiltrat (Loefflerjev sindrom) | Eden ali več infiltratov z nejasnim ali zaobljenim obrisom | Kašelj s svetlo rumenim sputumom, rahla zastrupitev | Eozinofilija (10-70% levkocitov) | Pozitiven alergijski test ali test na parazite |
| Pljučni infarkt | Trikotno zatemnitev z vrhom v korenu pljuč, lokalizirano v srednjem ali spodnjem režnju | Zasoplost, tahikardija, zvišana telesna temperatura, kašelj, akutna bolečina v prsih, hemoptiza | Hiperkoagulacija | Preobremenitev desnega srca na EKG |
| Aktinomikoza | Gost infiltrat, ki zaseda reženj ali segment pljuč, je pogosteje lokaliziran v spodnjem delu pljuč | Kašelj, zvišana telesna temperatura, hemoptiza, bolečine v prsnici | Povečana ESR, intenzivna levkocitoza | Spremlja ga odebelitev plevre in poškodbe kosti |
| Kandidiaza | Infiltrat z nejasnimi obrisi, pogosto v spodnjem ali srednjem režnju pljuč | Kašelj z majhno količino izločanja, temperatura v območju + 37... 39 ° С | Aglutinacija pri mešanju s pripravkom protiteles proti Candida | Pogosto v kombinaciji z glivičnim stomatitisom, faringitisom, laringitisom ali glositisom |
Pomembna informacija: Klinična slika razvoja tuberkuloznega plevritisa pri ljudeh
Načela zdravljenja
Za zdravljenje infiltrativne oblike tuberkuloze se uporabljajo zdravila (konzervativne) in kirurške metode. Za povečanje splošnega tonusa in lajšanje kašlja lahko uporabite ljudska zdravila.
Terapija z zdravili
Za zdravljenje tuberkuloze so predpisana naslednja zdravila:
- antibiotiki (rifampicin, izoniazid, etambutol itd.);
- imunomodulatorji;
- glukokortikosteroidi;
- vitamini, antioksidanti;
- mukolitiki;
- hepatoprotektorji.
S pravilno izbranim potekom zdravljenja in upoštevanjem pravil zdravljenja klinični simptomi izginejo po 3-4 tednih. Resorpcija žarišč in prenehanje izločanja bacilov se pojavi 3-6 mesecev po začetku zdravljenja.

Kirurški poseg
Pri obsežni nekrozi je predpisano kirurško zdravljenje. Odvisno od velikosti lezije se odstrani segment, reženj ali celotna pljuča.
V nekaterih primerih je predpisana interpleuralna torakoplastika. Pri tej operaciji se ne odstranijo le prizadeti segmenti pljuč, ampak tudi več reber.
Glavni indikaciji za kirurški poseg sta krvavitev v votlini, gnojni plevritis in fibrozno-kavernozna tuberkuloza, ki je ni mogoče ustaviti z umetnim pnevmotoraksom.
Ljudska zdravila
Tradicionalna medicina se lahko uporablja poleg konzervativnega in kirurškega zdravljenja.
Najučinkovitejša domača sredstva so:
- zdravilna zelišča (dresnik, brezovi brsti, koper, kopriva, ehinaceja, divji rožmarin itd.);
- čebelarski izdelki (propolis, čebelji kruh, med);
- živalske maščobe (ribe, jazbec, medved itd.);
- aloe;
- česen;
- mamica.

Napoved okrevanja
Napoved infiltrativne tuberkuloze je lahko:
- ugoden (popolna resorpcija);
- relativno ugodno (delna resorpcija, kalcifikacija kazeoznega žarišča, nastanek brazgotine ali tuberkuloma);
- neugodno (nastanek velikih votlin s kazeozno-gnojno vsebino, razvoj zapletov).
Napoved okrevanja je odvisna od lokacije, oblike in velikosti infiltratov. Z majhnimi tvorbami pride do popolne resorpcije, z velikimi in obsežnimi tjulnji - razvoj pljučnice, nastanek votlin in tuberkulomov.
Za desnostranski proces je značilno majhno tveganje za srčno disfunkcijo in zaplete med operacijo. Iz zgornjih segmentov levega pljuča lahko okužba prodre v žile miokarda. To izzove razvoj aritmije, miokarditisa in kardiomiopatije.
Če se žarišča nahajajo v spodnjih segmentih pljuč, je odstranjevanje kazeoznih mas zapleteno. Z napredovanjem bolezni nastajajo novi infiltrati, razvija se bronhialna tuberkuloza. Poraz spodnjih rež je opazen le pri 3% bolnikov. Napoved okrevanja pri takšnih bolnikih je neugodna.
Možni zapleti
Proces infiltracije je lahko zapleten:
- kazeozna pljučnica, fibrozno-kavernozna tuberkuloza;
- kardiomiopatija;
- tuberkulozni meningitis;
- odpoved dihanja, atelektaza pljuč, plevritis, pnevmotoraks;
- sepso.
Metode preprečevanja
Da bi preprečili razvoj sekundarne tuberkuloze, je treba letno opraviti fluorografijo, upoštevati higienska pravila, dobro jesti in pravočasno zdraviti kronične okužbe.
Pri imunski pomanjkljivosti in stalnem stiku z bolniki je pomembno redno cepljenje s cepljenjem BCG.