Contenido
- Etapas y grados
- Signos y síntomas
- Causas
- Diagnósticos
- Métodos de tratamiento
- Tratamiento no farmacológico
- Beber líquidos
- Posición del cuerpo
- Usar medias de compresión o un vendaje.
- Aumento de la ingesta de sodio.
- Comida
- Ejercicios
- Farmacoterapia
- Midodrin
- Dihidroergotamina, un alcaloide del cornezuelo de centeno
- Clonidina
- Fludrocortisona
- Eritropoyetina
- Octreótido
- Indometacina
- Yohimbina
- Posibles consecuencias y complicaciones
- Vídeos de hipotensión ortostática
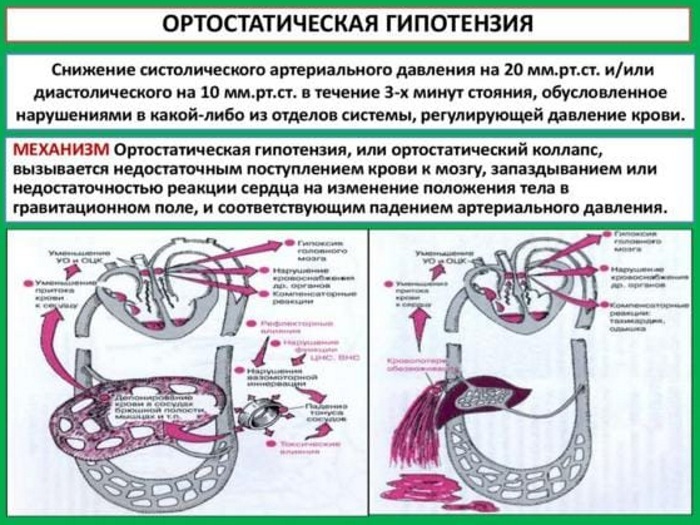
Hipotensión ortostática o postural - esta es la redistribución gravitacional de la sangre en el momento de un cambio brusco en la posición de una persona de horizontal a vertical. En este caso, la fuerza de la gravedad actúa sobre el sistema vascular, reduciendo el volumen de sangre que regresa al corazón.
El retorno venoso inferior disminuye el volumen de sangre disponible para bombear fuera del corazón, lo que provoca una caída a corto plazo de la presión arterial. El trastorno se produce debido a una regulación inadecuada de la presión arterial debido a diversos trastornos. La OH no es una enfermedad independiente, pero cada vez hay más evidencia que sugiere que la una respuesta hemodinámica a movimientos simples aumenta el riesgo de desarrollar enfermedad cardiovascular y mortalidad.
Etapas y grados
Las fuentes médicas describen 3 grados de OG:
- Hipotensión en sí. Está determinada por una disminución constante de la presión en 20 mm Hg. Arte. presión arterial sistólica y 10 mm Hg. Arte. presión arterial diastólica dentro de los 3 minutos después de levantarse de una posición supina.
-
Etapa tardía de hipotensión ortostática. Determinado por una disminución constante de la presión arterial después de 3 minutos de pie. Los pacientes con retraso en la etapa de OH tienden a tener menos síntomas adrenérgicos (debilidad, palpitaciones, temblores) con hipotensión, lo que indica una forma más leve de la enfermedad.
- Etapa inicial. Se trata de una disminución temporal de la presión arterial (presión arterial sistólica ≥ 40 mm Hg. Art., Presión arterial diastólica ≥ 20 mm Hg. Art.) Durante 15 segundos. después de levantar desde una posición supina. Es más común en los jóvenes, no se asocia con una morbilidad y mortalidad significativas, pero la fisiopatología del trastorno no se comprende completamente.
Signos y síntomas
La hipotensión ortostática ocurre cuando la presión arterial desciende bruscamente cuando se suministra muy poca sangre al cerebro. El flujo sanguíneo cerebral insuficiente se manifiesta en varios síntomas. Algunas personas sufren mareos cada vez que se levantan, otras veces, los síntomas solo ocurren con estrés físico, como deshidratación o enfermedad. La presión arterial puede bajar drásticamente incluso después de una comida copiosa.
Sin embargo, algunas personas pueden no presentar síntomas a pesar de una fuerte disminución. Para verificar la hipotensión ortostática, el médico debe controlar la presión arterial al ponerse de pie. Es típica una disminución del parámetro sistólico de más de 20-30 mm Hg. Arte. o cuando el valor diastólico cae en 10 mm Hg. Arte. de pie durante 3 minutos.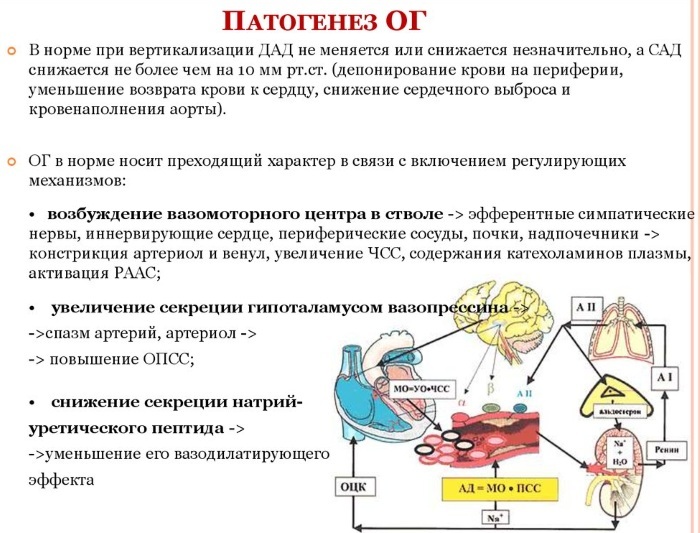
Signos de desregulación ortostática:
- somnolencia;
- mareo;
- visión borrosa;
- desmayo;
- confusión de conciencia (raro);
- trastorno respiratorio;
- náusea;
- dolor de cabeza;
- dolor en el cuello y el pecho al estar de pie.
Los síntomas pueden empeorar por la mañana, en un ambiente extremadamente caluroso, al estar de pie por mucho tiempo y al levantarse después de un período prolongado de estar sentado, después de comer o después de tomar un baño. Algunos pacientes no muestran todos los síntomas a pesar de los valores bajos de PA. En estos casos, se cree que la autorregulación (un mecanismo de defensa) mantiene el suministro de sangre al cerebro.
Causas
La pérdida de líquido en los vasos sanguíneos es la causa más común de síntomas asociados con la hipotensión ortostática.
Cuando una persona se levanta de una posición boca abajo, la gravedad obliga a la sangre a moverse hacia las piernas. Al mismo tiempo, la presión desciende levemente debido a que en ese momento regresa menos sangre al corazón. El cuerpo compensa inmediatamente esta fluctuación al contraer los vasos sanguíneos de las piernas y hacer que el corazón lata más rápido. El sistema nervioso autónomo es responsable de estos reflejos circulatorios.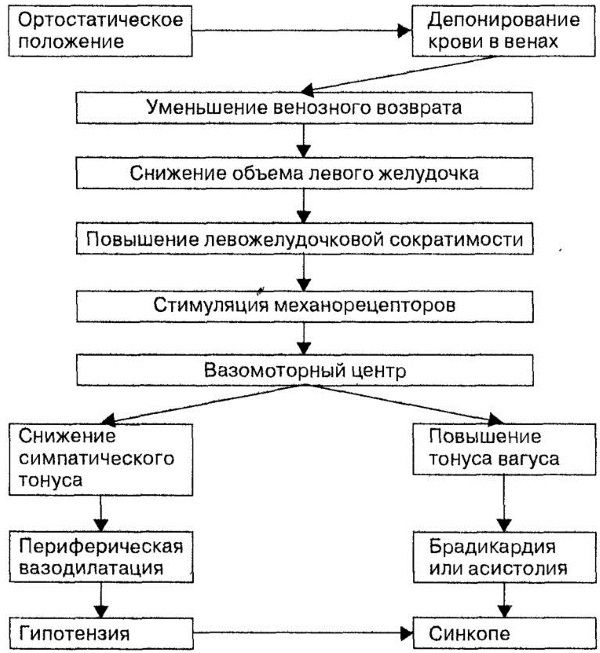
Es la parte del sistema nervioso que controla inconscientemente las funciones corporales como la frecuencia cardíaca, la temperatura corporal, la presión arterial y la digestión.
Posibles razones de la violación de la regulación ortostática:
- Cambios hormonales (actividad insuficiente de la glándula tiroides, la corteza suprarrenal o la glándula pituitaria anterior).
- Enfermedades del corazón y los vasos sanguíneos (estrechamiento de la aorta, insuficiencia cardíaca, frecuencia cardíaca anormal, pericarditis).
- Reposo prolongado en cama.
- Falta constante de ejercicio.
- Falta de líquido en el cuerpo (especialmente en personas mayores que reducen su ingesta de agua).
- Efectos secundarios de los medicamentos.
La hipotensión ortostática ocurre con el uso de ciertos medicamentos. Esto ocurre como un efecto secundario, por ejemplo, cuando se toman medicamentos para la presión arterial alta (hipertensión), agrandamiento de la próstata o depresión.
A veces, la causa son enfermedades en las que se alteran las células del sistema nervioso autónomo o el equilibrio químico del cuerpo.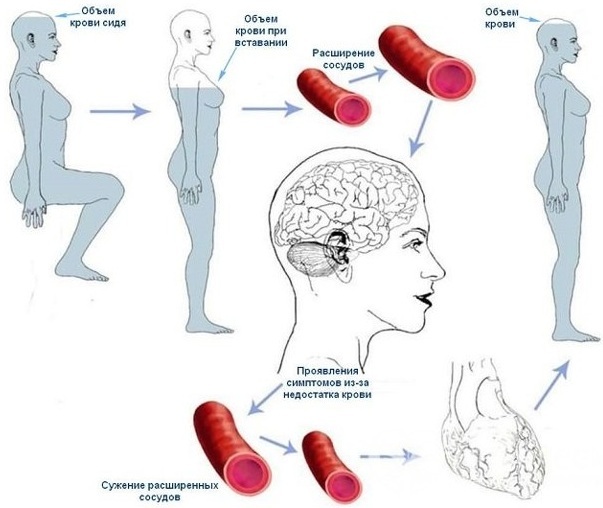
Las razones que influyen en el desarrollo del síndrome:
| Neurológico | |
| SNC | Atrofia multisistémica |
| enfermedad de Parkinson | |
| Carrera múltiple | |
| Médula espinal | Mielitis transversa |
| Tumores | |
| Periférico | Amilosis |
| Neuropatía diabética, alcohólica. Síndorme de Guillain-Barré Fallo vegetativo Síndromes paraneoplásicos | |
| Cardiovascular | |
| Hipovolemia | Insuficiencia suprarrenal |
| Deshidración | |
| Hemorragia | |
| Compromiso del tono vasomotor | Estenosis aórtica |
| Insuficiencia cardiaca | |
| Infarto de miocardio | |
| Taquicardia o bradicardia | |
| Diverso | Insuficiencia venosa periférica |
| Feocromocitoma | |
| Medicamento | |
| Vasodilatadores | Bloqueadores de los canales de calcio |
| Nitratos | |
| Sistema nervioso autónomo activo | Bloqueadores alfa |
| Antipsicóticos. | |
| Antidepresivos tetracíclicos | |
| Diverso | Alcohol |
| Barbitúricos | |
| Diuréticos de asa | |
| Fármaco levodopa |
Con la edad, el sistema nervioso autónomo pierde gradualmente su capacidad para compensar de manera óptima las fluctuaciones en la presión arterial causadas por la gravedad.
Diagnósticos
El cardiólogo y el terapeuta diagnostican y prescriben conjuntamente un tratamiento para la hipotensión y el colapso ortostáticos. Las pruebas de diagnóstico funcional se realizan inicialmente. Sobre su base, la dinámica de varios parámetros de la circulación sanguínea se determina cuando cambia la posición del cuerpo.
Las pruebas se realizan con carga ortostática activa y pasiva:
- En el primer caso, se supone una participación debilitada de los músculos esqueléticos en el proceso de adaptación ortostática. Esto se logra transfiriendo pasivamente el cuerpo del sujeto de una posición horizontal a una posición semi-vertical o vertical en una mesa giratoria especial. El paciente se acuesta en una mesa plana que se inclina para levantar la parte superior del cuerpo, simulando un movimiento de estar acostado a pararse. La presión arterial se mide con frecuencia, con cada rotación de la mesa.
- En el segundo caso, el paciente se mueve independientemente de una posición acostada a una posición de pie. Este caso de carga se utiliza en la prueba de Martine. El manguito de compresión, que no se quita hasta el final del estudio, mide la presión después de cada una de las 20 sentadillas.
- Se realizan pruebas ortostáticas con agentes farmacológicos para estudiar la función del sistema cardiovascular. La OP para controlar el tratamiento con medicamentos se usa con mayor frecuencia en pacientes con hipertensión arterial en los primeros días después de recetar medicamentos.
Las pruebas clinoortostáticas se pueden realizar en una red de diferentes clínicas. Costo desde 2 mil. frotar. Las afecciones médicas subyacentes, como anemia o falta de líquido, se pueden diagnosticar con análisis de sangre y orina.
Si la causa no es obvia, se realizan pruebas adicionales:
- ECG;
- medición de electrolitos séricos (280-300 rublos);
- tomando sangre para la creatinina (200-300 rublos),
- análisis de hormona estimulante de la tiroides (400 rublos)
- determinación de glucosa en sangre (280 rublos).
Sin embargo, estas y otras pruebas a menudo proporcionan poca información más allá de la presencia de síntomas específicos. Se realizan otras pruebas según los resultados de la exploración, especialmente si los síntomas indican un problema cardíaco o del sistema nervioso.
Si se sospecha que el medicamento causa mareos, se le puede pedir al paciente que deje de tomar el medicamento y vea si el mareo desaparece, lo que confirma la causa.
Métodos de tratamiento
La hipotensión ortostática requiere tratamiento, que depende de la gravedad de la enfermedad. El trastorno a menudo ocurre repentinamente, como ocurre con el infarto de miocardio, arritmias, miocardiopatía y estenosis aórtica.
Si es posible, se elimina la causa, incluido el reemplazo o la interrupción de cualquier medicamento. Sin embargo, muchas causas no se pueden curar y las personas afectadas deben tomar medidas para reducir sus síntomas. Estos incluyen cambios en el estilo de vida.
Tratamiento no farmacológico
Una vez que se hace un diagnóstico, el objetivo es aliviar los síntomas. En el caso de gases de escape suaves, las medidas físicas son suficientes.
Beber líquidos
Con la aprobación de su médico, debe consumir más líquido, sal o ajustar la dosis de su medicamento para reducir los efectos secundarios. La ingesta de líquidos debe aumentarse a 3 li por día y la ingesta de sal a 1200 mg / día.
Posición del cuerpo
Durante una noche de sueño, la parte superior del cuerpo debe elevarse 12 °, preferiblemente 45 ° desde la horizontal. Esto conduce a una disminución de la excreción de sodio por la noche y del volumen de orina. Después de levantarse por la mañana, debe enderezarse lenta y gradualmente.
En pacientes con insuficiencia autónoma aislada, un aumento del tiempo máximo de reposo de 3 a 10 minutos mejora significativamente su movilidad. Con una fuerte caída de la presión arterial, puede cruzar las piernas mientras está de pie y juntar las caderas. Alternativamente, puede poner un pie en un escalón o una silla e inclinarse, pero solo lo suficiente para sentirse seguro. Ejercicios como estos activan los músculos y estimulan el flujo sanguíneo de las piernas al corazón.
Usar medias de compresión o un vendaje.
El uso de medias de compresión o un vendaje de compresión abdominal estabiliza la circulación sanguínea y evita que la sangre se estanque en las piernas. Para lograr el máximo efecto, las medias deben usarse por la mañana mientras está acostado, antes de la primera subida.
Aumento de la ingesta de sodio.
El aumento de la ingesta de sodio y agua puede aumentar el volumen intravascular y reducir los síntomas. En pacientes sin insuficiencia cardíaca o presión arterial alta, el sodio se puede aumentar a 6-10 g por día consumiendo abundante sal o prescribiendo tabletas de cloruro de sodio.
Esta medida se asocia con un alto riesgo de insuficiencia cardíaca, especialmente en los ancianos y en pacientes con deterioro de la función miocárdica. El desarrollo de edema en las áreas contraídas del cuerpo sin insuficiencia cardíaca no es una contraindicación para la continuación de esta terapia.
Comida
El deterioro de los gases de escape durante los primeros 30 minutos después de comer se debe a un aumento insuficiente del gasto cardíaco, secreción norepinefrina y resistencia vascular como contramedida a los efectos vasodilatadores de intestino y páncreas péptidos. Dado que el contenido de carbohidratos es responsable de la caída de la presión arterial, la cantidad diaria de carbohidratos debe dividirse en varias porciones pequeñas a lo largo del día.
Las posibilidades de la fisioterapia se utilizan en la práctica solo en parte debido a una enfermedad o motivación negativa de la persona. En muchos casos, esto significa que se necesita una terapia farmacológica adicional.
Ejercicios
La hipotensión ortostática ocurre con un aumento brusco, especialmente en pacientes que están en reposo prolongado en cama. Deben intentar pasar algún tiempo sentados todos los días, si es posible, practicar deportes.
El ejercicio regular de intensidad moderada aumenta el tono vascular y reduce la congestión sanguínea en el sistema venoso. Las personas mayores deben evitar estar de pie durante mucho tiempo. Levantar la cabecera de la cama a la hora de acostarse puede aliviar los síntomas al estimular la retención de sodio y reducir la producción de orina durante la noche.
Farmacoterapia
Si las medidas descritas anteriormente no son suficientes, el médico prescribe un tratamiento farmacológico. El curso de la terapia, en primer lugar, debe controlarse cuidadosamente. Es posible la hipersensibilidad inicial a muchos fármacos y una combinación de medidas físicas y farmacológicas aumentar el volumen intravascular puede provocar sobrecarga de líquidos, edema y problemas cardíacos problemas.
Midodrin
La midodrina alivia los síntomas, contrae los vasos sanguíneos y aumenta la presión arterial. El medicamento no debe usarse con presión arterial alta, glaucoma no tratado, durante el embarazo, hiperactividad grave de la glándula tiroides, otras enfermedades graves del corazón y los vasos sanguíneos, trastornos micción.
Los efectos secundarios incluyen micción frecuente, piloerección, aumento de la presión arterial en acostado, con menos frecuencia sensación de frío en brazos y piernas, ansiedad, palpitaciones y problemas cardíacos arritmia. Se recomienda tomar el medicamento 4-5 horas antes de acostarse.
Dihidroergotamina, un alcaloide del cornezuelo de centeno
Los efectos secundarios incluyen ansiedad, náuseas, dolor de cabeza, rara vez angina de pecho y trastornos de la circulación periférica.
Clonidina
La clonidina también contrae los vasos sanguíneos y aumenta la presión arterial. Se espera que la sequedad de boca, confusión y crisis de alta presión sean efectos secundarios.
Fludrocortisona
Incluso las dosis bajas provocan retención de sodio en el organismo y la excreción de grandes cantidades de potasio. Esto conduce a un aumento de la presión arterial. Efectos secundarios: hipopotasemia, alcalosis metabólica, edema (acumulación de agua en las piernas), aumento de la presión arterial.
Eritropoyetina
La eritropoyetina, una hormona que estimula la producción de glóbulos rojos, se puede usar si la causa es la anemia. No todos los médicos recomiendan este medicamento para esta indicación, ya que causa dolores de cabeza, convulsiones, edema e hipertensión arterial.
Octreótido
El medicamento será beneficioso si los síntomas ocurren solo después de comer. El medicamento se administra mediante inyección. Los efectos secundarios más comunes son náuseas y calambres abdominales.
El uso de indometacina (25-50 mg) a menudo está limitado por efectos secundarios gastrointestinales. El tratamiento con indometacina es especialmente beneficioso para pacientes que por otras razones requieren un fármaco antiinflamatorio no esteroideo.
Yohimbina
La yohimbina (2.5 a 5 mg) también se usa comúnmente para el tratamiento. Bajar la presión arterial por la noche aumenta el riesgo de caerse mientras está de pie.
Posibles consecuencias y complicaciones
La hipotensión ortostática ocurre cuando la presión arterial desciende bruscamente y puede provocar complicaciones graves. Las caídas debido a los desmayos son una complicación común en las personas con OH, que provocan lesiones y hospitalizaciones. Hipotensión ortostática como efecto secundario de antipsicóticos, antidepresivos, diuréticos, medicamentos antihipertensivos, se está volviendo más común y contribuye a caídas y fracturas, especialmente en los ancianos de la gente.
Según varios estudios, la hipotensión ortostática se asocia con un aumento significativo del riesgo de muerte por enfermedad coronaria, insuficiencia cardíaca y accidente cerebrovascular.
Los científicos han descubierto que la hipotensión ortostática puede estar asociada con un mayor riesgo de desarrollar demencia a largo plazo, como el Alzheimer, en un 15%. La explicación más obvia de estos hallazgos es que la hipoperfusión cerebral transitoria frecuente durante la hipotensión ortostática puede provocar daño cerebral.

Debido al suministro insuficiente de sangre al músculo cardíaco, la presión arterial baja a veces puede causar dolor en el pecho o dificultad para respirar (angina).
La hipotensión ortostática difiere de la hipotensión normal en que la presión arterial disminuye solo con un aumento brusco desde una posición sentada o acostada, después de lo cual, en la mayoría de los casos, la condición vuelve rápidamente a la normalidad. Con hipotensión normal, la presión arterial baja se observa casi constantemente, independientemente de la posición del cuerpo.
La duración de los gases de escape durante más de unos minutos después de despertarse puede ser un signo de una enfermedad grave, por lo que las personas con este problema deben consultar a un médico de cabecera o un cardiólogo. Solo la identificación de las causas de la aparición de gases de escape y su eliminación puede conducir a una recuperación completa.
Vídeos de hipotensión ortostática
Malysheva sobre la hipotensión ortostática: