Contenido
- Concepto general de tuberculosis intestinal
- Razones de la aparición
- Infectados o no: rutas de transmisión
- Signos y síntomas
- Inicial
- Manifestaciones extraintestinales
- Con la progresión de la enfermedad.
- Anatomia patologica
- Cambios macroscópicos
- Histológico
- El cuadro clínico del curso de la enfermedad: formas.
- Métodos de diagnóstico
- Principios de tratamiento
- Medicamento
- Terapias adicionales
- Nutrición y dieta para la tuberculosis intestinal.
- Pronóstico de recuperación
- Posibles consecuencias y complicaciones.
- Acciones preventivas
La tuberculosis intestinal es una enfermedad infecciosa crónica causada por micobacterias. Esta patología es relativamente rara. Muy a menudo, se desarrolla de forma secundaria con la diseminación de micobacterias por todo el cuerpo. El tratamiento prematuro de la tuberculosis provoca hemorragia intestinal, dificultad para defecar, peritonitis, apendicitis aguda y otras complicaciones.
Concepto general de tuberculosis intestinal
La tuberculosis intestinal se refiere a las formas extrapulmonares de la enfermedad. Es primario (con infección por micobacterias transmitidas por los alimentos) y secundario (en el contexto de daño pulmonar).
Hay un aumento en el número de pacientes con esta forma de tuberculosis. Al mismo tiempo, un cuadro clínico escaso a menudo complica el diagnóstico y el tratamiento.
Razones de la aparición
La causa del daño intestinal es la penetración de micobacterias en el cuerpo.
Estos microorganismos tienen las siguientes características:
- son parásitos intracelulares;
- persiste en los tejidos durante mucho tiempo;
- capaz de formar formas en L;
- son altamente resistentes al ambiente externo;
- han desarrollado resistencia a muchas drogas;
- tienen forma de varilla;
- resistente a álcalis, ácidos y secado;
- multiplicar por fuera y por dentro de las células;
- no puede moverse de forma independiente;
- tener dimensiones de 1-10 micrones;
- son capaces de cambiar su morfología y genotipo;
- son altamente patógenos;
- producir toxinas (factor del cordón).
El riesgo de desarrollar la enfermedad es mayor en personas físicamente débiles, ancianos y niños.
Los factores que contribuyen son:
- la presencia de focos de infección crónica (pielonefritis, hepatitis, clamidia);
- patología oncológica;
- irradiación reciente;
- quimioterapia;
- inmunodeficiencia primaria;
- hipovitaminosis;
- mala nutrición (falta de proteínas animales, verduras, bayas y frutas);
- de fumar;
- alcoholismo;
- malas condiciones de vida (alta humedad, baja temperatura);
- frecuentes infecciones respiratorias agudas;
- tratamiento intempestivo o irracional de la tuberculosis pulmonar;
- contacto con fuentes de infección o convivencia con ellas;
- estilo de vida inactivo;
- tomando medicamentos que inhiben la inmunidad (corticosteroides, citostáticos);
- sueño insuficiente;
- estrés;
- patología endocrina;
- permanecer en lugares de privación de libertad.

Infectados o no: rutas de transmisión
Se distinguen los siguientes mecanismos de infección por tuberculosis:
- aerogénico (a través del aire, cuando el patógeno se propaga con micropartículas de esputo al estornudar y toser);
- contacto (a través de manos y objetos sucios);
- vertical (de una madre enferma a un niño);
- fecal-oral (por la boca).
La forma primaria de la enfermedad se desarrolla después del primer contacto con micobacterias. La infección se produce a través de los alimentos. Los factores de transmisión pueden ser manos sucias, leche de animales enfermos, comida, platos y cepillos de dientes contaminados de una persona enferma.
Una persona ingiere bacterias. Entran en la boca, el esófago, el estómago y los intestinos. El ácido clorhídrico no actúa sobre ellos, por lo que las bacterias penetran fácilmente en el tracto gastrointestinal inferior y luego en la membrana mucosa y las células.
La forma secundaria ocurre en el contexto del complejo de tuberculosis primaria, lesiones de los ganglios linfáticos intratorácicos e intoxicación tuberculosa con su tratamiento inoportuno. En este caso, las micobacterias ingresan al intestino por métodos hematógenos (a través de la sangre), linfáticos (a través de los vasos linfáticos) y deglutacionales (al tragar su propio esputo con microbios).
Información importante: ¿Qué es el complejo de tuberculosis primaria?
Signos y síntomas
Con la forma intestinal de tuberculosis, no hay síntomas específicos. A menudo se observa un curso latente de la enfermedad. Muy a menudo, ocurren dispepsia (indigestión), malestar, debilidad, disminución del rendimiento, sudoración nocturna y disminución del peso corporal. La enfermedad avanza con períodos de exacerbación y remisión.
Inicial
Las primeras quejas pueden aparecer entre 5 y 10 años después de la infección. Es característico un largo período de incubación.
Los primeros síntomas son:
- Dolor en el abdomen. Con la derrota del intestino delgado, se localiza en la región epigástrica, en caso de inflamación de la membrana mucosa del íleon, a la derecha (justo debajo del ombligo). Muy a menudo, el dolor es difuso y de baja intensidad. La causa de su aparición es una inflamación granulomatosa específica de la mucosa intestinal. Se forman protuberancias en él, lo que causa dolor cuando los alimentos se mueven.
- Náusea.
- Vómito.
- Alternancia de heces blandas y estreñimiento.

Manifestaciones extraintestinales
Si la lesión intestinal fue precedida por neumonía, entonces son posibles los siguientes síntomas:
- Dolor de pecho;
- tos con flema espesa;
- sibilancias
- malestar;
- aumento de la temperatura corporal;
- transpiración;
- debilidad;
- ganglios linfáticos inflamados;
- hemoptisis;
- dolor en el costado
En casos graves, son posibles los síntomas de insuficiencia respiratoria crónica (dificultad para respirar, cianosis).
Con la progresión de la enfermedad.
Con el desarrollo de la tuberculosis, el dolor aumenta. Se vuelve permanente y se siente con mayor frecuencia en la región ilíaca derecha. Son comunes la fiebre baja, la disminución del apetito y la pérdida de peso. Las razones de la intensificación de los síntomas son la formación y desintegración de focos caseosos. Representan el tejido muerto del intestino.
Anatomia patologica
Para reconocer la tuberculosis, se requiere un examen de la membrana mucosa. El examen endoscópico revela hiperemia (enrojecimiento), edema, signos de hipertrofia (engrosamiento y tuberosidad), defectos ulcerativos. La enfermedad está indicada por un síntoma de "nicho", contornos desiguales, engrosamiento de los pliegues y su suavidad. La luz intestinal se reduce. En la tuberculosis, las áreas sanas se alternan con las áreas enfermas.
Información importante: El cuadro clínico y los matices del desarrollo de la tuberculosis pulmonar infiltrativa.
Cambios macroscópicos
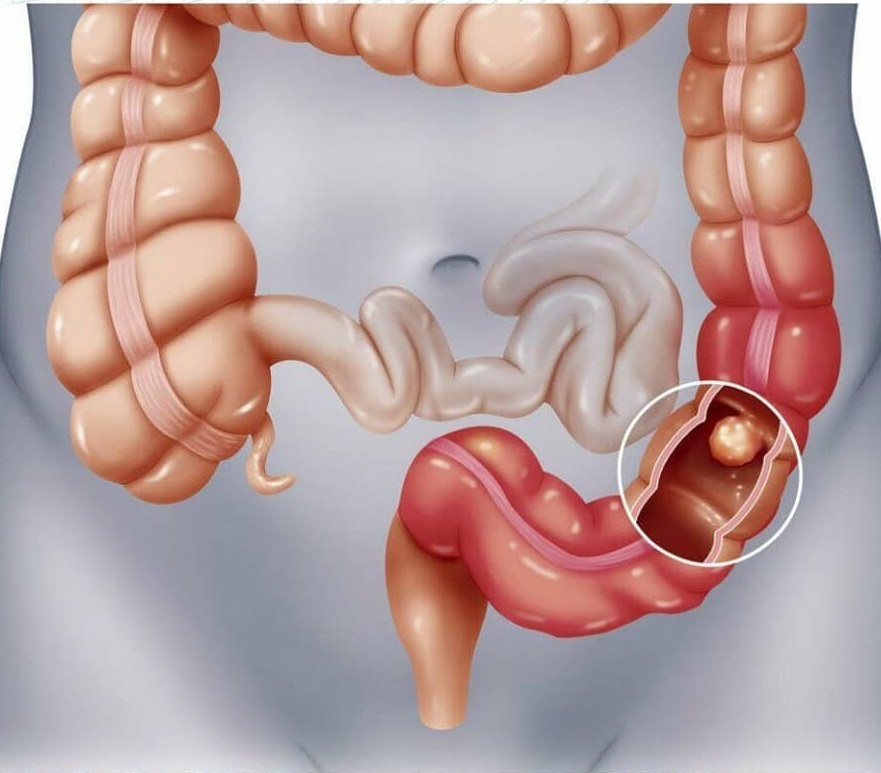
Al examinar un órgano, se puede determinar lo siguiente:
- edema;
- engrosamiento de la membrana mucosa;
- pseudopólipos;
- úlceras;
- rigidez de las paredes.
La derrota no es total, como en la colitis ulcerosa.
Histológico
Se requiere una biopsia de tejido para confirmar el diagnóstico. El material para el estudio son fragmentos de la mucosa y submucosa intestinal. El principal signo histológico es la presencia de un granuloma específico. Contiene linfocitos, células epitelioides, células multinucleadas y células de Pirogov-Langhansa. En casos severos, se encuentran zonas de necrosis caseosa.
El cuadro clínico del curso de la enfermedad: formas.
Existen las siguientes formas de tuberculosis:
- asintomático (la inflamación se detecta solo por métodos instrumentales y de laboratorio);
- oligosintomático (se observa dispepsia);
- clínicamente pronunciado.
Se distingue un tipo complicado de enfermedad con inflamación purulenta del peritoneo y los órganos abdominales.
Métodos de diagnóstico
Los más informativos son los siguientes métodos de diagnóstico:
- Entrevista al paciente. Es posible sospechar tuberculosis si existen indicios de contacto con pacientes, estancia en prisión o infecciones pulmonares previas en la anamnesis.
- Exploración física (escucha de los pulmones y el corazón, palpación del abdomen).
- Pruebas de tuberculina (Mantoux y Diaskintest). No siempre son positivos.
- Prueba de Quantiferon. El material es sangre.
- T-SPOT.TB. Permite contar linfocitos sensibilizados a micobacterias.
- Radiografía de pulmones y órganos abdominales. Se puede realizar con el uso de agentes de contraste.
- FEGDS (fibroesofagogastroduodenoscopia).
- Colonoscopia (examen del intestino grueso con un tubo con cámara).
- Biopsia endoscópica.
- Análisis histológicos y citológicos.
- Laparoscopia (examen de órganos a través de una pequeña abertura).
- Ultrasonido.
- Tomografía computarizada.
- Análisis clínicos de sangre y orina. A menudo se detectan linfocitosis, VSG acelerada y cambios en la proporción de proteínas.
- Prueba de sangre oculta en heces. Requerido para excluir patología oncológica.
El diagnóstico diferencial se realiza con úlcera duodenal, enfermedad de Crohn, cáncer colorrectal, enteritis, colitis ulcerosa, diverticulosis, pólipos, tumores y proctitis.
Principios de tratamiento
Los pacientes con tuberculosis intestinal están hospitalizados. El tratamiento es predominantemente conservador. Sus principales tareas son la destrucción de las micobacterias, aliviar el bienestar de los pacientes, eliminar los síntomas, prevenir complicaciones y restaurar la digestión normal.
El tratamiento es complejo e incluye:
- el uso de fármacos antituberculosos y sintomáticos;
- adherencia a una dieta estricta;
- descanso físico.
Los principios fundamentales de la terapia son la continuidad, la seguridad, la estadificación y la duración.
Medicamento
En la forma intestinal de la tuberculosis, se utilizan medicamentos de primera línea: estreptomicina (más eficaz para la infección primaria), pirazinamida, etambutol, isoniazida y rifampicina. Se recetan varios medicamentos a la vez. Una alternativa es el uso de fondos combinados. Estos incluyen Rifacomb, Phtizoetam y Repin B6 (eficaz para la tuberculosis recién diagnosticada).
En caso de ineficacia o incapacidad para usar medicamentos de primera línea, se prescriben medicamentos de segunda línea (moxifloxacina, kanamicina, ofloxacina, cicloserina). Además, se utilizan agentes sintomáticos (antiespasmódicos, procinéticos, eubióticos). El tratamiento farmacológico puede durar hasta un año o más.
Terapias adicionales
Los métodos auxiliares de tratamiento de la tuberculosis extrapulmonar incluyen reposo en un sanatorio, fisioterapia (ozonoterapia), aumento de la inmunidad y dieta. Con el desarrollo de complicaciones (sangrado, obstrucción intestinal, fístulas, peritonitis), puede ser necesaria una intervención quirúrgica.
Información importante: El cuadro clínico del curso de la tuberculosis pulmonar fibrocavernosa.
Nutrición y dieta para la tuberculosis intestinal.
Cuando el cuerpo está agotado, se muestra la tabla número 11.
Los pacientes necesitan:
- abandone los alimentos picantes, gruesos, grasos, ahumados y fritos;
- enriquezca la dieta con carne, frutas frescas, bayas y verduras;
- comer 4-6 veces al día;
- rechazar el café, las especias, los productos semiacabados, el agua carbonatada y las bebidas alcohólicas;
- comer platos al vapor o hervidos.

Pronóstico de recuperación
El pronóstico es relativamente desfavorable. Esto se debe al diagnóstico tardío de enfermedades y al desarrollo de complicaciones. El tratamiento oportuno mejora el pronóstico. La recuperación completa es posible.
Posibles consecuencias y complicaciones.
Las complicaciones más comunes de la tuberculosis intestinal incluyen:
- La derrota del apéndice del ciego (apendicitis). Caracterizado por dolor agudo (primero difuso y luego en la región ilíaca derecha), vómitos, fiebre, alteración de las heces.
- Formación de fístulas.
- Peritonitis (inflamación del peritoneo). Manifestado por obstrucción intestinal, náuseas, temperatura corporal alta, retención de heces y gases, vómitos, caída de presión, aumento palpitaciones, acrocianosis, dolor abdominal, posición forzada del cuerpo (del lado con las piernas presionadas), palidez de la piel y confusión conciencia.
- Sangrado intestinal. Se manifiesta por una mezcla de sangre en las heces. Posible melena (heces blandas y oscuras con sangre coagulada).
En algunos pacientes, se produce una perforación (perforación) de la pared del órgano.
Acciones preventivas
Una medida preventiva específica es la inmunización oportuna con la vacuna BCG o BCG-m en la infancia. Para prevenir la tuberculosis intestinal secundaria, se recomienda tratar oportuna y correctamente la enfermedad subyacente (formas primarias).
Las medidas preventivas no específicas incluyen:
- aumento de la inmunidad (rechazo a los cigarrillos y al alcohol, buena nutrición, deportes, endurecimiento);
- eliminación del estrés;
- tomando vitaminas;
- limitar el contacto con los pacientes;
- lavarse las manos antes de comer;
- agua hirviendo y tratamiento térmico completo de la carne.
Estas medidas reducen la probabilidad de desarrollar una infección y facilitan el curso de la enfermedad.