Sisu
- Primaarse tuberkuloosi kompleksi patogenees
- Mükobakterite varieeruvus
- Põhjustest lähemalt
- Infektsiooni teed
- Primaarse tuberkuloosi kompleksi komponendid
- Haiguse etapid
- Pneumooniline (kopsukahjustus)
- Infiltraadi resorptsioon
- Tihendamine
- Kaltsineerimine (soola ladestumine)
- Haiguse sümptomid
- Lastel ja noorukitel
- Täiskasvanu puhul
- Haiguse kulgu tüübid
- Primaarse tuberkuloosikompleksi identifitseerimine
- Laboratoorne diagnostika
- Röntgen
- Ravi meetodid
- Kirurgiline sekkumine
- Keemiaravi kasutamine
- Bronhide blokaad (klapi paigaldamine)
- Taastumisperiood
- Tüsistused ja tagajärjed
- Ennetamine riskirühma jaoks
- Esmased meetmed
- Teisene tegevus
- Kasulikud materjalid
Esmane tuberkuloosikompleks on nakkus- ja põletikuline haigus, mis areneb esimesel kokkupuutel mükobakteritega. Kõige sagedamini on lapsed ja nõrgenenud immuunsusega inimesed haiged. Nõuetekohase uimastiravi ja haiguse keerulise kulgu puudumisel arenevad tuberkuloosi sekundaarsed vormid.
Primaarse tuberkuloosi kompleksi patogenees
See patoloogia põhineb järgmistel protsessidel:
- Mükobakterite allaneelamine. Kõige sagedamini nakatumine toimub aerogeense (õhu kaudu) kaudu. Kontakt-leibkonna edastamine on võimalik. Mõnel juhul nakatumine toimub toiduga. Põletikulise reaktsiooni tekkimiseks peab kehasse sisenema suur hulk mükobaktereid.
- Esmase afekti teke. Kõige sagedamini kannatavad subpleuraalsed osad.
- Kaseosilised muutused kudedes. Nekroosi täheldatakse valge kalgendatud massi moodustumisel.
- Alveoolide ja bronhioolide lüüasaamine.
- Perifokaalne põletikuline reaktsioon.
- Piirkondlike lümfisõlmede ja veresoonte kahjustus.
- Ghosni esmase fookuse kujunemine. Granulomatoosse põletiku patoloogiline tsoon moodustub kuni 1-1,5 cm suuruseks. Tulevikus on kahjustus kapseldatud ja armistunud. Selles piirkonnas võivad mükobakterid jääda elujõuliseks ja soodsates tingimustes areneb korduv põletikuline reaktsioon.
- Kaltsineerimine (kaltsiumisoolade sadestumine).
Mükobakterite varieeruvus
Mükobakterite eripära on nende võime muuta nende morfoloogiat ja antigeenset struktuuri.
Selle tulemusena suureneb resistentsus ravimite (antibiootikumide) suhtes ja immuunsus on alla surutud (organism ei tunne mikroobe hästi ära).
Mükobakterid on võimelised moodustama L-vorme. Neil on oluline roll immuunsuse säilitamisel. Keha reaktsioonivõime vähenemisega aktiveeruvad need järsult ja põhjustavad põletikku.
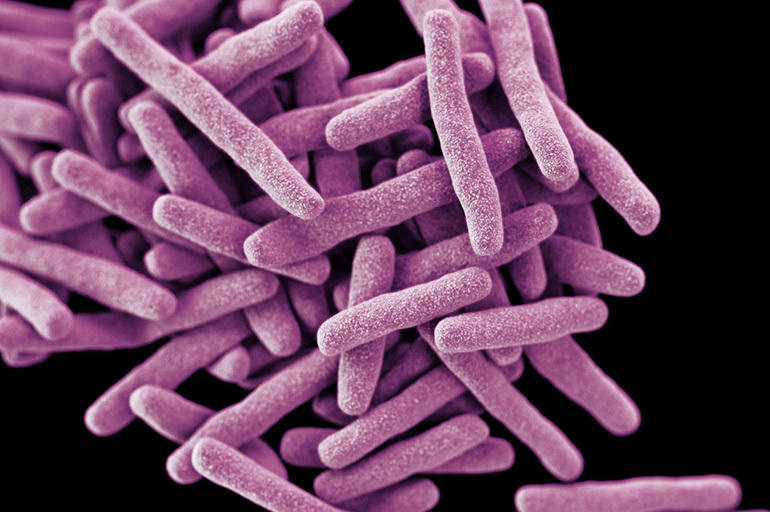
Põhjustest lähemalt
Tuberkuloosi arengu põhjuseks on mükobakteritega nakatumine. Need on rakusisesed mikroobid, mis on keskkonnategurite suhtes väga vastupidavad. Nad on võimelised püsima pikka aega objektidel ja rögas. See patoloogia areneb sageli inimestel, kes puutuvad kokku aktiivse tuberkuloosiga patsientidega, ja lastel esimesel kokkupuutel mükobakteritega.
Soodustavad tegurid on järgmised:
- Immuunsuse vähenemine (HIV -nakkuse, klamüüdia, neeru- ja maksakahjustuse, diabeedi, vitamiinipuuduse, kurnatuse, endokriinsüsteemi patoloogia) korral.
- Suitsetamine.
- Limaskestade kaitsefunktsiooni vähenemine.
- Elamine niisketes, halvasti ventileeritud ja jahedates piirkondades.
- Patsiendiga koos elamine.
- Teiste isikliku hügieeni toodete (hambaharjade, rätikute) kasutamine.
- Teatud ravimite võtmine (tsütostaatikumid, immunosupressandid, süsteemsed kortikosteroidid).

Infektsiooni teed
Eristatakse järgmisi mükobakterite tungimise teid:
- õhus (koos rögaosakestega köhimisel ja aevastamisel);
- õhk-tolm;
- kontakt ja majapidamine (majapidamistarvete kaudu);
- toit (harva).
95% juhtudest täheldatakse aerogeense infektsiooni mehhanismi. Haiguse kliiniline pilt sõltub sellest, kuidas mükobakterid kehasse sisenesid.
Primaarse tuberkuloosi kompleksi komponendid
Kompleksi peamised komponendid on:
- lümfadeniit (piirkondlike lümfisõlmede põletik ja suurenemine);
- lümfangiit (lümfikapillaaride ja tüvede kahjustus);
- spetsiifiline põletikuline reaktsioon.
Kõigi põletiku elementide olemasolu oluline tingimus on immuunsuse vähenemine.
Haiguse etapid
Haiguse arengus on järgmised etapid:
- Esialgne. Seda iseloomustab kopsukoe infiltratsioon.
- Rakkude lagunemine ja külvamine.
- Fookuse resorptsioon.
- Induratsioon (lubjastumine).
Kõik faasid asendavad üksteist järjest. Kõik lõpeb kliinilise taastumisega või komplikatsioonide tekkega (nakkuse levik kogu kehas koos sekundaarsete fookuste moodustumisega).
Pneumooniline (kopsukahjustus)
Haiguse varases staadiumis areneb kopsupõletik. Kopsukoe muutub põletikuliseks. Protsess hõlmab ühte või enamat segmenti. Koos esmase fookusega on ka perifokaalse põletiku tsoon. See ilmneb toksilise kopsuturse taustal.
Infiltraadi resorptsioon
See etapp algab mitte varem kui 2-3 kuud pärast nakatumist. Infiltraat (kudede tihendamise tsoon) imendub järk -järgult.
Tihendamine
8-10 kuu pärast tekib kahjustatud piirkonna kokkusurumine (tihendamine). Pneumoskleroos (fibroos) areneb. Ilma ravita kestab see etapp kuni kuus kuud.
Kaltsineerimine (soola ladestumine)
Aasta või rohkemgi hiljem moodustub Ghosni fookus. Kaltsiumisoolad ladestuvad kudedesse. Selline piirkond on röntgenpildil selgelt nähtav.
Kaltsifikatsioonid määratakse nii kopsukoes kui ka lümfisõlmedes.
Haiguse sümptomid
Enamikul juhtudel on haigus kopsu. Harvemini kannatavad sooled (nakatumise ajal toidu kaudu) ja suuõõne limaskestad. Esmast kompleksi iseloomustab äge või alaäge kulg. Sageli on haigus varjatud. Kliinilise pildi kohaselt sarnaneb patoloogia gripi või kopsupõletikuga.
Oluline teave: Miliaarse kopsutuberkuloosi arengu ja kulgu tunnused
Lastel ja noorukitel
Alla 3 -aastastel lastel on haigus kõige raskem. Täheldatakse järgmisi sümptomeid:
- palavik kuni 39-40 ° C ja üle selle;
- hingeldus;
- valu rinnus;
- paroksüsmaalne köha;
- isutus;
- külmavärinad.
Haiguse subakuutse käigus on temperatuur kõige sagedamini subfebriil. Häirib köha (kuiv või produktiivne), tugev väsimus, nõrkus ja higistamine, peamiselt öösel. Laste haiguse objektiivsed tunnused on järgmised:
- paistes lümfisõlmed;
- südamepekslemine;
- vererõhu langus;
- naha kahvatus;
- kehakaalu langus (pikaajalise kuuriga).
Mõnikord suureneb maks.
Sageli on see patoloogia varjatud pleuriidina. Sellisel juhul täheldatakse köha ajal intensiivistuvat valu rinnus, pindmist hingamist, madalat palavikku, külmavärinaid ja nõrkust. Kui patoloogiline fookus on lokaliseeritud kopsude basaalsegmentides, ilmneb mõnikord kõhu sündroom. See hõlmab kõhuvalu ja muid düspepsia ilminguid (seedehäired). Noorukieas võivad kaebused puududa.
Täiskasvanu puhul
Täiskasvanutel on kompleks sageli asümptomaatiline. Ägeda vormi korral esineb köha (sageli viskoosse, raskesti eraldatava röga), palavik ja muud joobeseisundi tunnused. Nõrgenenud inimestel kulgeb haigus kopsupõletikuna.
Haiguse kulgu tüübid
Esmane kompleks on alaäge, äge, asümptomaatiline. Viimasel juhul on haiguse oluliseks tunnuseks Mantoux testi ehk Diaskintesti positiivsed tulemused.
Primaarse tuberkuloosikompleksi identifitseerimine
Füsioloogia määrab kindlaks järgmised haiguse diagnoosimise meetodid:
- Rindkere röntgen.
- Laboratoorsed testid (kliinilised vere- ja uriinianalüüsid, biokeemiline analüüs, röga uurimine happekindlate mükobakterite suhtes).
- Füüsiline läbivaatus. Tehakse lümfisõlmede palpatsioon, auskultatsioon ja kopsude löökpillid. Tavalise patoloogilise protsessi korral on võimalik löökhelide tuhm ja väike vilin. Sageli määratakse jäik ja vesikulaarne hingamine.
- Sõeluuringud (Mantouxi test ja Diaskintest).
- Intervjuu. Aitab uurida epidemioloogilist ajalugu ja nakkuse riskitegureid. Patsientide haiguslugu analüüsitakse põhjalikult.
Kahtlastel juhtudel tehakse diagnoosi selgitamiseks magnetresonantstomograafia või kompuutertomograafia.
Laboratoorne diagnostika
Haiguse ägeda progresseerumise ajal on kliinilised vere- ja uriinianalüüsid informatiivsed. Sageli täheldatakse leukotsütoosi, valemi nihkumist vasakule ja ESR -i kiirenemist. Üldine uriinianalüüs näitab mõnikord valgu olemasolu. Kui kliinikut pole, jäävad analüüsid muutumatuks. Lisaks võib osutuda vajalikuks kvantiferooni test.
Mükobakterite uuring viiakse läbi kolm korda. Tulemus on positiivne ainult 5% juhtudest. Materjal uurimiseks on patsiendi röga. Väikelastel tehakse maoloputus.
Kõige informatiivsemad on immunoloogiliste analüüside tulemused. Iseloomustab reaktsioonide pööre, kui pärast eelnevaid negatiivseid tulemusi ilmub positiivne. Tehakse intradermaalne süst. Nõel sisestatakse lõikega ülespoole, peaaegu nahaga paralleelselt, küünarvarre esipinna keskmise kolmandiku piirkonda. Ilmuma peaks valge pitser.
Tulemust hinnatakse infiltraadi suuruse, punetuse ja vesikulaarsete-nekrootiliste muutuste järgi. Tuberkuloosi korral täheldatakse positiivseid (mis tahes suurusega papulude olemasolu) ja hüperergilisi reaktsioone. Viimasel juhul on infiltratsioon üle 15 mm või on ka muid haiguse tunnuseid (koe nekroos).
Mõnikord onkoloogilise patoloogia välistamiseks uuritakse biopsia käigus saadud makroproovi (kopsukoe fragment).
Seda hinnatakse mikroskoobi all ja kirjeldatakse.
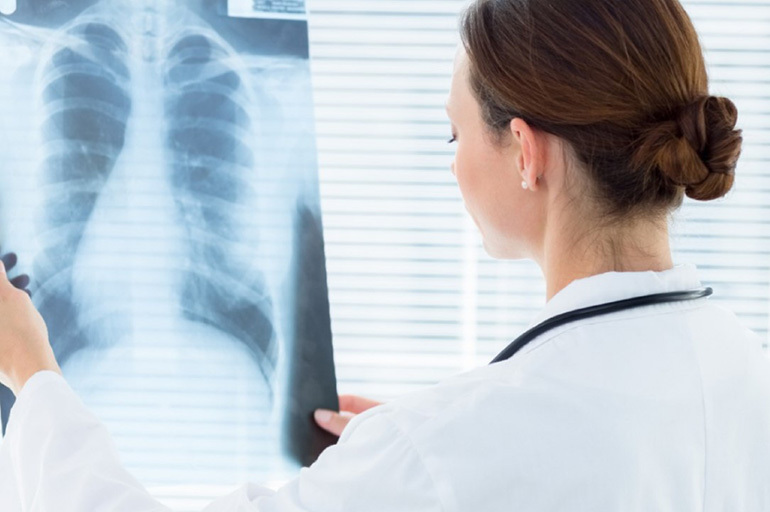
Röntgen
Tuberkuloosi röntgenikiirgusnähud on järgmised:
- Esmase afekti olemasolu. Määratletud varjuna kuni 1 cm.
- Kopsukoe läbipaistvuse kohalik vähenemine.
- Paistes lümfisõlmed. Külgprojektsioonis paremini määratletud.
- Põletikuline rada esmastest fookustest sõlmedeni.
- Gona süda. Hele ala on ümardatud selgete kontuuridega. Haiguspuhang koosneb soolaladestustest.
Uuring viiakse läbi kahes projektsioonis: otsene ja külgne.
Ravi meetodid
Patsiendid hospitaliseeritakse spetsiaalsetes haiglates. Pärast taastumist peaks selliseid inimesi 2 aastat jälgima arst. Lapsed, kellel on paindumisreaktsioonid ja kellel pole haiguse sümptomeid, ei hospitaliseerita. Tuberkuloosi peamised ravimeetodid on:
- ravimteraapia (keemiaravi, immunomodulaatorite, võõrutusvahendite kasutamine);
- toitumine;
- kirurgiline sekkumine;
- puhata sanatooriumis;
- füsioteraapia.
Oluline teave: Kliiniline pilt soolestiku tuberkuloosi käigust täiskasvanul
Ravi peamised põhimõtted on ohutus, õigeaegsus, integreeritud lähenemine, järjepidevus, kestus, pidev kontroll ja järjepidevus.

Ravi oluline aspekt on õige toitumine. Patsientidele on näidatud ravitabel nr 11. Toitumine täidab järgmisi ülesandeid:
- keha tugevdamine;
- suurenenud vastupanu nakkustele;
- ainevahetusprotsesside parandamine;
- normaalse energia tasakaalu taastamine;
- patsientide taastumise kiirendamine.
Peate sööma 4-6 korda päevas väikeste portsjonitena. Toit peaks olema suunatud valkudele ja süsivesikutele. Kasulikud on järgmised toidud ja toidud:
- toored ja keedetud köögiviljad;
- puuviljad;
- marjad;
- rohelised;
- teraviljad;
- supid;
- munad;
- juust;
- kodujuust ja muud piimatooted;
- maiustused;
- madala rasvasisaldusega kala ja liha sordid;
- mereannid;
- pähklid.

Jookidest on parem kasutada mahlu, kibuvitsapuljongit, looduslikku puuviljajooki, taimeteed (rohelist) ja gaseerimata vett.
Kirurgiline sekkumine
Tuberkuloosi operatsioon on harva vajalik. Kaugelearenenud juhtudel, pärast ravimiravi jääknähte ja haiguse üleminekut sekundaarsele vormile, on võimalikud järgmised sekkumised:
- resektsioon (kopsu osa eemaldamine);
- kavernotoomia (õõnsuse eemaldamine laguneva koega);
- pleurektoomia (pleura osa eemaldamine);
- torakoplastika.
Pärast operatsiooni, valu leevendamine, tuberkuloosivastased ravimid, regulaarsed sidemed, voodirežiimi järgimine, füüsiline ja vaimne puhkus, kontrollröntgen Uuring.
Keemiaravi kasutamine
Tuberkuloos on ravitav haigus. Ravimiteraapia eesmärk on hävitada mükobakterid kehas. Ravimid peavad olema laia toimespektriga ja tõhusad nakkusetekitaja vastu. Ravimite valimisel võetakse arvesse allergilist ajalugu ja patsientide vanust.
Tuberkuloosi ravis kasutatakse 1. liini keemiaravi ravimeid. Korraga võib välja kirjutada 4-5 ravimit. Need sisaldavad:
- Isoniasiid. Üks tõhusamaid abinõusid. Seda kasutatakse tablettide ja süstelahuse kujul. Sellel on bakteritsiidne toime (tapab mikroobe). Seda kasutatakse igat tüüpi tuberkuloosi ravis. Vastunäidustatud talumatuse, ravimitest põhjustatud hepatiidi, raske maksapuudulikkuse ja alla 3-aastaste laste korral (tabletid). See on ette nähtud ettevaatusega alkoholisõltuvuse, krampide, HIV -nakkuse, diabeedi, hüpotüreoidismi ja vaimsete häirete korral.
- Rifampitsiin (Rimpin, Rifampitsiin-Ferein). Vabanemisvormid - suukaudseks manustamiseks mõeldud kapslid ja lüofilisaat (süstelahuse pulber). Toimib bakteritsiidselt, häirides mikroobirakkude RNA sünteesi. Patogeen muutub kiiresti rifampitsiini suhtes resistentseks, seetõttu kasutatakse seda koos teiste ravimitega. Ravimit ei ole ette nähtud kollatõve, neerufunktsiooni häirete, hepatiidi ja talumatuse korral.
- Pürasiinamiid. Sünteetiline aine, mis tungib hästi kudedesse ja tapab mükobaktereid. Väljalaskevorm - tabletid suukaudseks manustamiseks. Vastunäidustuste hulka kuuluvad ülitundlikkus ja maksapuudulikkus. Kõrvaltoimed on võimalikud seedehäirete, lööbe ja sügeluse kujul.
- Etambutool (Etumbusin). Kasutatakse pillide kujul. Mõjub tüüpilistele ja ebatüüpilistele tuberkuloosi patogeenidele. Võimalik tungida rakkudesse. See on ette nähtud kopsu- ja ekstrapulmonaalse tuberkuloosi korral. Vastunäidustuste hulka kuuluvad katarakt, diabeediga retinopaatia, neuriit, podagra, silmahaigused, raske neerufunktsiooni häire, vanus kuni 13 aastat, rasedus ja imetamine. Annuse määrab arst, võttes arvesse patsiendi kehakaalu.
- Streptomütsiin (pulber). Antibiootikum aminoglükosiidide rühmast. See on ette nähtud kopsude ja teiste elundite tuberkuloosiks. Pulbrist valmistatakse lahus, mis süstitakse intramuskulaarselt või hingetoru kaudu. Ravimil on nefrotoksiline toime. Vastunäidustatud rasedatele ja imetavatele naistele.
Harvemini kasutatakse teise rea ravimeid (etioonamiid, tsükloseriin, kanamütsiin, ofloksatsiin, kapreomütsiin, levofloksatsiin, terisidoon). Sageli on ette nähtud kombineeritud ravimid. Need sisaldavad korraga mitmeid antibiootikume, mis ei nõua suure hulga tablettide kasutamist. Nende ravimite hulka kuuluvad:
- Repin B6 ja selle analoogid (Laslonvita, Izokomb, Protub-4 Plus). Sisaldab vitamiini B6 (püridoksiin), isoniasiidi, etambutooli, pürasiinamiidi ja rifampitsiini. Saadaval pillide kujul. Vastunäidustatud seedetrakti haiguste ägenemise, kesknärvisüsteemi patoloogia, optilise neuriidi, retinopaatia, rasedate, imetavate naiste ja alla 13 -aastaste laste puhul.
- Füsoetaam. Toimeained on isoniasiid ja etambutool. Nimetatud alates 12. eluaastast. Vastunäidustatud silmahaiguste, arteriaalse hüpertensiooni, mükseedi, maksafunktsiooni häirete, epilepsia, podagra, psoriaasi, haavandite, koronaarpuudulikkuse, raseduse ja imetamise korral.
- Combitub. See sisaldab rifampitsiini, etambutooli, isoniasiidi ja pürasiinamiidi. See ei ole ette nähtud neeru- ja maksapatoloogia, tromboflebiidi, epilepsia, krampide, ateroskleroosi, nägemiskahjustuse ja talumatuse korral. Sobib üle 13 -aastastele patsientidele.
- Rifacomb (Tubavit). Toimeained on rifampitsiin ja isoniasiid. Abikomponent on püridoksiin. Seda manustatakse suu kaudu. Vastunäidustused on neerufunktsiooni kahjustus, ikterus, imikueas, rasedus ja imetamine.
- Lomecombe. Sisaldab levofloksatsiini, etambutooli, isoniasiidi, pürasiinamiidi ja püridoksiini. Seda võetakse suu kaudu, olenemata toidust. Sobib ainult täiskasvanutele.
- Phthisopyram. Toimeained on isoniasiid ja pürasiinamiid. Tõhus kõigi tuberkuloosi vormide korral. Seda ei määrata astma, mükseedi, psoriaasi, podagra, kõrge vererõhu, hüperurikeemia, haavandite, südamepuudulikkuse, tsirroosi, hepatiidi ja epilepsia korral.
Narkootikumide ravi keskmine kestus on 3 kuud.
Bronhide blokaad (klapi paigaldamine)
Kui kopsudes moodustub kudede lagunemise õõnsus, võib osutuda vajalikuks bronhide blokeerimine. See on invasiivne protseduur, mis hõlmab spetsiaalse ventiili paigaldamist. See tekitab kahjustatud piirkonnas hüpoventilatsiooni, mis aitab sulgeda kõdunemisõõne. Samal ajal säilib drenaažifunktsioon (röga vabaneb vabalt).
Oluline teave: Kliiniline pilt tuberkuloosse pleuriidi arengust inimestel
Selline sekkumine on näidustatud primaarse tuberkuloosi üleminekul raskematele vormidele koos kudede hävitamisega.
Taastumisperiood
Kopsufunktsiooni taastumise perioodil on soovitatav:
- füsioteraapia;
- puhata sanatooriumis või ambulatooriumis;
- vitamiinikomplekside võtmine (Vitrum, Supradina);
- hea toitumine, rikastatud köögiviljade ja puuviljadega;
- suitsetamisest loobuda;
- stressirohke olukordade ja hüpotermia kõrvaldamine;
- ajutine keeldumine kavandatud operatsioonidest (välja arvatud elutähtsad);
- keeldumine vaktsiinide manustamisest.

Neile, kellel on olnud tuberkuloos, kehtestatakse ambulatoorne vaatlus.
Tüsistused ja tagajärjed
Kui ravi anti õigeaegselt või mittetäielikult, on võimalikud järgmised komplikatsioonid:
- Raske kopsufibroos. Funktsionaalne (õhuline) kude asendatakse jämeda sidekoega, mille tagajärjeks on hingamispuudulikkus.
- Tuberkuloosi sekundaarsete vormide areng (fokaalne, levinud, miliaarne, koobas, infiltratiivne, tsirroos, fibro-kavernoos).
- Raske kudede lagunemine (tsirroos).
- Verejooks.
- Hemoptüüs.
- Fistulite moodustumine.
- Mükobakterite levik (levik) kogu kehas, kahjustades teisi organeid ja süsteeme (sooled, silmad, nahk, luud, liigesed, põis, pleura).
- Meningiit. Seda iseloomustab ajukelme põletik. Avaldub tugev peavalu, iiveldus, ärrituvus, kõrge palavik, suurenenud tundlikkus valguse ja heli suhtes, meningeaalsed sümptomid, segasus ja letargia.
Ennetamine riskirühma jaoks
Tuberkuloosi ennetamine on spetsiifiline ja mittespetsiifiline. See algab juba varases eas, et vähendada mükobakterite nakatumise ohtu ja hõlbustada haiguse progresseerumist.
Esmased meetmed
Peamised ennetusmeetmed hõlmavad järgmist:
- Vaktsineerimine. Kasutatakse ravimit BCG või BCG-m (säästlik tundlikele inimestele). Need sisaldavad elusaid, nõrgestatud nakkusetekitajaid. Vabastamisvorm on lüofilisaat, et saada lahus intradermaalseks manustamiseks. Tuberkuloosi vastane vaktsineerimine on kantud rahvakalendri vaktsineerimisnimekirja. Süstid tehakse esimesel elunädalal ja 6-7 aasta jooksul. Vaktsineerimise vastunäidustuste hulka kuuluvad enneaegsus, ägedad põletikulised ja nakkushaigused, vähk ja esmane immuunpuudulikkus.
- Regulaarne tuberkuliini diagnostika. Kasutatakse Mantoux testi ja Diaskintesti. Viidi läbi lasteaedades ja koolides.
- Fluorograafia. Peaks korraldama igal aastal.
- Keha vastupanuvõime suurendamine (hea toitumine, vitamiinide võtmine, sportimine, halbadest harjumustest loobumine).
- Nakkuse allikaga kokkupuutumise välistamine (haige inimene).
- Haigete õigeaegne tuvastamine.
Teisene tegevus
Sekundaarne ennetamine tähendab:
- põhihaiguse õigeaegne ravi, et vältida tüsistusi;
- varajane juurdepääs ftiiatriarstile või terapeudile;
- dünaamiline vaatlus;
- ravimite hoolikas kasutamine;
- järjepidev paranemine;
- perioodilised kontrollid.
See on mittetäielik tegevuste loend. Kontaktide ja haigega koos elavate inimeste nakatumisohu vähendamiseks on vaja:
- isoleerida nakkusallikas;
- desinfitseerida ruume ja majapidamistarbeid;
- eraldage iga pereliikme jaoks nõud.
Need meetmed on vajalikud raskemate tuberkuloosivormide väljatöötamisel, kui inimene eraldab röga röga keskkonda mükobaktereid.
Kasulikud materjalid
Tuberkuloos on ravitav. Õigeaegse ravi korral on prognoos suhteliselt soodne. Selle ohtliku haiguse vältimiseks on soovitatav tutvuda laste vaktsineerimise, vaktsineerimise eeliste ja igasuguste riskidega seotud materjalidega. Samuti on kasulik olla teadlik mittespetsiifilistest nakkuste ennetamise meetmetest.