Contenu
- Pourquoi la paraproctite survient-elle?
- Classification, symptômes et signes des différentes formes de paraproctite
- Par base étiologique
- Banal
- Spécifique
- Post-traumatique
- Par localisation
- Sous-cutané
- Sous-muqueuse
- Ischiorectal
- Pelviorectal
- Rétrorectale
- Par l'activité du processus inflammatoire
- Épicé
- Infiltrant
- Chronique
- Par l'emplacement de l'ouverture interne de la fistule
- De face
- Arrière
- Côté
- Par rapport au tractus fistuleux aux fibres du sphincter
- Intrasphincter (sous-cutané-sous-muqueux)
- Transsphinctérienne
- Extrasphincter
- Par la localisation du processus pathologique
- Surface
- Profond
- Diagnostic de la paraproctite
- Plaintes et anamnèse
- Examen rectal
- Anoscopie et sigmoïdoscopie
- Sondage fistule
- Fistulographie
- Échographie endorectale
- Examen bactériologique
- Traitement de la paraproctite
- Opération
- Drogues
- Remèdes populaires pour maintenir la condition
- Bains antiseptiques
- Douche vaginale avec décoction de camomille
- Régime
- Observation du dispensaire
- Complications de la paraproctite et pronostic de la maladie
- Vidéo sur la paraproctite
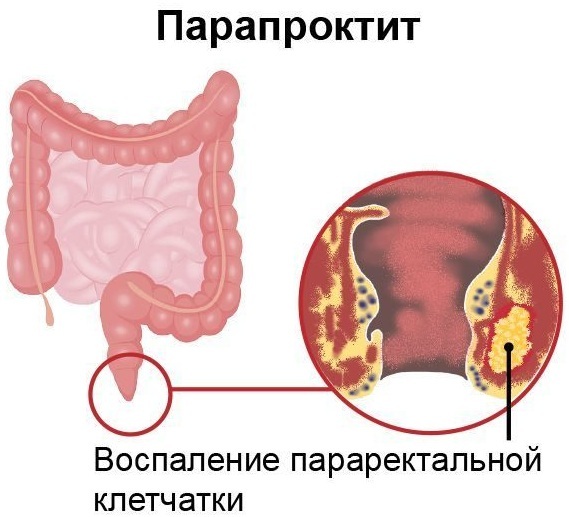
La paraproctite est lésion inflammatoire du tissu péri-rectal, qui est une complication de l'état douloureux des cryptes et des glandes anales. Cette maladie survient sous une forme chronique ou aiguë et son principal agent causal est l'infection streptococcique, Staphylococcus aureus et Escherichia coli.
La paraproctite est classée en fonction de la localisation du processus pathologique à l'intérieur du rectum. Le principal danger de cette maladie est le développement rapide d'un grand nombre de complications.
Pourquoi la paraproctite survient-elle?
Le mécanisme de développement de la paraproctite est associé à la pénétration de micro-organismes infectieux dans le tissu pararectal.
Le développement du processus inflammatoire dans cette partie du rectum se produit sous l'influence des raisons suivantes:
- fissure anale;
- rectite chronique;
- maladie hémorroïdaire;
- constipation fréquente;
- selles trop molles;
- cryptite;
- complications après une intervention chirurgicale sur le rectum;
- sphinctérite;
- traumatisme de la muqueuse rectale.

Le signe avant-coureur de l'apparition de la paraproctite est l'introduction de bactéries pathogènes dans le tissu de la glande anale, à partir desquelles les microbes migrent vers le tissu pararectal. Le soulagement rapide du foyer d'infection chronique vous permet de normaliser la fonction du rectum.
Classification, symptômes et signes des différentes formes de paraproctite
La classification de la paraproctite en fonction de la localisation du processus pathologique est effectuée par un proctologue après un examen complet du patient. Certains types de cette maladie sont également divisés selon la nature de son origine.
Par base étiologique
L'étiologie de la paraproctite doit être établie dès les premiers stades du diagnostic. La disponibilité d'informations sur la nature de l'origine de cette maladie contribue à la construction d'un système plus efficace de traitement ultérieur.
Banal
La paraproctite banale est une maladie du tissu adrectal, qui survient en raison de son infection par une microflore mixte. Il s'agit de Staphylococcus aureus, de streptocoques, de Proteus ou d'E. coli. Ce type de paraproctite est aussi appelé simple.
Le patient présente les symptômes suivants :
- gonflement de la muqueuse rectale;
- augmentation de la température corporelle globale;
- fièvre;
- douleur à l'intérieur de l'anus;
- la formation d'abcès et de canaux fistuleux ;
- gêne lors des selles.
Assez souvent, la paraproctite banale est la première étape du développement d'une forme plus compliquée de cette maladie avec la propagation d'une inflammation étendue.
Spécifique
La paraproctite spécifique se manifeste par des symptômes similaires, mais ses agents infectieux sont le bacille de la tuberculose, le spirochète pâle (provoque la syphilis), l'actinomycose.
Ce type de lésion inflammatoire du tissu pararectal est difficile à traiter avec des médicaments et s'accompagne également de rechutes fréquentes.
Post-traumatique
La paraproctite post-traumatique a des manifestations cliniques classiques, mais sa nature d'origine est associée aux conséquences du traumatisme. Dans ce cas, des dommages au tissu perrectal se produisent lors des selles, du sexe anal, des chutes de hauteur sur des objets tranchants et des blessures par balle.
Par localisation
Paraproctite (la classification en fonction de la localisation de la pathologie est réalisée en isolant le foyer du processus infectieux et inflammatoire), qui a altéré les fonctions du tissu rectal du rectum, peut se développer dans la couche sous-cutanée ou sous-muqueuse de la partie postérieure passage.
Sous-cutané
Le développement de la paraproctite sous-cutanée commence par des accès de douleur aiguë dans l'anus. Au moment de la défécation, l'inconfort augmente. Au fur et à mesure que l'inflammation progresse, la température corporelle générale du patient s'élève à 38-39 degrés. Dans des conditions de localisation d'un processus purulent dans la partie antérieure de l'anus, des problèmes de miction peuvent apparaître.
Sous-muqueuse
Ce type de paraproctite se caractérise par une inflammation aiguë ou chronique du tissu perrectal, localisée sous la couche de la membrane muqueuse. Lors de l'examen de l'anus, un état œdémateux des tissus est constaté, la palpation du foyer pathologique est douloureuse. Au fur et à mesure que la maladie progresse, des abcès peuvent se former, s'étendant sur de vastes zones de tissu péri-rectal.
Ischiorectal
La paraproctite ischiorectale survient également sous le nom de « rectale ischiatique ».
Cette maladie se caractérise par les symptômes suivants :
- fièvre;
- augmentation de la température corporelle;
- une attaque de douleur sourde dans les profondeurs du bassin;
- douleur pendant les selles;
- troubles de la miction.
La paraproctite ischiorectale s'accompagne toujours de la formation d'une grande quantité de pus, qui se propage rapidement à la surface du tissu pelvien. Le risque de développer des complications graves augmente.
Pelviorectal
La paraproctite palviorectale se caractérise par la présence d'un processus inflammatoire au cours duquel l'infection est localisée profondément dans le tissu pelvien directement au-dessus des muscles qui soulèvent la partie postérieure passage.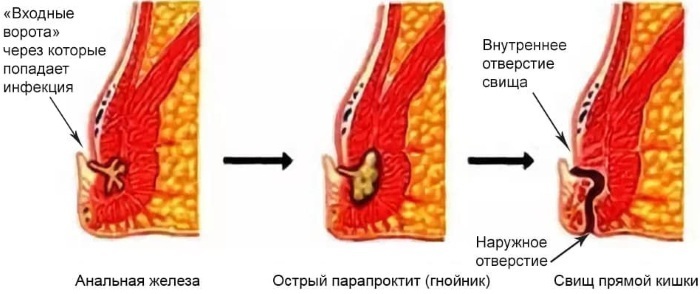
Ce type de pathologie présente des symptômes similaires et sa différence réside dans une localisation plus profonde de la douleur. À l'examen externe, la paraproctite pelviorectale n'est pas détectée. Seule la palpation de l'anus permet de déterminer la présence d'un joint douloureux avec son renflement dans la lumière des parois rectales.
Rétrorectale
La paraproctite rétrorectale est diagnostiquée chez 2,5% de tous les patients atteints de maladies proctologiques. Ce type de pathologie se caractérise par la présence de sensations douloureuses intenses à l'intérieur du rectum, qui se propagent à la zone du sacrum.
Lors des selles et de la pression à la surface du coccyx, la sensation d'inconfort ne fait qu'augmenter. La palpation de l'anus révèle une forte protrusion de la paroi rectale postérieure, qui peut être à l'origine d'un saignement modéré de la muqueuse.
Par l'activité du processus inflammatoire
Paraproctite (la classification en fonction de la localisation de cette maladie est effectuée avec la détermination simultanée de la gravité processus inflammatoire) est une pathologie de l'anus qui se développe en phase aiguë, chronique ou infiltrante forme.
Épicé
La paraproctite aiguë se développe toujours de manière dynamique avec la manifestation simultanée des symptômes suivants:
- douleur intense à l'anus;
- augmentation de la température corporelle;
- des frissons;
- douleur pendant les selles;
- gonflement de la muqueuse rectale;
- la formation d'un abcès.

En présence d'une pathologie dans la région de la paroi rectale antérieure, des signes de compression du canal urétral avec une miction altérée peuvent apparaître.
Infiltrant
La paraproctite infiltrante se caractérise par un processus inflammatoire progressif avec formation d'abcès, ainsi que par la libération du contenu sacré du rectum. Dans la plupart des cas, ce type de pathologie se développe au stade de la transition de la maladie d'une forme aiguë à une forme chronique.
Chronique
La paraproctite chronique est diagnostiquée chez 30 à 40 % de tous les patients qui demandent l'aide médicale d'un proctologue. Cette maladie survient après la phase aiguë des lésions inflammatoires du tissu pararectal.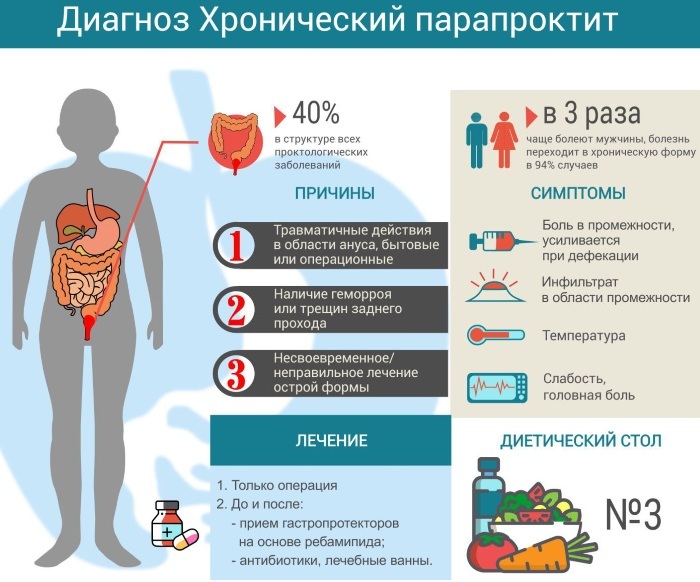 La paraproctite chronique est caractérisée par la présence non seulement de douleur à l'intérieur du rectum, mais et la formation de voies fistuleuses, d'où découlent les contenus purulents, résultant de abcès.
La paraproctite chronique est caractérisée par la présence non seulement de douleur à l'intérieur du rectum, mais et la formation de voies fistuleuses, d'où découlent les contenus purulents, résultant de abcès.
Par l'emplacement de l'ouverture interne de la fistule
La paraproctite (la classification selon la localisation de la pathologie comprend la détermination de l'emplacement de l'évolution fistuleuse) est une maladie dont un symptôme courant est la libération de pus et d'ichor.
De face
Ce type de paraproctite se distingue par la localisation du canal fistuleux dans la région de la paroi rectale antérieure. Chez les hommes, les symptômes standard de cette maladie s'accompagnent d'une compression de l'urètre et de problèmes de vidange de la vessie.
Arrière
En présence de paraproctite postérieure, le canal fistuleux s'étend à partir de la paroi rectale, se connectant à la sortie entre l'anus et le coccyx.
Côté
Dans des conditions de localisation latérale du tractus fistuleux, le contenu purulent et le liquide sacré sont sécrétés par l'ouverture du côté droit ou gauche de l'anus.
Par rapport au tractus fistuleux aux fibres du sphincter
Paraproctite (la classification selon la localisation du foyer de la pathologie est impossible sans diagnostiquer la localisation du canal fistuleux le long relation avec les fibres du sphincter) est une maladie proctologique, accompagnée d'attaques de douleurs sévères dans le dos rayon.
Intrasphincter (sous-cutané-sous-muqueux)
La fistule intrasphinctérienne est située au début de la crypte du rectum et son ouverture se produit sur les tissus musculaires du sphincter. 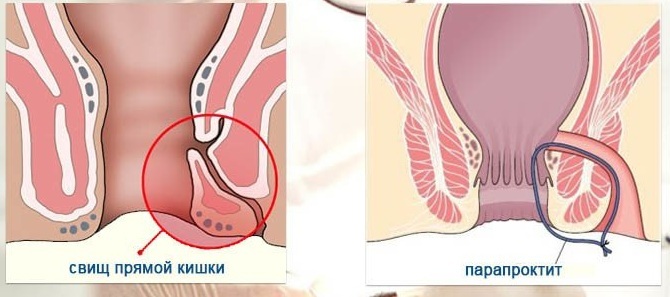 Cela signifie que l'ensemble du canal fistuleux est situé à une grande profondeur à l'écart de l'anus.
Cela signifie que l'ensemble du canal fistuleux est situé à une grande profondeur à l'écart de l'anus.
Transsphinctérienne
Une fistule transsphinctérienne n'endommage qu'un ou plusieurs groupes de fibres musculaires de l'anus.
Extrasphincter
Le tractus fistuleux extrasphinctérien est situé en contournant l'anus, s'ouvrant dans les tissus du périnée. La pathologie de ce type peut avoir des accumulations profondes de contenu purulent.
Par la localisation du processus pathologique
La paraproctite est classée en fonction de la profondeur de l'emplacement du processus pathologique.
Surface
La paraproctite superficielle affecte exclusivement les couches supérieures du tissu pararectal, provoquant une inflammation de la muqueuse rectale avec un risque minimal de complications. Cette maladie se prête facilement à un traitement anti-inflammatoire.
Profond
La paraproctite profonde est caractérisée par des lésions du tissu musculaire dans les profondeurs du bassin. La pathologie affecte de vastes zones du rectum, progresse constamment et les accumulations de pus conduisent à la formation constante de canaux fistuleux.
Diagnostic de la paraproctite
La détermination de toutes les formes et types de paraproctite est effectuée par un proctologue dans une salle de diagnostic stérile.
Plaintes et anamnèse
Au stade initial de l'examen, le proctologue entretient une conversation avec le patient. Le médecin s'intéresse à la symptomatologie actuelle que ressent le patient, établit la gravité et la durée du processus pathologique.
Examen rectal
L'examen rectal comprend l'examen de l'anus et de la cavité rectale, ainsi que la palpation de sa membrane muqueuse.  Ce type de diagnostic peut être effectué immédiatement après la fin de la procédure d'anamnèse.
Ce type de diagnostic peut être effectué immédiatement après la fin de la procédure d'anamnèse.
Anoscopie et sigmoïdoscopie
L'anoscopie est une méthode efficace pour diagnostiquer les pathologies rectales, qui est réalisée à l'aide d'un anoscope. Cette méthode d'examen permet de détecter des signes de paraproctite à une distance de 12 cm de l'anus.
La procédure de diagnostic est un examen de la cavité rectale à l'aide d'une expansion instrumentale de sa lumière. La sigmoïdoscopie vise également à déterminer l'état physiologique de la muqueuse rectale. Cette méthode d'examen est réalisée en introduisant un tube spécial dans l'anus, qui éclaire simultanément l'anus et le souffle pour créer de meilleures conditions de vision.
Sondage fistule
Le sondage de la fistule est une procédure informative qui vous permet de déterminer la direction du canal de drainage, ainsi que sa profondeur. Ce type de diagnostic est réalisé sous anesthésie locale. Dans le processus de zonage, des outils proctologiques sont utilisés.
Fistulographie
La fistulographie est un type d'examen aux rayons X. Un agent de contraste est injecté dans la cavité du canal fistuleux du patient avec une fluoroscopie supplémentaire des tissus situés dans la zone du canal fistuleux. Cette procédure est absolument indolore et sa mise en œuvre vous permet d'obtenir des informations complètes sur la structure interne de la fistule.
Échographie endorectale
Le diagnostic par ultrasons endorectal peut être classé comme l'une des méthodes les plus informatives pour déterminer la paraproctite. Le principe de sa mise en œuvre réside dans le fait qu'un dispositif endoscope spécial est introduit dans la cavité rectale du patient. 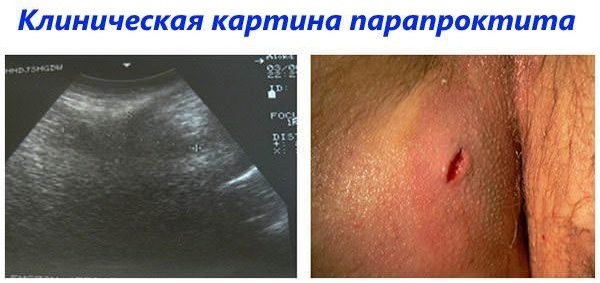 Le médecin effectuant le diagnostic examine en temps réel la muqueuse et le tissu pararectal de l'anus du patient. La procédure elle-même est indolore.
Le médecin effectuant le diagnostic examine en temps réel la muqueuse et le tissu pararectal de l'anus du patient. La procédure elle-même est indolore.
Examen bactériologique
Pour l'examen bactériologique, des frottis de muqueuse sont prélevés dans la zone d'inflammation aiguë ou chronique des tissus rectaux. En présence d'un écoulement d'infiltrat, des échantillons de pus sont prélevés. Le matériel biologique est examiné en isolant une souche spécifique d'infection bactérienne.
Traitement de la paraproctite
Le traitement de la paraproctite implique l'utilisation de méthodes de traitement conservatrices et chirurgicales. Pour minimiser le risque de développer une rechute de la maladie, il est recommandé d'utiliser un ensemble de mesures thérapeutiques.
Opération
La chirurgie est une méthode radicale, mais aussi la plus efficace pour traiter la paraproctite.
L'opération chirurgicale pour arrêter le foyer d'inflammation infectieuse du tissu pararectal est réalisée comme suit:
- Le patient reçoit une anesthésie générale.
- À l'aide d'instruments proctologiques, la lumière des parois rectales est élargie.
- Le médecin accède à la source du processus inflammatoire.
- L'excision des tissus altérés est réalisée avec un grattage simultané du fond de la plaie avec une cuillère Volkman.
- Les surfaces des plaies sont suturées.
- Les tissus présentant des cavités purulentes sont ouverts pour les nettoyer.
- Les canaux fistuleux sont désinfectés.
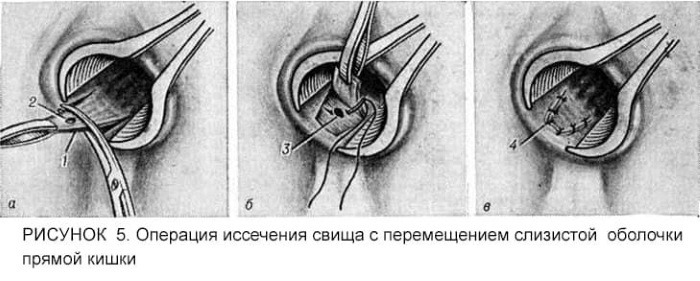
À la fin des interventions chirurgicales, le patient est transféré dans le service de thérapie générale, où il subit une rééducation supplémentaire, sous la supervision du personnel médical. La durée de l'intervention dépend de la gravité du cas clinique, de la présence ou non de complications.
Drogues
Dans le processus de traitement de la paraproctite, des agents anti-inflammatoires et antibactériens sont utilisés. Des cotons-tiges stériles sont utilisés pour détruire les microbes localisés à l'intérieur des voies fistuleuses. La surface de chaque turunda est traitée avec une couche abondante de pommade Levosin ou Levomekol, puis ils sont injectés dans le canal fistuleux ouvert. Les antibiotiques sont sélectionnés sur la base des résultats de l'analyse bactériologique.
Dans la plupart des cas, des médicaments des types suivants sont utilisés:
- Gentamicine - par voie intramusculaire, 3 mg pour 1 kg de poids corporel.
- Oxacilline - est active contre la microflore à Gram positif et sa posologie est de 0,25 g par voie intraveineuse.
- Boncefin est un antibactérien à large spectre dosé à 1 g de principe actif administré par voie intraveineuse toutes les 8 heures.
- L'érythromycine est une préparation en comprimés qui détruit les micro-organismes à Gram positif. Il est pris à 0,25 g 3 à 4 fois par jour.
- L'azithromycine est efficace contre les microbes cocciques et son schéma posologique est de 0,5 g 1 fois par jour 1 heure avant les repas.
Il est strictement interdit d'effectuer un auto-traitement de la paraproctite avec des antibiotiques. La sélection des médicaments de ce groupe ne doit être effectuée que par un proctologue sur la base des données sur la résistance des bactéries à un type particulier de médicament.
Remèdes populaires pour maintenir la condition
Il existe des recettes folkloriques pour le traitement de la paraproctite et la guérison des formations fistuleuses à l'intérieur du rectum, ainsi que des tissus qui l'entourent.
Bains antiseptiques
Pour appliquer cette méthode folklorique, les règles suivantes de l'instruction doivent être respectées:
- Dissoudre 3 cristaux de manganèse dans 1 litre d'eau tiède.
- Recueillez un demi-bassin d'eau à une température de +40 degrés.
- Versez 1 litre de solution de permanganate de potassium dans une bassine.
- Plongez vos fesses dans un antiseptique.
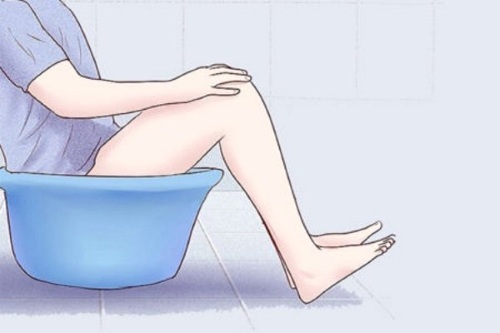
Dans une bassine avec une solution de permanganate de potassium, vous devez vous asseoir 2 à 3 fois par jour pendant 15 minutes. Pour maintenir une température confortable, il est recommandé d'ajouter périodiquement de l'eau plus chaude.
Douche vaginale avec décoction de camomille
La camomille a un effet antiseptique et anti-inflammatoire, accélère la régénération des tissus endommagés.
Pour utiliser cette méthode de traitement alternatif, vous devez adhérer à l'algorithme d'actions suivant:
- Versez 2 cuillères à soupe. l. camomille séchée dans un récipient en métal.
- Versez 1 litre d'eau sur la plante médicinale.
- Ébullition.
- Faire bouillir pendant 3 minutes.
- Éteignez le bouillon pour l'infusion et le refroidissement.
- Après 4 heures, réchauffer l'antiseptique à température ambiante.
- Recueillez le bouillon dans un lavement.
- Douches vaginales du rectum et des voies sinusales.
Cette procédure thérapeutique est réalisée le matin et le soir. La durée du traitement dépend de la dynamique de cicatrisation des tissus endommagés, de la réduction du processus inflammatoire.
Régime
Afin d'accélérer le processus de cicatrisation des canaux fistuleux et des surfaces de plaies causées par la paraproctite, il est recommandé de suivre les règles diététiques. Le tableau ci-dessous répertorie les produits autorisés et interdits à l'admission chez les patients présentant une inflammation de la fibre pararectale.
| Nourriture autorisée | Aliments et boissons interdits |
|
|
Une personne souffrant de paraproctite devrait manger 5 à 6 fois par jour en portions fractionnées. Trop manger, manger des aliments trop gras, épicés et rugueux entraînera des douleurs lors des selles et une exacerbation du processus inflammatoire.
Observation du dispensaire
Les patients qui ont subi une paraproctite aiguë ou chronique devraient 1 à 2 fois tous les 12 mois. subir un examen de routine par un proctologue pour la prévention rapide de la récurrence de la maladie et l'émergence de complications postopératoires.
Complications de la paraproctite et pronostic de la maladie
L'absence de traitement adéquat de la paraproctite ou le recours trop tardif à une aide proctologique entraîne le développement des complications suivantes :
- la formation d'un néoplasme tumoral qui se produit dans le contexte d'une inflammation chronique;
- incontinence des matières fécales et des gaz;
- ouverture du saignement anal;
- remplacement de la muqueuse rectale par du tissu cicatriciel;
- rétrécissement des parois du canal anal;
- la formation d'un tonus musculaire insuffisant du sphincter;
- nécrose du tissu rectal infecté;
- empoisonnement bactérien du sang.
Le traitement de la paraproctite aux premiers stades de son développement offre un pronostic positif pour la restauration complète des fonctions rectales avec soulagement du processus inflammatoire.
La paraproctite est une maladie dangereuse caractérisée par une inflammation du tissu péri-rectal. Le développement de cette pathologie est provoqué par des micro-organismes bactériens sous forme de streptocoque, Staphylococcus aureus et Escherichia coli. La paraproctite est classée selon la nature de son origine, la localisation du processus inflammatoire et la forme de son évolution.
Cette maladie s'accompagne d'une douleur intense à l'intérieur de l'anus, de fièvre, de frissons, d'un écoulement du contenu purulent de l'anus et des canaux fistuleux. Le traitement de cette pathologie comprend la prise de médicaments antibactériens, la suture des surfaces de la plaie à l'aide d'une opération chirurgicale. La complication de la paraproctite est dangereuse pour la vie du patient, car elle peut entraîner une nécrose du tissu rectal et un empoisonnement bactérien du sang.
Vidéo sur la paraproctite
Paraproctite aiguë. Diagnostic et traitement :



