Innhold
- Oversikt over tuberkulom
- ICD-10 kode
- Fremveksten av en nekrotisk formasjon
- Smittsomhet av sykdommen
- Varianter av tuberkulom
- Hva er forskjellen fra tuberkulose
- Årsaker til tuberkulom
- Varianter av sykdomsforløpet
- Stabil flyt
- Progressivt tuberkulom
- Regressivt kurs
- Primære og sekundære symptomer på lungetuberkulom
- Diagnostiske metoder
- Tilbakevendende tuberkulom
- Alternativer for behandling av lungeskader
- Bruk av cellegift
- Kirurgi
- Tradisjonell medisin som støttende terapi
- Pasientprognose
- Gjenoppretting fra sykdom
- Forebyggende tiltak
Spredningen av mycobacterium tuberculosis i lungevevet fører til dannelse av infiltrater, foci av nekrose og forfall. En begrenset kapsel med kaseholdig innhold (tuberkulom) kan være en uavhengig form for sykdommen eller dens komplikasjon.
For en rettidig diagnose må pasienter fra risikogruppen forstå hvordan lungetuberkulom utvikler seg, hva det er, konsekvensene og prognosen for behandlingen.
Oversikt over tuberkulom
Tuberculoma, eller tuberculoma, er en volumetrisk formasjon, som består av en sone med osteaktig (caseous) nekrose og en tett to-lags kapsel. Oftest utvikler det seg som et resultat av infiltrativ, spredt eller fokal lungetuberkulose. Hos pasienter med opprinnelig diagnostisert sykdom finnes tuberkulomer i 4-6% av tilfellene.
Membranen som skiller det nekrotiske fokuset fra lungevevet består av granulomer og fibrinfibre. Kapselens struktur og tykkelse avhenger av patogenesen til sekundær tuberkulose.
ICD-10 kode
I følge International Classification of Diseases (ICD-10) tilhører lungetuberkulom gruppe A-15. Undergruppen til diagnosen velges avhengig av hvilken studie som bekreftet tilstedeværelsen av mykobakterier: histologisk, bakterioskopisk, etc.
I sjeldne tilfeller har caseous-nekrotiske foci en annen lokalisering. For eksempel har meningeal tuberkulom koden A17.1.
Fremveksten av en nekrotisk formasjon
Dannelsen av et begrenset fokus på nekrose er kroppens respons på den vitale aktiviteten til mykobakterier i vevet. Under påvirkning av antibiotika eller andre faktorer oppløses betennelse rundt tuberkulosefokuset gradvis, og i stedet vises et infiltrat som inneholder stivnekrotiske masser.
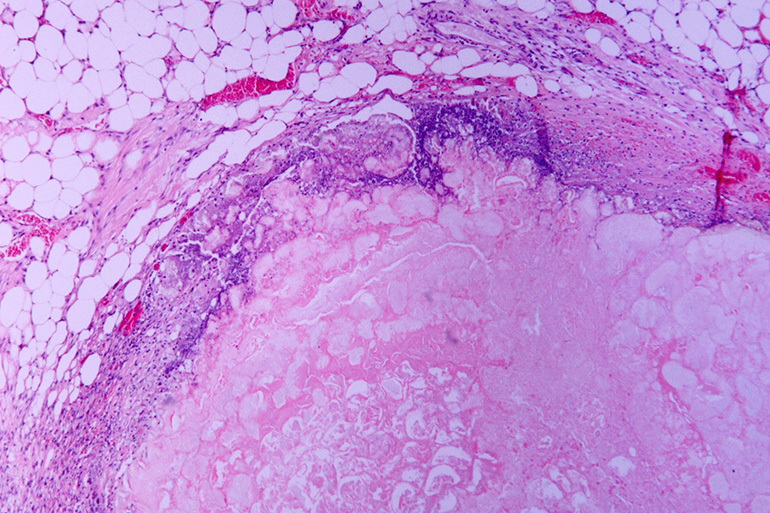
Rundt den sentrale sonen vises granulasjoner, bestående av ungt bindevev og immunceller (lymfocytter, makrofager, etc.). De danner det første laget av kapselen, som ytterligere vil skille caseoma fra friske lunger. På periferien er fokus dekket med kollagenfibre, som blir til tett fibrøst vev.
Kapselens diameter er 12 til 110 mm. Utviklingen av patologisk utdannelse tar 1-3 år.
Smittsomhet av sykdommen
Den tette bindevevsmembranen forhindrer spredning av mykobakterier gjennom lungene og utskillelse av dem sammen med sputum. Således er isolert tuberkulom ikke smittsom for andre.
Men hvis de kaseøse massene har smeltet det beskyttende skallet, sprer infeksjonen seg raskt gjennom den bronkogene ruten. Med oppløsningen av fokus, faller tuberkulose tilbake og området med lungeskader øker.
Drenert tuberkulom er også farlig for andre mennesker. Den kommuniserer med bronkiene og skiller ut nekrotiske masser inn i øvre luftveier.
Varianter av tuberkulom
Etter morfologi er tuberkulomer klassifisert i følgende typer:
- Infiltrativ pneumonisk. Det utvikler seg som et resultat av ufullstendig resorpsjon av infiltrater i en sekundær sykdom. I fokusets struktur veksler caseous soner med epitelioid granulomer. Veggene i bindevevskapselet har en minimumstykkelse.
- Ensom. Formasjonen kan være homogen (ensartet) eller lagdelt. Homogen tuberkulom har en utpreget sentral sone med en stivnet masse og en to-lags kapsel. Lagdelte foci oppstår med et bølgelignende sykdomsforløp. Kaseøse soner i dem er lokalisert konsentrisk og er atskilt med vegger av bindefibre.
- Konglomerat. Det er et kompleks av flere caseous foci, som er begrenset til en vanlig kapsel. Fokusstrukturen er homogen. På grunn av kombinasjonen av flere soner med nekrose, er kapselen uregelmessig i form.
Viktig informasjon: Det kliniske bildet av forløpet av fibrokavernøs lungetuberkulose
I henhold til formasjonens størrelse er de delt inn i små (opptil 20 mm), middels (fra 20 til 40 mm), store (fra 40 til 60 mm) og gigantiske (mer enn 60 mm).
Hva er forskjellen fra tuberkulose
Forskjell mellom typer tuberkulose
| Kriterium | Tuberkulom | Primær tuberkulosekompleks | Fokalsykdom | Infiltrativ tuberkulose |
| Utviklingens art | I de fleste tilfeller sekundær | Hoved | Sekundær | |
| Lokalisering av foci | I de perifere segmentene av lungene | I segment I og II | Hovedsakelig i de øvre segmentene | |
| Smittsomhet | Isolering av bakterier er bare mulig hvis membranen er skadet eller i kontakt med bronkiene. | Ikke smittsom | Smittsom i forfall | |
| Klinisk bilde | Kan være asymptomatisk | Fortsetter med feber og rus | Har et uskarpt bilde, uttalte symptomer er observert hos bare 30% av pasientene | Kursets egenskaper avhenger av typen infiltrater |
| Røntgentegn | Tilstedeværelse av homogen avrundet skyggelegging | Forstørrelse av brystlymfeknuter, betennelse i lymfekarene, områder med skade på lungevevet | Tilstedeværelsen av små (opptil 10 mm) foci med avrundede eller uskarpe konturer | Tilstedeværelsen av mørkning av den tilsvarende formen, med forfall - med opplysningssoner i midten |
| Endringer i blodtall | Med progressiv tuberkulom - leukocytose, økt ESR og andre tegn | Leukocytose, nøytrofili, lymfocytopeni, økt ESR | Økt ESR | Skift av leukocyttallet til venstre, med små infiltrater, er endringene ubetydelige |
| Tuberkulin testreaksjon | Negativt med isolert kapsel | Positiv | Kan være falsk negativ | Positiv i de fleste tilfeller, selv i fravær av forfall og bakteriell utskillelse |
Årsaker til tuberkulom
Oftest utvikler lungetuberkulomer seg etter sekundære former for sykdommen: fokal, infiltrativ, spredt, etc. I noen tilfeller er de en komplikasjon av sykdommen i intratorakale lymfeknuter eller primær tuberkulosekompleks.
80% av pasientene med innkapslet utdanning har tidligere fått antibiotikabehandling. Årsaken til et caseous fokus kan være en ineffektiv kombinasjon av medisiner, feil medisinering eller en lang pause i behandlingen.
Overfølsomhet av immunitet spiller en viktig rolle i patogenesen av sykdommen. Pasienter med metabolske lidelser (f.eks. Diabetes mellitus) har økt risiko for å utvikle tuberkulom.
Oftest utvikler denne sykdomsformen menn 20-40 år.
Varianter av sykdomsforløpet
Tuberkulom kan være stabil, utvikle seg eller gå tilbake. Sykdomsforløpet påvirker valg av behandlingsmetode og prognosen for pasientens restitusjon.
Stabil flyt
Med et stabilt sykdomsforløp endres ikke formasjonen i størrelse på roentgenogrammet, men det kan provosere kronisk forgiftning av kroppen. Sykdommen fortsetter uten symptomer eller med et slettet klinisk bilde. En våt hoste kan oppstå.

Progressivt tuberkulom
Progressivt tuberkulom er den mest aggressive formen for sykdommen, preget av tilstedeværelse av betennelse rundt kapslene. Utviklingen av patologi kan ledsages av slike fenomener som:
- løsningen av fokus;
- smelting av fibermembranen;
- frigjøring av kaseøse masser gjennom drenerende bronkus med dannelse av et hulrom i stedet for kapselen;
- infeksjon i lymfeknuter og omkringliggende lungevev.
Regressivt kurs
Med et regresjonskurs forkalkes det kaseøse innholdet i kapselen, og fibermembranen hyaliniseres. Ødeleggelse av bindevev og impregnering med plasmaproteiner fører til arrdannelse.
Røntgenbilder kan vise en nedgang i tuberkulom.
Primære og sekundære symptomer på lungetuberkulom
I de fleste tilfeller er dannelsen av et innkapslet fokus asymptomatisk. De første tegnene på patologi kan være:
- svakhet, tretthet;
- nattesvette;
- subfebril temperatur;
- hyppig hoste (tørr eller med lite slim);
- tap av vekt og appetitt;
- brystsmerter i fociområdet (med subpleural lokalisering).
Viktig informasjon: Det kliniske bildet av utviklingen av tuberkuløs pleuritt hos mennesker

Ved progressiv og drenert tuberkulom kan en våt hoste med en blanding av blod observeres. Smelting av kapselen og spredning av infeksjon fører til temperaturøkning og økt rus.
Diagnostiske metoder
Tidlig diagnose av sykdommen er vanskelig på grunn av flere faktorer:
- slettet klinisk bilde;
- et stort antall falske negative resultater av tuberkulintester;
- fravær av mykobakterier i bronkialskyll og sputum til fasen med fullstendig oppløsning av kapselen.
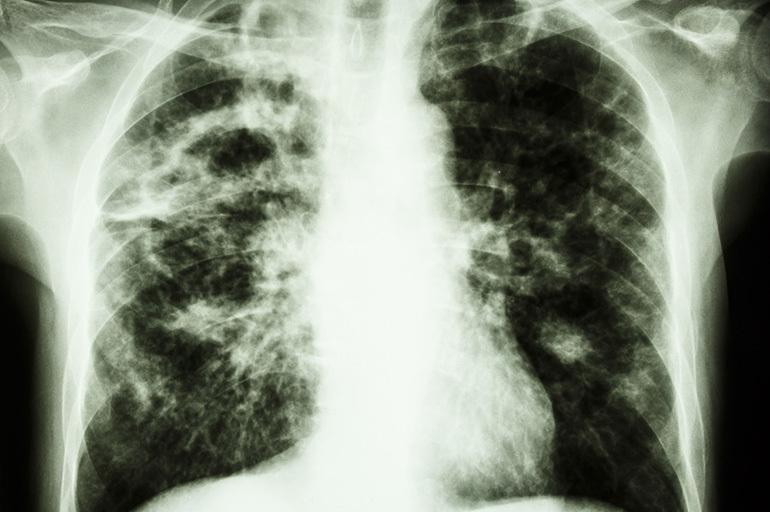
De mest nøyaktige primære metodene for diagnostisering av tuberkler er fluorografi og radiografi av lungene. På negative bilder vises nekrotiske lesjoner som avrundede formasjoner med glatte eller skjellete konturer.
Med et langt sykdomsforløp og store størrelser kan tuberkulomkapslen ha en uregelmessig eller oval form. I dette tilfellet observeres tettere forkalkede inneslutninger i periferien. Med en konglomerat type tuberkulom finnes flere foci med forskjellige tettheter inne i fibermembranen.
Hos noen pasienter er kapselen koblet til lungens rot med ledninger eller bronkus.
En lignende struktur på roentgenogrammet har et falskt tuberkulom - et hulrom fylt med kaseøse masser. Med obstruksjon av bronkiene er utstrømningen av innholdet i hulrommet vanskelig, og det danner en tett homogen formasjon.
For å utelukke en ikke-smittsom etiologi av sykdommen, kan pasienten henvises til CT, bronkoskopi, biopsi og thorakoskopi. Differensialdiagnose av patologi utføres med en parasittisk cyste, aspergillom, sekundære ondartede svulster, hamartom og lungekreft.
I tillegg til instrumentalstudier bruker phtisiatricians også laboratoriemetoder:
- generelle blod- og urintester;
- bakteriologisk undersøkelse av sputum og bronkialskylling;
- tester for sensitiviserte lymfocytter (quantiferon test, T.SPOT.TB).
Ved undersøkelse av en pasient utfører legen auskultasjon av lungene. Hvesenhet og pleural rubbing kan være tegn på tuberkulom. For å identifisere tubinfeksjon utføres en Mantoux- eller Diaskintest -test, men på grunn av isolasjonen av prosessen kan de gi et falskt negativt resultat.
Tilbakevendende tuberkulom
Denne sykdomsformen gjentas praktisk talt ikke, men den kan bli til caseous, spredt eller infiltrativ tuberkulose. Re-utvikling av patologi kan skje ved kontakt med en pasient med en aktiv type sykdom.
Alternativer for behandling av lungeskader
Avhengig av type, størrelse og komplikasjoner av tuberkulom, er cellegift eller kirurgi foreskrevet. Med små begrensede foci og en lukket sykdomsform, er det mulig å kurere pasienten uten kirurgi.
Bruk av cellegift
Kjemoterapi inkluderer 4 antibakterielle legemidler:
- Rifampicin;
- Etambutol;
- Isoniazid;
- Pyrazinamid.
Innen 2-3 måneder etter behandling praktiseres et 4-komponent regime, og i løpet av de neste 4-6 månedene-et 3-komponent regime. Med flere medikamentresistenser eller negativ dynamikk, brukes 5- og 6-komponent legemiddelregimer.
Før tuberkulose herdes, bestemmes sensitiviteten til den isolerte stammen av mykobakterier for antibiotika.
Følgende metoder brukes for å stimulere immunitet og løse fokus på nekrose:
- tuberkulin terapi;
- introduksjonen av hyaluronidase;
- ultralyd og magnetisk terapi.
Kirurgi
Kirurgisk inngrep er vist:
- med en stor størrelse på det nekrotiske fokuset (mer enn 20 mm);
- tilstedeværelsen av flere isolerte kapsler, konglomeratformasjon;
- akutt tuberkuløs rus;
- rask progresjon av sykdommen;
- involvering av bronkiene;
- oppløsning av kapselen, som er ledsaget av frigjøring av bakterier;
- ingen respons på legemiddelbehandling i 3-4 måneder.
Avhengig av størrelsen på fokuset og sykdomsforløpet utføres en av to typer operasjoner: fjerning av tuberkulom eller begrenset reseksjon av lungen. Hvis infeksjonen sprer seg, utføres en segmentektomi eller lobektomi.
Viktig informasjon: Det kliniske bildet og nyansene i utviklingen av infiltrativ lungetuberkulose
Etter operasjonen foreskrives pasienten antibiotika mot tuberkulose i en periode på 6 måneder. Dette reduserer sannsynligheten for tilbakefall og forhindrer multiplikasjon av mykobakterier i andre sensibiliserte områder av lungene.
Tradisjonell medisin som støttende terapi
Folkemedisiner erstatter ikke tilstrekkelig cellegift og kirurgi, men de kan lette fjerning av sputum, redusere forgiftning og roe pasienten. De mest effektive er:
- aloe, kalanchoe og echinacea ekstrakter;
- avkok av hvetegressrøtter i melk;
- celandine kvass;
- infusjon av mose, bygg, havre og bjørn;
- birøktprodukter (honning, biebrød, propolis og podmore);
- avkok av havre og kli;
- infusjoner av mor og stemor, oregano (oregano), kløver, villrose, johannesurt;
- avkok av rosiner og bygg.

Noen healere bruker også melkekonspirasjoner.
Pasientprognose
Spesifikk behandling mot tuberkulose fører til en fullstendig kur av pasienten i 95% av tilfellene. 5% av pasientene utvikler alvorlige komplikasjoner: respirasjonssvikt, atelektase (kollaps) av lungene, massiv blødning, etc.
I mangel av behandling utvikler den aktive sykdomsformen seg gradvis. På grunn av spredning av mykobakterier i fasen av oppløsning av formasjonen, påvirkes et segment eller en hel lobe av lungene.
For tidlig avslutning av behandlingen, uautorisert dosereduksjon og glemte medisiner kan føre til fremveksten av medikamentresistente stammer av Kochs basill. Behandling av pasienter med resistente former for tuberkulose krever bruk av regimer på 5 eller flere antibiotika ved maksimal dosering.
Gjenoppretting fra sykdom
Gjenoppretting fra sykdom tar 1 til 2 år. Pasienter bør få et næringsrikt kosthold som er rikt på proteiner, fett og vitaminer.

Etter fullført cellegiftbehandling blir pasientene vist spabehandling. Mineralbad, aeroterapi, sjøbad, etc. bidrar til restitusjon.
Forebyggende tiltak
For å forhindre utvikling av tuberkulom brukes de samme metodene som for forebygging av andre former for sykdommen. For å minimere risikoen for å utvikle patologi, trenger du:
- slutte å drikke alkohol, røyke og ta rusmidler;
- spis godt, inkluder frukt og grønnsaker i dietten;
- bruke 8-9 timer om dagen på å sove om natten;
- rettidig behandle fokus for kronisk betennelse i kroppen;
- følge en diett og gjennomgå spesialiserte undersøkelser for metabolske sykdommer (diabetes mellitus, skjoldbrusk sykdommer, etc.);
- ta vitamin- og mineralkomplekser under epidemier, økt fysisk anstrengelse, stress og behandling av smittsomme sykdommer;
- bruke personlig verneutstyr når du er i kontakt med pasienter med tuberkulose, samt arbeider med giftige stoffer, metall, konstruksjon og trestøv;
- årlig gjennomgå en forebyggende medisinsk undersøkelse og fluorografi.
Et mål for forebygging av tuberkulom under behandlingen er nøyaktig overholdelse av anbefalinger fra ftesisikeren.
For personer i fare er revaksinering av BCG indikert i voksen alder. Denne gruppen inkluderer:
- innbyggere i regioner med en dårlig epidemiologisk situasjon;
- ansatte på TB -apoteker, smittsomme sykdommer sykehus, diagnostiske laboratorier;
- familiemedlemmer til pasienter med tuberkulose;
- pasienter med forskjellige former for immunsvikt (vaksinert med en inaktivert vaksine).
Ved kontakt med en pasient med en åpen form for sykdommen, foreskrives et forebyggende antibiotikakur som varer i 3-6 måneder. Et profylaktisk forløp kan omfatte å ta Isoniazid, Rifampicin, Protionamid, Cycloserine, Pyrazinamid, Kanamycin, Viomycin og andre legemidler.



