Innhold
- Hva det er
- Indikasjoner
- Kontraindikasjoner
- Mulige komplikasjoner
- Narkotika
- Ketamin
- Sombrevin
- Tiopental natrium
- Propofol
- Midazolam
- Forberedelse til bruk av anestesi
- Anvendelse av anestesi
- Fordeler og ulemper
- Intravenøs anestesi video
Intravenøs bedøvelse er en effektiv måte smertelindring for mindre gynekologiske operasjoner, som lar deg raskt og smertefritt komme inn i pasientens tilstand av bedøvende søvn.
Denne smertelindringsmetoden, som ikke krever bruk av dyrt utstyr, kunstig ventilasjon av lungene og har et minimum antall bivirkninger, forårsaker ikke postoperativ irritasjon av luftrøret og langvarig søvn, men krever nøye dosering, siden det i tilfelle overdosering kan forårsake alvorlige problemer med Helse.
Hva det er
Intravenøs anestesi i gynekologi er en smertelindringsmetode som brukes for smertefulle diagnostiske manipulasjoner og kirurgiske inngrep som varer mer enn 30 minutter.
Essensen av slik anestesi ligger i introduksjonen av medisiner for anestesi direkte i venen, noe som får pasienten til å bremse sentralnervesystemet, med som slår av bevisstheten, slapper av skjelettmuskler, svekker eller slår av noen reflekser som en sovende person ikke opplever smerte følelser.
For å gi effekten av overfladisk bedøvende søvn, krever metoden ikke bruk av kunstig åndedrettsutstyr (IVL), siden pasienten puster uavhengig under operasjonen, og kan også kombineres med andre typer anestesi (inhalasjon eller endotrakeal).

En stor fordel med denne smertelindringsmetoden er muligheten for å bruke den hos pasienter med patologier i bronkopulmonalt system, siden intravenøs anestesi ikke irriterer luftrøret. Intravenøs anestesi kan også brukes under operasjoner som ikke tillater luftfylte mellomrom inne i pasientens kropp.
For intravenøs anestesi administreres medisiner ved drypp eller ved intravenøs injeksjon. kalypsol, ketalar, natriumtiopentan gir en enkel sovning av pasienten og det samme raskt og enkelt oppvåkning.
Særpreg ved intravenøs anestesi er også dens evne til å:
- senk pasienten raskt i en narkotisk søvn;
- forhindre utseende av en periode med spenning, der pasienten kan oppleve usammenhengende tale;
- raskt forlate pasientens kropp uten å provosere utseendet av bivirkninger.
I tillegg har intravenøs anestesi på grunn av sin korte varighet en minimal evne til å undertrykke hjertefrekvensen.
I gjennomsnitt gir 1 dose av et legemiddel injisert i en vene opptil 20 minutter med god søvn. Hvis det er nødvendig å forlenge operasjonen, påføres regelmessig tilsetning av bedøvelsesmiddel til venen.
Indikasjoner
Intravenøs anestesi i gynekologi brukes i tilfeller der effekten av lokalbedøvelse ikke er nok til å bedøve pasienten.
Bruk av intravenøs anestesi er tillatt for:
- diagnostiske studier av livmorhulen;
- kirurgisk curettage;
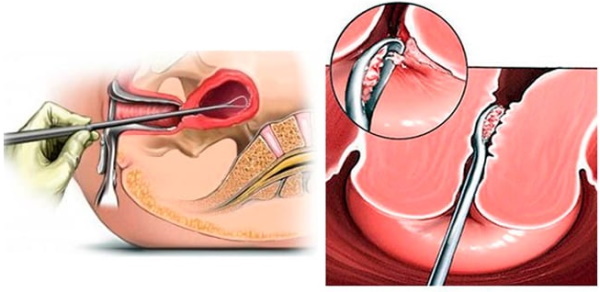
- avslutning av graviditet;
- follikkelpunksjon i IVF -protokollen;
- utførelse av operativ hysteroskopi;
- postpartum obstetriske manipulasjoner (suturering av perineum).
Kontraindikasjoner
Bruk av intravenøs anestesi er forbudt når:
- brudd på hjerterytmen (takykardi, bradykardi, ekstrasystol);
- SARS, bronkitt, ondt i halsen eller lungebetennelse;
- bronkitt astma;
- akutte psykiatriske sykdommer;
- hypertensiv krise eller hypertensjon;
- akutte nevrologiske patologier, inkludert i koma;
- akutt nyre- eller leversvikt;
- smittsomme sykdommer (inkludert tarminfeksjoner);
- individuell intoleranse mot stoffets komponenter.
Intravenøs anestesi er uakseptabelt:
- i rehabiliteringsperioden etter tidligere akutte kardiovaskulære eller nervøse patologier;
- i en tilstand av alkohol eller rusmisbruk;
- i tilfelle et nylig måltid.
Spesiell oppmerksomhet rettes mot pasientens kosthold før en planlagt operasjon utføres, siden det på tidspunktet for innføring av intravenøs anestesi må være helt tomt. Faren for full mage i dette tilfellet ligger i sannsynligheten for oppkast og aspirasjon (kvelning) av pasienten med sitt eget oppkast. I denne forbindelse bør pasienter ikke spise i 12 timer før de utfører gynekologiske operasjoner eller studier relatert til bruk av intravenøs anestesi. Og på studiedagen, drikk også.
Mulige komplikasjoner
Komplikasjoner etter bruk av intravenøs anestesi, med riktig forberedelse til bruk og optimal doseringsmetode, er ganske sjeldne. Oftest er det en individuell intoleranse mot medisiner og forlengelse av søvn etter bedøvelse forårsaket av overdosering av stoffet.
I sjeldne tilfeller kan det oppstå komplikasjoner forbundet med:
- pustestopp;
- redusert cerebral sirkulasjon;
- kramper;
- svimmelhet og svakhet;
- hodepine;
- forverring av allergiske reaksjoner;
- utseendet til bronkospasme (ved bruk av tiopental natrium);
- kollapse;
- oppkast;
- aspirasjon.
Forebygging av komplikasjoner består av:
- fjerning av innhold fra magen før operasjonen;
- å gi pasienten Trendelenburg -stillingen (med senket ben);
- beregning av dosen av bedøvelsesmiddel eller beroligende middel for å utelukke overdosering;
- riktig vurdering av pasientens tilstand før operasjonen.

Terapeutiske tiltak ved komplikasjoner:
| Med oppkast | Umiddelbar fjerning av mageinnhold fra munnhulen ved vattpinne eller suging |
| Med oppstøt | Rensing av luftrøret og fra bronkiene gjennom et kateter ved hjelp av sug |
| Med hjertestans | Nødopplivningstiltak utføres |
| For allergiske reaksjoner | Antihistaminer introduseres (Suprastin, Diphenhydramine) |
Narkotika
Intravenøs anestesi i gynekologi betyr injeksjon eller drypp i pasientens blodåre medisiner med beroligende eller bedøvende effekt, som gir øyeblikkelig sovning og sløvende smerte følelser.
Preparater for intravenøs anestesi:
| Smertestillende midler |
|
| Beroligende midler |
|
| Bendosiapriner (beroligende midler, hypnotika og muskelavslappende midler) |
|
Ketamin
Et legemiddel for intravenøs administrasjon fremkaller dissosiativ anestesi i kroppen - en situasjon som begeistrer visse deler av hjernen med fullstendig undertrykkelse av andre, noe som forårsaker en smertestillende effekt mens den opprettholdes pasientens bevissthet.
I dette tilfellet observeres pasienten:
- normal pust;
- svelging og hoste reflekser;
- skjelettmuskeltonus, som kan provosere bevisstløs muskeltrekk.
Etter administrering av stoffet oppstår somatisk anestesi, ledsaget av:
- en økning i de fysiske indikatorene for blodtrykk;
- en økning i kontraktiliteten til hjertemuskelen forbundet med en økning i blodvolum og oksygenbehov;
- avslapning av glatte muskler og bronkier.
Den hypnotiske effekten hos voksne pasienter oppstår med intravenøs administrering av minimale doser av legemidlet (1 mg per 0,5 kg / kroppsvekt) etter 1-2 minutter:
| Dose av stoffet | Hypnotisk effekt utholdenhetstid |
| 1 mg / kg | 6 minutter |
| 1,5 mg / kg | 9 minutter |
| 2 mg / kg | 10-15 minutter |
Den maksimale effekten av smertestillende virkning skjer innen 10-15 minutter. og varer ca 2-3 timer.
Bruk av ketamin er kontraindisert for:
- hypertensjon eller arteriell hypotensjon;
- brudd på hjerterytmen;
- hjerteinfarkt som skjedde i løpet av de siste 6 månedene av operasjonen;
- kroniske patologier i nyrer og lever;
- preeklampsi;
- epileptiske anfall;
- hyppige muskelkramper;
- alkoholisme.

Bivirkninger:
- katatoni;
- ubehagelige drømmer og hallusinasjoner;
- hypertensjon og takykardi;
- muskelhypertonicitet.
Alvorlighetsgraden av bivirkninger reduseres når ketamin kombineres med diazepam og droperidol.
Under bruk, bør leger også huske at økning av dosen av stoffet pga kraftig dissosiativ effekt på sentralnervesystemet forlenger oppvåkningstiden og gjør det smertefullt for syk.
Sombrevin
Et legemiddel for generell anestesi av ultrakort handling, som utøver sin effekt innen 20-60 sekunder uten opphisselsesstadium og slutter på 4-5 minutter.
Etter oppvåkning gjenoppretter pasienten bevisstheten innen 2-3 minutter.
Sombrevin brukes til kirurgiske inngrep eller smertefulle diagnostiske studier som ikke varer mer enn 30 minutter, og administreres intravenøst sakte i en dosering på 5-10 mg / kg kroppsvekt. Hvis det er nødvendig å forlenge den narkotiske effekten, administreres stoffet på nytt i en dose på 2/3 eller 3/4 av originalen.
Bruk av sombrevin er kontraindisert for:
- økt blodtrykk;
- alvorlig skade på nyrene, leveren og det kardiovaskulære systemet;
- disposisjon for anfall
- hemolytisk anemi;
- akutt alkoholforgiftning og sjokk.

Bivirkninger av stoffet:
- hjerterytmeforstyrrelse;
- kvalme med oppkast;
- muskel kramper;
- hyperhidrose;
- utvikling av tromboflebitt.
Tiopental natrium
Barbiturat, med en hypnotisk og mild bedøvende effekt, brukt i gynekologiske operasjoner eller forskning som krever kortsiktig avslapning og sedasjon.
For anestesi brukes en 2-2,5% løsning, som tilberedes før operasjonen fra 10 ml saltvann og 2 eller 5 ml av legemidlet. Dosen for en enkelt intravenøs induksjon bør være 2-5 mg / kg kroppsvekt. I de fleste tilfeller brukes 200-400 mg (ikke mer enn 1000 mg) under operasjonen.
Løsningen injiseres sakte intravenøst. Startdosen er 1-3 mg. I fravær av bivirkninger innen 30 sekunder. den økes til en mengde på 1 ml ved en injeksjonshastighet på 5-10 sekunder (før nedsenking i dyp søvn).
Bruk av stoffet er kontraindisert i:
- hjertesvikt og perikarditt;

- obstruktiv lungesykdom og bronkial astma;
- hypovolemi;
- alvorlig hypotensjon og arteriell hypertensjon;
- skade på binyrebarken;
- skift av surhet i magen til fordel for økningen;
- leverfunksjon.
Legemidlet brukes ikke til keisersnitt på grunn av faren for å provosere apné hos det ufødte barnet.
Legemidlet har ikke smertestillende midler og kan, når det administreres, provosere utseendet til:
- hoste, hikke, laryngo- og bronkiolospasme;
- økte reflekser i nasopharynx;
- depresjon av hjertemuskelen;
- respirasjonsdepresjon eller oksygen sult;
- arytmier.
Propofol
Intravenøs hypnotisk, brukt i gynekologi, og forårsaker en tilstand av anestesi innen 30 sekunder etter administrering. Når det er i kroppen, distribueres stoffet raskt gjennom vevet, og forstyrrer arbeidet til biologiske cellemembraner. Legemidlet har ingen smertestillende effekt, og restaurering av hjernefunksjoner skjer innen 30 minutter etter at bruken er avsluttet.

Pasienter med normal kroppsvekt injiseres intravenøst med 40 mg propofol hvert 10. sekund til dyp søvn oppstår. Den totale dosen av stoffet er 2-2,5 mg / kg. For å opprettholde anestesi injiseres 4-12 mg / kg / t kontinuerlig intravenøst.
Bruk av propofol er kontraindisert for:
- individuell intoleranse mot stoffet;
- under 16 år.
Bruk av stoffet kan føre til utseende av arteriell hypotensjon, bradykardi eller kortvarig apné.
Midazolam
Et hurtigoppløselig benzodiazepinmedisin med hypnotiske, beroligende, antikonvulsive og muskelavslappende effekter, som forårsaker søvn, sedasjon og antegrad amnesi. Det anses av anestesileger for å være det beste kortvirkende stoffet og kjennetegnes ved det minste antallet etteranestesikomplikasjoner. Etter bruk av midazolam blir pasientene mye raskere enn andre, med hensyn til tilstrekkelighet og aktivitet.
Dosen av legemidlet er 10-15 mg. For å opprettholde anestesi brukes 0,3-05 mg / kg for den første timen av operasjonen, deretter 0,2-0,3 mg / kg per time.
Forberedelse til bruk av anestesi
Før du bruker intravenøs anestesi, må pasienten alltid konsulteres av en anestesilege. Han velger også stoffet og dets dosering, med fokus på helsestatus og vekt på kvinnen.
Kvelden før og på operasjonsdagen bør kvinnen avstå fra å spise. Om morgenen bør du heller ikke drikke for å forhindre utseende av oppkast og hoste under bruk av bedøvelsesmidler.
Rensende klyster er også foreskrevet, og flyttbare proteser fjernes fra munnhulen for å forhindre komplikasjoner forbundet med å holde pusten.
Bruken av bedøvelsesmidler foregår med et spesielt preparat, som tillater:
- fjerne frykten og nervøsiteten til pasienten før forrige operasjon eller forskning;
- forbedre virkningen av bedøvelsesmidlet, noe som gir en lettere inngang til dyp søvn;
- forhindre overflødig produksjon av spytt hos en sulten kvinne.
Forberedelsesopplegg:
| På kvelden før operasjonen | Sovepiller i form av intramuskulær injeksjon eller tabletter |
| 2-3 timer før operasjonen | Diazepam og Droperidol |
| For 20-30 minutter med anestesi | Promedol eller difenhydramin |
Ved akutte kirurgiske inngrep utføres pre-bedøvelsespreparater på operasjonsbordet. Pasienten injiseres sekvensielt med analgetika, antihistaminer og M-antikolinergika.
Anvendelse av anestesi
Intravenøs anestesi i gynekologi administreres til pasienten gjennom et kateter. Anestesilegen som installerte IV -linjen kan be kvinnen om å telle fra 1 til 10.
Først administreres den første dosen av legemidlet til pasienten for å forhindre at stoffet kommer under huden og utseendet av allergiske reaksjoner. Etter 30 sekunder, i fravær av komplikasjoner, øker mengden av det injiserte legemidlet til pasienten er nedsenket i bedøvende søvn.
Etter at pasienten sovner, påføres en vedlikeholdsinfusjon av ett eller to legemidler for injeksjonsanestesi. I dette tilfellet forblir en av dem uendret, og mengden av den andre kan variere avhengig av anestesidybden.
For anestesi av kirurgiske inngrep som varer mindre enn 30 minutter og smertefulle laboratorietester, er det tillatt å administrere anestesi ved en enkelt intravenøs injeksjon av ett legemiddel.
Gjennom hele operasjonen blir pasientens tilstand konstant overvåket ved hjelp av moderne utstyr, noe som gir leger muligheten til å legge merke til eventuelle avvik i hjertets eller arterielles arbeid i tide press.
Fordeler og ulemper
Bruk av intravenøs anestesi har en rekke fordeler og ulemper:
| Verdighet | Feil |
|
|
Intravenøs anestesi i gynekologi brukes til mindre kirurgiske inngrep og smertefullt diagnostiske studier knyttet til undersøkelse av livmorhulen, curettage eller fjerning polypper.
Utført ved drypp eller ved innføring av en intravenøs injeksjon, senker anestesi kvinnen raskt i bedøvelsesøvn og slapper av musklene, uten å undertrykke hjerte- og respiratorisk aktivitet, og forhindrer derved utseendet av et stort antall bivirkninger og letter perioden etter anestesi gjenoppretting.
Intravenøs anestesi video
Intravenøs anestesi under operasjonen: