Przyspieszenie patologiczne lub fizjologiczne częstotliwość skurczów mięśnia sercowego nazywana jest tachykardią. Negatywny efekt jest często obserwowany w czasie ciąży, kiedy wszystkie układy funkcjonalne organizmu są narażone na zwiększony stres. W trzecim trymestrze dyskomfort jest szczególnie niebezpieczny.
Treść rekordu:
-
1 Rodzaje i formy
- 1.1 Tachykardia fizjologiczna
- 1.2 Częstoskurcz patologiczny
- 2 Objawy i oznaki
-
3 Powoduje
- 3.1 Wspólne czynniki etiologiczne
- 3.2 Wczesne znaki
- 3.3 Przyczyny dysfunkcji arytmii
- 4 Diagnostyka
-
5 Metody leczenia
- 5.1 Terapia lekowa
- 5.2 Środki ludowe
- 6 Możliwe konsekwencje i komplikacje
- 7 Film o tachykardii
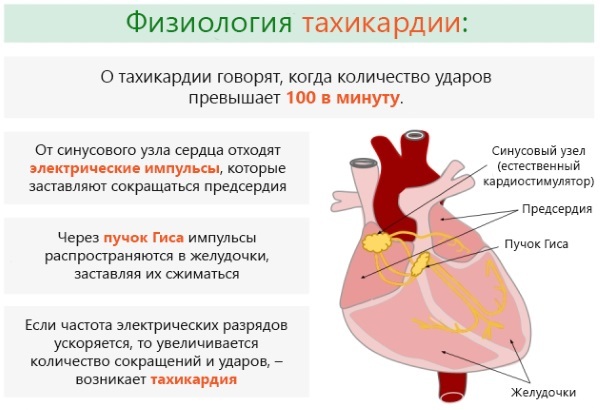
Rodzaje i formy
Tachykardia nie jest niezależną jednostką nozologiczną. Służy jako objaw innych stanów patologicznych i chorób. Podczas noszenia dziecka częstotliwość skurczów mięśnia sercowego nie powinna przekraczać ustalonej szybkości 90 uderzeń / min. Istnieje kilka rodzajów i form nieprawidłowego stanu mechanizmu sercowo-naczyniowego.
Tachykardia fizjologiczna
Jest to naturalna reakcja organizmu na stresujące obciążenia natury fizycznej lub emocjonalnej, a także zmiany warunków środowiskowych. Wzrost aktywności pulsu wraz ze wzrostem temperatury ciała prowadzi do takiego stanu arytmii.
Tachykardia podczas ciąży w trzecim trymestrze jest często związana ze zmianami hormonalnymi. Krótkotrwały wzrost częstości akcji serca powyżej 90 uderzeń/min. powodować pozytywne lub negatywne przeciążenie emocjonalne. W okresie rodzenia kobiece ciało jest szczególnie wrażliwe.
Tachykardia odruchowa typu fizjologicznego rozwija się w wyniku przyjmowania niektórych leków - atropiny, hormonów kortykosteroidowych i innych. Kołatanie serca wywołuje upał i duszność w pomieszczeniu. Ten stan znika szybko i samoistnie.
Częstoskurcz patologiczny
Powstaje z wielu powodów i dzieli się na kilka podgatunków. Stan arytmii jest związany z procesami patologicznymi w organizmie i wymaga natychmiastowej reakcji medycznej. Patologiczne arytmie mogą prowadzić do wrodzonych anomalii u dziecka.
Na zmiany rytmu serca wpływają:
- choroby serca;
- zaburzenia naczyniowe;
- zaburzenia endokrynologiczne;
- dysfunkcja autonomiczna.
Jeśli nie można ustalić przyczyny zwiększonej częstości akcji serca, rozpoznaje się częstoskurcz idiopatyczny. W stanie szoku na krótki czas może pojawić się neurogenny stan arytmii.
Formy patologicznej tachykardii: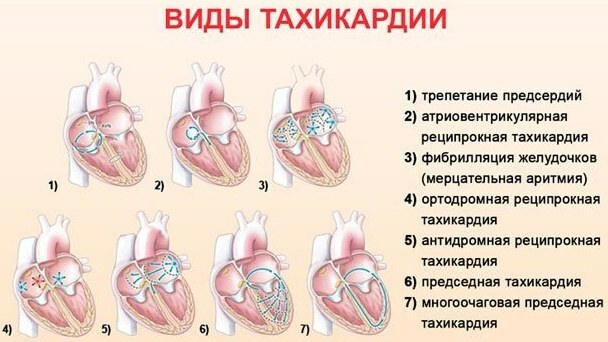
| Nazwa | Charakterystyka kliniczna |
| Zatoka | Arytmia nadkomorowa, która charakteryzuje się 100 lub więcej uderzeń/min. Ubytki serca są słabo wypełnione krwią. |
| Przedsionkowy | Stan arytmiczny typu nadkomorowego. Występuje z nieprawidłową strukturą narządu serca. |
| Napadowy | Częstotliwość skurczów mięśnia sercowego sięga 140-220 uderzeń/min. Impulsy ektopowe prowadzą do zwiększenia rytmu zatokowego. Ta tachykardia zaczyna się i kończy nagle. Może mieć różny czas trwania. |
Tachykardia patologiczna nabiera szczególnego nasilenia i wysokiej częstotliwości objawów w późnej ciąży.
Objawy i oznaki
W niektórych przypadkach stanowi arytmii towarzyszą zawroty głowy, omdlenia, lekkie drętwienie kończyn. Nasilenie objawów zależy od rodzaju zaburzeń tachykardii i czasu trwania ciąży. Głównym objawem klinicznym jakiegokolwiek zaburzenia arytmii jest wzrost częstości akcji serca.
Spośród towarzyszących objawów wyróżniają się:
- ogólne złe samopoczucie;
- zawroty głowy;
- półomdlały;
- zmniejszone napięcie mięśni kończyn;
- niedotlenienie - głód tlenowy narządów i tkanek;
- lekkie drętwienie palców;
- mrowienie w dłoniach lub stopach;
- ból w klatce piersiowej.
Jeśli wystąpi jeden lub więcej objawów tachykardii, należy natychmiast skontaktować się z kardiologiem. Opisane powyżej objawy często odpowiadają zaburzeniom rytmu zatokowego. Może być wywołany czynnikami patologicznymi, które wymagają szczegółowego badania i leczenia.
Tachykardia podczas ciąży w trzecim trymestrze często charakteryzuje się spontanicznością i nagłym początkiem.
Towarzyszą mu następujące objawy kliniczne:
- letarg;
- hałas w uszach;
- niedociśnienie tętnicze - spadek ciśnienia wewnątrznaczyniowego;
- mdłości;
- aktywacja odruchu wymiotnego;
- wzdęcie brzucha;
- zawroty;
- naprzemienne szybkie bicie serca z przeskakiwaniem skurczów;
- zwiększona czynność moczu bezpośrednio po ataku tachykardii.
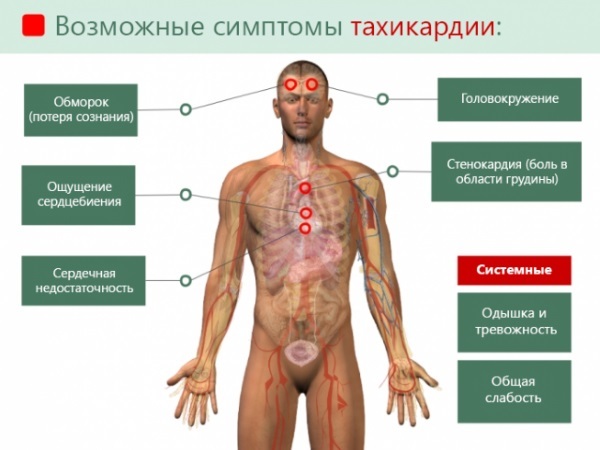
Możliwe objawy tachykardii w czasie ciąży
Ta symptomatologia jest charakterystyczna dla napadowego zaburzenia serca. Znaki występują pojedynczo lub w połączeniu. Z czasem trwania ataku nie dłuższym niż 5-10 minut. stan ten nie stanowi dużego zagrożenia i najprawdopodobniej ma etiologię fizjologiczną.
U kobiet w ciąży obserwuje się wahania tła emocjonalnego, które mogą wzrosnąć po manifestacji tachykardii. Wzrasta niepokój i podniecenie nerwowe. Możliwe są senność i zaburzenia trawienia. Bicie serca 90-100 uderzeń/min. w okresie rodzenia dziecka uważa się za normę.
Jest to naturalny, naturalny mechanizm, który umożliwia zwiększenie objętości pompowanej krwi w celu dostarczenia zarodkowi tlenu i składników odżywczych. Niepokój powinien być spowodowany takimi towarzyszącymi objawami, jak zaburzenia dyspeptyczne, ból, zaburzenia czynności nerwowej.
Powoduje
Lista czynników etiologicznych tachykardii w okresie rodzenia jest obszerna i zróżnicowana.
O wystąpieniu nienormalnego stanu decyduje:
- charakter przebiegu ciąży;
- przyjmowane leki;
- anamneza;
- warunki;
- początkowy stan układu sercowo-naczyniowego.
Przyczyny fizjologiczne są często spowodowane zmianami poziomu hormonów i zwiększeniem wielkości narządu macicy, co powoduje nadmierny nacisk na serce. Grupa ryzyka obejmuje kobiety z nadwagą, niedoczynnością tarczycy i skłonnością do reakcji alergicznych.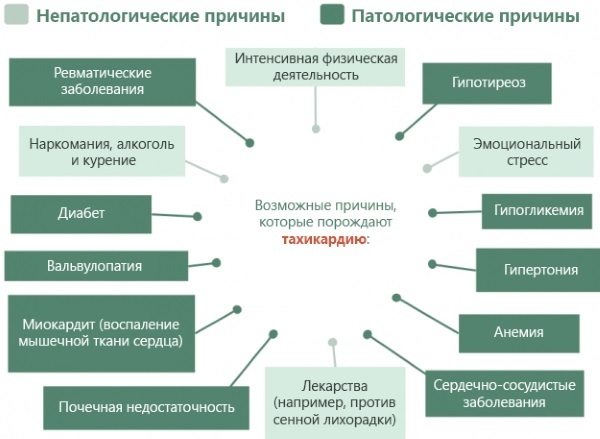
Pacjenci z astmą oskrzelową i procesami zapalnymi w organizmie są podatni na rozwój zaburzeń tachykardii w okresie rodzenia. Typowe przyczyny to zakażenie patogenną mikroflorą bakteryjną i grzybiczą, zakażenie wirusami układu oddechowego oraz dysfunkcja łożyska.
Wspólne czynniki etiologiczne
Należą do nich zaburzenia tarczycy, zaburzenia równowagi emocjonalnej i hormonalnej. Często tachykardia w okresie ciąży wiąże się z hipoglikemią - zmniejszeniem stężenia cukru w płynie krwi.
Zaburzenia rytmu dobowego i bezsenność mogą prowadzić do zwiększonej częstości akcji serca. Istnieje związek między etiologią a objawami tachykardii. Nagła utrata wagi po ataku mówi o braku równowagi emocjonalnej.
Zaburzenia neurologiczne w postaci niewielkich drgawek lub mimowolnego drgania kończyn pozwalają podejrzewać, że stres był przyczyną kołatania serca. Takie objawy mogą służyć jako odpowiedź organizmu na przyjmowanie leków z indywidualną nietolerancją ich składników.
Tachykardia w czasie ciąży występuje podczas picia dużych ilości mocnej kawy. W trzecim trymestrze może mu towarzyszyć obfite pocenie się. Nadmierna aktywność fizyczna, biorąc pod uwagę stan organizmu, zwiększa podniecenie nerwowe i zwiększa częstotliwość skurczów mięśnia sercowego.
Wczesne znaki
W tym okresie u zdrowych kobiet rzadko odnotowuje się zaburzenia rytmu. Najczęściej tachykardia we wczesnej ciąży występuje w wyniku regularnego stresu emocjonalnego lub zmian hormonalnych w organizmie.
Powodem diagnostyki kardiologicznej jest ciągłe uczucie osłabienia, zawrotów głowy, ciężkiej zatrucia. Lekki atak tachykardii jest eliminowany poprzez przyjęcie wygodnej pozycji, stanu spoczynku i chodzenie na świeżym powietrzu.
Przyczyny dysfunkcji arytmii
Bliżej porodu ataki tachykardii obserwuje się u zdecydowanej większości kobiet.

Głównymi fizjologicznymi przyczynami kołatania serca są:
- nadmierne obciążenie narządów wewnętrznych;
- zmiany biochemiczne;
- zwiększona praca gruczołów potowych;
- ucisk na serce przez rosnącą macicę.
Krótkotrwały atak tachykardii może wystąpić nawet przy niewielkim wysiłku fizycznym, przebywaniu na słońcu lub w dusznym pomieszczeniu.
Taka arytmia objawia się pulsowaniem w kończynach, uczuciem „bawełny” w rękach lub nogach oraz przyspieszeniem akcji serca do 120 uderzeń/min. Aktywacja wydzielania estrogenów powoduje zwiększone pobudzenie mięśnia sercowego.
Tachykardia w późniejszych stadiach rodzenia dziecka może wystąpić z powodu:
- niedokrwistość;
- szybki przyrost masy ciała;
- reakcje alergiczne na przyjmowanie kompleksów witaminowych i mineralnych;
- krwawienie z zarodkiem ektopowym;
- urazy;
- przedwczesne oderwanie łożyska;
- ciężka toksykoza, która prowadzi do odwodnienia i wyczerpania organizmu;
- hipertermia - wzrost temperatury ciała, w którym każdy stopień zwiększa częstotliwość skurczów mięśnia sercowego o 10-12 uderzeń / min.
Efekt ten powoduje posocznicę, procesy zapalne w drogach oddechowych i infekcje zakaźne.
Diagnostyka
Przeprowadzane jest badanie instrumentalne i materiały biologiczne przekazywane do badań laboratoryjnych. Wiodącą metodą diagnostyczną jest elektrokardiogram.
Po wstępnym badaniu lekarz może skierować pacjenta na:
- Zaawansowane biochemiczne badanie krwi. Konieczne jest wyjaśnienie zawartości erytrocytów i hemoglobiny, białka przenoszącego żelazo i tlen, w płynie hematologicznym. Wykonuje się badanie krwi, aby wykluczyć białaczkę i anemię, które mogą wywołać zaburzenia rytmu serca. Określ stężenie hormonu tarczycy, co umożliwia diagnozę stanu funkcjonalnego tarczycy.
- Analiza moczu. Z jego pomocą wykrywana jest obecność lub brak produktów rozpadu adrenaliny.
-
Holterowskie EKG. Taka diagnostyka sprzętowa umożliwia ustalenie patologii kardiologicznych na podstawie codziennej obserwacji.
- Badanie reograficzne. Zabieg ma na celu określenie stanu czynnościowego krwioobiegu – napięcia, elastyczności i wypełnienia naczyń krwionośnych płynem hematologicznym.
- Wykonywanie testów kardiologicznych. Przeprowadzane są tylko we wczesnych stadiach ciąży. Pozwalają ocenić stan funkcjonalny mięśnia sercowego.
- USG serca. Za pomocą procedury sprzętowej oceniany jest stan zastawek i komór.
Tachykardia podczas ciąży w trzecim trymestrze może być wywołana przez aktywację utajonych procesów patologicznych. Diagnostyka różnicowa ma na celu wykluczenie migotania przedsionków, miażdżycy, przerostu komór i innych chorób.
Możesz bezpłatnie zdawać testy i wykonywać badania instrumentalne zgodnie z receptą lekarza w państwowej poliklinice, jeśli masz obowiązkową polisę ubezpieczenia zdrowotnego. W komercyjnej placówce medycznej kompleksowa diagnostyka kosztowała 3-5 tys. pocierać.
Metody leczenia
Taktyka terapii zależy od czynnika etiologicznego tachykardii, czasu ciąży i lokalizacji zaburzenia rytmu serca. Z przyczyn fizjologicznych do przyspieszenia akcji serca wystarczy unikać stresu, stosować zdrowy tryb życia i zalecaną dietę.
Takie metody są uniwersalne dla każdego wieku ciążowego. W celach profilaktycznych możesz zażywać łagodne środki uspokajające, które nie zaszkodzą płodowi. Należą do nich ekstrakt z kozłka lekarskiego i serdecznika. W przypadku patologicznych zaburzeń czynności serca stosuje się leki o wysokim teratogennym profilu bezpieczeństwa.
Terapia lekowa
Objawy tachykardii są zatrzymywane za pomocą środków uspokajających i leków przeciwarytmicznych. Weź kompleksy witaminowo-mineralne. Powszechnymi lekami przeciwlękowymi pokazywanymi w ciąży są fenobarbital i diazepam.
Są to leki pochodzenia syntetycznego, nasilające działanie kwasu γ-aminomasłowego, głównego mediatora hamującego ośrodkowy układ nerwowy. Lekarz indywidualnie przepisuje pojedynczą dawkę i częstotliwość stosowania.
W zależności od rodzaju tachykardii i czasu ciąży, dzienna stawka waha się w zakresie 0,5-60 mg.
Najbezpieczniejsze leki to:
- Waleriana w postaci kropli lub tabletek doustnych;
- Concor jest selektywnym blokerem receptorów beta-adrenergicznych;
- Magne B6 to bogaty w magnez lek mineralny, który zmniejsza pobudliwość neuronów i przewodnictwo mięśniowe;
- Novo-Passit to naturalny ziołowy środek uspokajający o łączonym działaniu;
- Persen - lek zmniejszający podniecenie nerwowe i drażliwość, poprawiający sen;
- Magnerot to bogaty w magnez mineralny suplement diety.
Tachykardia podczas ciąży w trzecim trymestrze jest łatwo eliminowana za pomocą tych leków. Skutecznie wpływają na układ nerwowy i aparat serca, leki zmniejszają częstotliwość ataków arytmii.
Z patologicznym charakterem naruszenia lekarz może przepisać adenozynę, chinidynę lub werapamil, które mają skutki uboczne i przeciwwskazania. Należy je przyjmować ze szczególną ostrożnością, szczególnie w późnym okresie ciąży.
Wybór schematu terapeutycznego i obliczanie dopuszczalnych dawek to wyłącznie kompetencje medyczne. Specjalista bierze pod uwagę ciężkość przebiegu ciąży, współistniejące patologie ogólnoustrojowe, indywidualną tolerancję składników kompozycji leku i inne czynniki wpływające.
Środki ludowe
W leczeniu łagodnej tachykardii można stosować zioła lecznicze, które działają relaksująco i uspokajająco, łagodzą nadmierny stres psycho-emocjonalny. Przed ich użyciem wymagana jest konsultacja lekarska.
Stosuje się wywar z rumianku, który ma właściwości uspokajające, tonizujące i przeciwzapalne. Na 200 ml wrzącej wody rozcieńczyć 1 łyżkę. suchy produkt. Nalegaj pod pokrywką przez 10-15 minut. i przefiltrować przez gazę.
Mięta ma wyraźny efekt przeciwskurczowy. Roślina lecznicza rozszerza naczynia krwionośne i łagodzi zespół bólowy, któremu często towarzyszy tachykardia. Metoda gotowania jest podobna do poprzedniej wersji.
W przypadku zaburzeń rytmu serca podczas ciąży stosuje się waleriana. Medycyna naturalna likwiduje stany spazmatyczne mięśni, normalizuje funkcję snu, łagodzi uczucie ciągłego zmęczenia. Dawkowanie zależy od rodzaju tachykardii i formy uwalniania leku.
Ekstrakt z Motherwort jest uważany za całkowicie bezpieczny dla zarodka. Normalizuje ciśnienie krwi, poprawia pracę mięśnia sercowego, likwiduje skurcze mięśni szkieletowych, działa łagodnie uspokajająco.
Możliwe konsekwencje i komplikacje
Zaburzenia arytmii nie są niebezpieczne dla płodu. Konieczne jest jednak ustalenie przyczyny tego stanu, aby wykluczyć procesy patologiczne, które mogą prowadzić do rozwoju nieprawidłowości wewnątrzmacicznych.
Nie można wykluczyć, że przyspieszone bicie serca jest spowodowane dysfunkcjami mechanizmu sercowo-naczyniowego. Może to prowadzić do niedożywienia płodu, które odbywa się przez układ krążenia matki. W rezultacie postępuje niedotlenienie wewnątrzmaciczne.
Kobieta z tachykardią w czasie ciąży może stracić przytomność i upaść, co negatywnie wpływa na stan zarodka. Objawy arytmii denerwują i zaburzają równowagę psychoemocjonalną. W trzecim trymestrze takim zaburzeniom często towarzyszy ciężka toksykoza, która dodatkowo pogarsza nastrój kobiety.
Film o tachykardii
Malysheva o tachykardii:



