Aceleração patológica ou fisiológica a frequência das contrações do músculo cardíaco é chamada de taquicardia. O efeito negativo é frequentemente observado durante a gravidez, quando todos os sistemas funcionais do corpo são expostos a um aumento do estresse. No terceiro trimestre, o desconforto é especialmente perigoso.
Grave o conteúdo:
-
1 Tipos e formulários
- 1.1 Taquicardia fisiológica
- 1.2 Taquicardia patológica
- 2 Sintomas e Sinais
-
3 Causas
- 3.1 Fatores etiológicos comuns
- 3.2 Primeiros sinais
- 3.3 Causas da disfunção arrítmica
- 4 Diagnóstico
-
5 Métodos de tratamento
- 5.1 Terapia medicamentosa
- 5.2 Remédios populares
- 6 Possíveis consequências e complicações
- 7 Vídeo sobre taquicardia
Tipos e formulários
A taquicardia não é uma unidade nosológica independente. Ele serve como um sintoma de outras doenças e condições patológicas. Ao carregar uma criança, a frequência das contrações do músculo cardíaco não deve exceder a taxa estabelecida de 90 batimentos / min. Existem vários tipos e formas de estado anormal do mecanismo cardiovascular.
Taquicardia fisiológica
Esta é uma reação natural do corpo a cargas estressantes de natureza física ou emocional, bem como a mudanças nas condições ambientais. Um aumento na atividade do pulso com um aumento na temperatura corporal leva a esse estado arrítmico.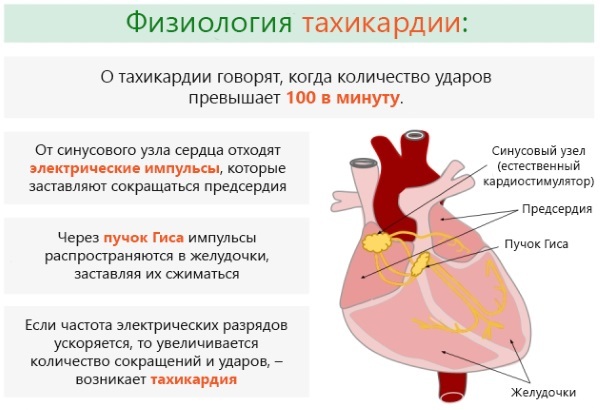
A taquicardia durante a gravidez no terceiro trimestre costuma estar associada a alterações hormonais. Aumento de curto prazo na freqüência cardíaca acima de 90 batimentos / min. causar sobrecarga emocional positiva ou negativa. Durante o período de gravidez, o corpo feminino é particularmente sensível.
A taquicardia reflexa de um tipo fisiológico se desenvolve como resultado da ingestão de certos medicamentos - atropina, hormônios corticosteroides e outros. As palpitações cardíacas são provocadas pelo clima quente e pelo entupimento da sala. Essa condição desaparece rapidamente e por conta própria.
Taquicardia patológica
Ela surge por várias razões e é subdividida em várias subespécies. Um estado arrítmico está associado a processos patológicos no corpo e requer uma resposta médica imediata. Arritmias patológicas podem levar a anomalias congênitas no bebê.
Mudanças no ritmo cardíaco são afetadas por:
- doenças cardíacas;
- distúrbios vasculares;
- distúrbios endócrinos;
- disfunção autonômica.
Se a causa do aumento da freqüência cardíaca não puder ser estabelecida, a taquicardia idiopática é diagnosticada. Em um estado de choque, um estado neurogênico arrítmico pode aparecer por um curto período de tempo.
Formas de taquicardia patológica: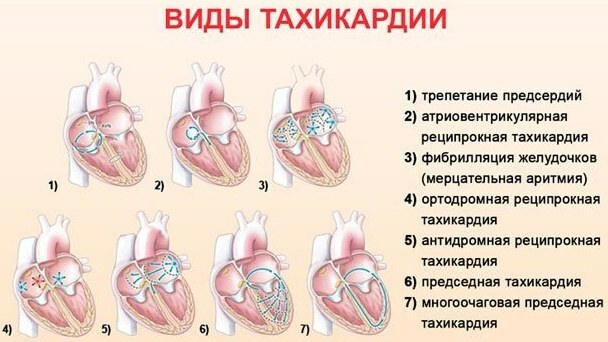
| Nome | Características clínicas |
| Seio | Arritmia supraventricular, caracterizada por 100 ou mais batimentos / min. As cavidades cardíacas estão mal cheias de sangue. |
| Atrial | Estado arrítmico do tipo supraventricular. Ocorre com uma estrutura anormal do órgão cardíaco. |
| Paroxístico | A frequência das contrações do músculo cardíaco chega a 140-220 batimentos / min. Os impulsos ectópicos levam a um aumento do ritmo sinusal. Essa taquicardia começa e termina repentinamente. Pode ter durações diferentes. |
A taquicardia patológica adquire particular gravidade e alta frequência de manifestações no final da gestação.
Sintomas e Sinais
Em alguns casos, o estado arrítmico é acompanhado por tonturas, desmaios, leve dormência das extremidades. A gravidade dos sintomas depende do tipo de distúrbios taquicárdicos e da duração da gravidez. O principal sinal clínico de um distúrbio arrítmico de qualquer tipo é um aumento da freqüência cardíaca.
Dos sintomas que acompanham se destacam:
- mal-estar geral;
- tontura;
- desmaio;
- diminuição do tônus muscular nos membros;
- hipóxia - privação de oxigênio de órgãos e tecidos;
- leve dormência nos dedos;
- sensações de formigamento nas mãos ou pés;
- dor no peito.
Se ocorrer um ou mais sinais de taquicardia, você deve entrar em contato imediatamente com um cardiologista. Os sintomas descritos acima geralmente correspondem a distúrbios do ritmo cardíaco sinusal. Pode ser desencadeada por fatores patológicos que requerem exame e tratamento detalhados.
A taquicardia durante a gravidez no terceiro trimestre é frequentemente caracterizada por espontaneidade e início súbito.
É acompanhado pelas seguintes manifestações clínicas:
- letargia;
- ruído nos ouvidos;
- hipotensão arterial - uma redução na pressão intravascular;
- náusea;
- ativação do reflexo de vômito;
- inchaço do abdômen;
- tontura;
- alternância de batimentos cardíacos rápidos com pular contrações;
- aumento da função urinária imediatamente após um ataque de taquicardia.
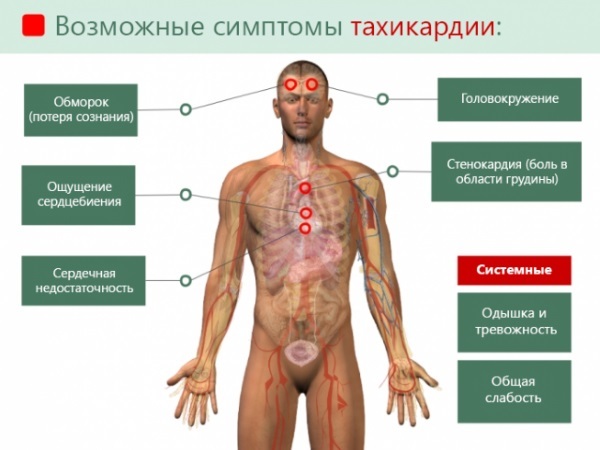
Possíveis sintomas de taquicardia durante a gravidez
Esta sintomatologia é característica de distúrbio cardíaco paroxístico. Os sinais ocorrem individualmente ou em combinação. Com uma duração de ataque não superior a 5-10 minutos. a condição não representa um grande perigo e muito provavelmente tem uma etiologia fisiológica.
Em mulheres grávidas, são observadas flutuações no background emocional, que podem aumentar após uma manifestação taquicárdica. A ansiedade e a excitação nervosa aumentam. Sonolência e distúrbios digestivos são possíveis. Batimentos cardíacos 90-100 batimentos / min. durante o período de gravidez é considerada a norma.
É um mecanismo natural que permite um aumento no volume de sangue bombeado para fornecer oxigênio e nutrientes ao embrião. A ansiedade deve ser causada por sinais associados, como distúrbios dispépticos, dor, distúrbios da atividade nervosa.
Causas
A lista de fatores etiológicos da taquicardia durante o período reprodutivo é extensa e variada.
A ocorrência de uma condição anormal é determinada por:
- a natureza do curso da gravidez;
- medicamentos tomados;
- anamnese;
- termos;
- o estado inicial do sistema cardiovascular.
As causas fisiológicas geralmente são devidas a mudanças nos níveis hormonais e a um aumento no tamanho do órgão uterino, o que coloca pressão excessiva no coração. O grupo de risco inclui mulheres com excesso de peso, hipotireoidismo e tendência a reações alérgicas.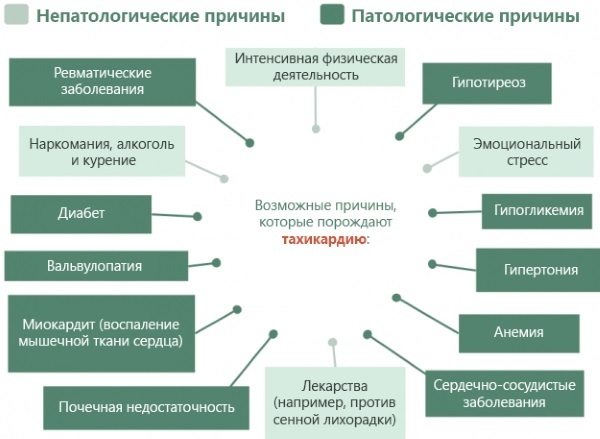
Pacientes com asma brônquica e processos inflamatórios no corpo são suscetíveis ao desenvolvimento de distúrbios taquicárdicos durante o período de procriação. As causas típicas são infecção por microflora bacteriana e fúngica patogênica, infecção por vírus respiratórios e disfunção placentária.
Fatores etiológicos comuns
Estes incluem distúrbios da glândula tireóide, desequilíbrios emocionais e hormonais. Freqüentemente, a taquicardia durante o período de gestação está associada à hipoglicemia - uma diminuição na concentração de açúcar no fluido sanguíneo.
Os distúrbios do ritmo circadiano e a insônia podem levar ao aumento da frequência cardíaca. Existe uma relação entre a etiologia e os sintomas da taquicardia. A perda súbita de peso após um ataque fala de um desequilíbrio emocional.
Distúrbios neurológicos na forma de pequenos tremores ou contrações involuntárias dos membros permitem suspeitar que o estresse sofrido é a causa raiz das palpitações cardíacas. Essas manifestações podem servir como uma resposta do organismo à ingestão de medicamentos com intolerância individual aos seus componentes.
A taquicardia durante a gravidez ocorre quando se bebe grandes volumes de café forte. No terceiro trimestre, pode ser acompanhada de sudorese abundante. A atividade física excessiva, levando em consideração o estado do corpo, aumenta a excitação nervosa e aumenta a frequência das contrações do músculo cardíaco.
Primeiros sinais
Durante esse período, em mulheres saudáveis, distúrbios arrítmicos raramente são registrados. Na maioria das vezes, a taquicardia no início da gravidez ocorre como resultado de estresse emocional regular ou alterações hormonais no corpo.
O motivo do diagnóstico cardiológico é uma sensação constante de fraqueza, tontura, intoxicação grave. Um leve ataque de taquicardia é eliminado pela adoção de uma posição confortável, um estado de repouso e caminhada ao ar livre.
Causas da disfunção arrítmica
Mais perto do parto, os ataques de taquicardia são observados na grande maioria das mulheres.

As principais causas fisiológicas de palpitações cardíacas são:
- carga excessiva nos órgãos internos;
- mudanças bioquímicas;
- aumento do trabalho das glândulas sudoríparas;
- pressão sobre o coração pelo útero em crescimento.
Um ataque de taquicardia de curto prazo pode ocorrer mesmo com pouco esforço físico, estando sob luz solar direta ou em um quarto abafado.
Essa arritmia se manifesta por pulsação nas extremidades, sensação de "cotonetes" nos braços ou pernas e aceleração da frequência cardíaca até 120 batimentos / min. A ativação da secreção de estrogênio causa aumento da excitação do músculo miocárdico.
A taquicardia nas fases posteriores da gravidez pode ocorrer devido a:
- anemia;
- ganho de peso rápido;
- reações alérgicas à ingestão de complexos de vitaminas e minerais;
- sangramento com embrião ectópico;
- lesões;
- descolamento prematuro da placenta;
- intoxicação grave, que leva à desidratação e esgotamento do corpo;
- hipertermia - aumento da temperatura corporal, em que cada grau aumenta a frequência das contrações do músculo cardíaco em 10-12 batimentos / min.
Esse efeito causa sepse, processos inflamatórios no trato respiratório e infecções infecciosas.
Diagnóstico
É realizado um exame instrumental e os materiais biológicos são entregues para exames laboratoriais. O principal método de diagnóstico é o eletrocardiograma.
Após um exame preliminar, o médico pode encaminhar o paciente para:
- Teste de sangue bioquímico avançado. É preciso esclarecer o conteúdo dos eritrócitos e da hemoglobina, proteína que transporta ferro e oxigênio, no fluido hematológico. Um exame de sangue é feito para excluir leucemia e anemia, que podem provocar distúrbios arrítmicos da atividade cardíaca. Determinar a concentração do hormônio tireoidiano, o que permite diagnosticar o estado funcional da glândula tireoide.
- Análise de urina. Com sua ajuda, é detectada a presença ou ausência de produtos do decaimento da adrenalina.
-
Holter ECG. Esses diagnósticos de hardware permitem estabelecer patologias cardiológicas por meio da observação diária.
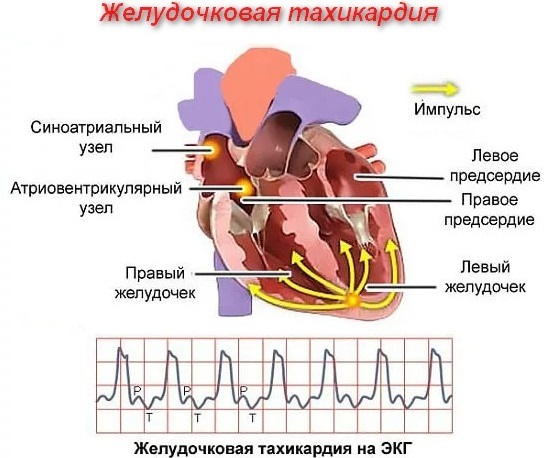
- Levantamento reográfico. O procedimento visa determinar o estado funcional da corrente sanguínea - tônus, elasticidade e enchimento dos vasos sanguíneos com fluido hematológico.
- Testes cardíacos de esforço. Eles são realizados apenas nos primeiros estágios da gravidez. Eles permitem que você avalie o estado funcional do músculo miocárdico.
- Ultra-som do coração. Usando um procedimento de hardware, a condição das válvulas e ventrículos é avaliada.
A taquicardia durante a gravidez no terceiro trimestre pode ser desencadeada pela ativação de processos patológicos latentes. O diagnóstico diferencial visa excluir fibrilação atrial, cardiosclerose, hipertrofia ventricular e outras doenças.
Você pode fazer testes e estudos instrumentais de acordo com a prescrição de um médico gratuitamente em uma policlínica estadual se você tiver uma apólice de seguro médico obrigatório. Em uma instituição médica comercial, diagnósticos complexos custam de 3 a 5 mil. esfregar.
Métodos de tratamento
A tática da terapia depende do fator etiológico da taquicardia, do momento da gravidez e da localização do distúrbio arrítmico. Por razões fisiológicas de aumento da frequência cardíaca, basta evitar o estresse, seguir um estilo de vida saudável e a dieta recomendada.
Esses métodos são universais para qualquer idade gestacional. Para fins profiláticos, você pode tomar sedativos leves que não farão mal ao feto. Estes incluem extrato de valeriana e motherwort. Para distúrbios patológicos da atividade cardíaca, são usados medicamentos com alto perfil de segurança teratogênica.
Terapia medicamentosa
As manifestações taquicárdicas são interrompidas com sedativos e drogas antiarrítmicas. Tome vitaminas e complexos minerais. Os medicamentos ansiolíticos comuns mostrados na gravidez são o fenobarbital e o diazepam.
São fármacos de origem sintética, potencializando a ação do ácido γ-aminobutírico, principal mediador inibitório do sistema nervoso central. O médico prescreve uma dose única e frequência de uso individualmente.
Dependendo do tipo de taquicardia e do momento da gravidez, a taxa diária varia na faixa de 0,5-60 mg.
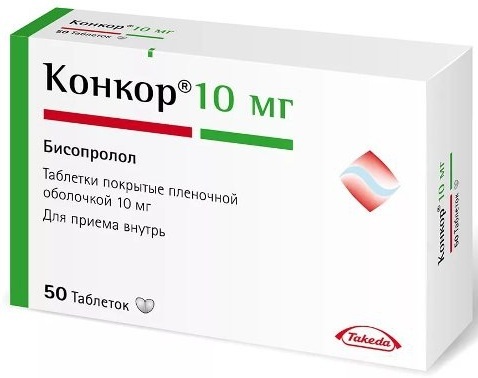
Os medicamentos mais seguros são:
- Valeriana na forma de gotas orais ou comprimidos;
- Concor é um bloqueador seletivo do receptor beta-adrenérgico;
- Magne B6 é uma droga mineral rica em magnésio que reduz a excitabilidade neuronal e a condução muscular;
- Novo-Passit é um sedativo à base de planta natural com um efeito combinado;
- Persen - um medicamento que reduz a excitação nervosa e irritabilidade, melhora o sono;
- Magnerot é um suplemento nutricional mineral rico em magnésio.
A taquicardia durante a gravidez no terceiro trimestre é facilmente eliminada com esses medicamentos. Com efeito eficaz no sistema nervoso e no aparelho cardíaco, os medicamentos reduzem a frequência dos ataques arrítmicos.
Com o caráter patológico da violação, o médico pode prescrever Adenosina, Quinidina ou Verapamil, que apresentam efeitos colaterais e contra-indicações. Eles devem ser tomados com extrema cautela, especialmente no final do período de gestação.
A escolha do regime terapêutico e o cálculo das dosagens permitidas são de competência exclusivamente médica. O especialista leva em consideração a gravidade do curso da gravidez, patologias sistêmicas concomitantes, tolerância individual dos componentes da composição do medicamento e outros fatores de influência.
Remédios populares
Para o tratamento da taquicardia leve, podem ser utilizadas ervas medicinais, que têm efeito relaxante e sedativo, aliviam o estresse psicoemocional excessivo. Antes de usá-los, é necessária uma consulta médica.
É utilizada uma decocção de camomila, que possui propriedades sedativas, tônicas e antiinflamatórias. Para 200 ml de água fervente, dilua 1 colher de sopa. produto seco. Insista sob a tampa por 10-15 minutos. e filtrar através de gaze.
A hortelã tem um efeito antiespasmódico pronunciado. A planta medicinal dilata os vasos sanguíneos e alivia a síndrome da dor, que costuma ser acompanhada de taquicardia. O método de cozimento é semelhante ao da versão anterior.
Para distúrbios arrítmicos durante a gravidez, Valerian é usado. A medicina natural elimina o estado espasmódico dos músculos, normaliza a função do sono, alivia a sensação de fadiga constante. A dosagem depende do tipo de taquicardia e da forma de liberação do medicamento.
O extrato de Motherwort é considerado absolutamente seguro para o embrião. Ele normaliza a pressão arterial, melhora o funcionamento do músculo cardíaco, elimina os espasmos do músculo esquelético e tem um efeito sedativo leve.
Possíveis consequências e complicações
Os distúrbios arrítmicos não são perigosos para o feto. No entanto, é necessário descobrir a causa dessa condição para excluir processos patológicos que podem levar ao desenvolvimento de anormalidades intrauterinas.
Não se pode descartar que o batimento cardíaco acelerado seja causado por disfunções do mecanismo cardiovascular. Isso pode levar à desnutrição do feto, que é realizada através do sistema circulatório da mãe. Como resultado, a hipóxia intrauterina progride.
Uma mulher com taquicardia durante a gravidez pode perder a consciência e cair, o que afeta negativamente o estado do embrião. As manifestações arrítmicas enervam e perturbam o equilíbrio psicoemocional. No terceiro trimestre, esses distúrbios costumam ser acompanhados de intoxicação grave, que piora ainda mais o humor da mulher.
Vídeo sobre taquicardia
Malysheva sobre taquicardia: