Contente
- O que são batimentos ventriculares prematuros e as causas do desenvolvimento
- Sintomas de patologia
- Classificação e estágios de desenvolvimento
- Ryan Graduação
- Como a extrassístole ventricular é diagnosticada por meio de um ECG
- Sinais da doença no ECG, normas e interpretação dos indicadores
- Método de diagnóstico alternativo - monitoramento Holter
- Tratamento da extrassístole ventricular
- Como aliviar um ataque
- Quando é necessário fazer a operação
- Previsão
- Vídeo sobre extrassístole
Batimentos ventriculares prematuros - É um tipo de doença cardíaca, caracterizada pela ocorrência de contrações prematuras dos órgãos. A patologia é frequentemente detectada durante um ECG planejado e acompanha a maioria das doenças cardíacas.
O que são batimentos ventriculares prematuros e as causas do desenvolvimento
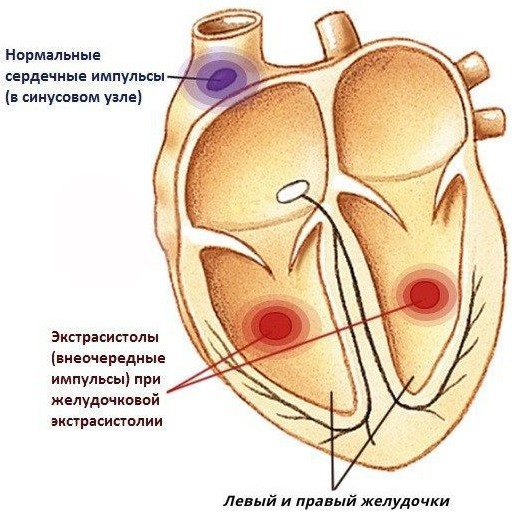
A violação ocorre como resultado de excitações formadas nas fibras de Purkinje ou na área afastada das pernas do feixe de His.
O sistema de condução inferior do coração também pode levar ao aparecimento de impulsos elétricos. A atividade excessiva de tal sistema cria interrupções no ritmo cardíaco, o que causa o desenvolvimento da patologia.
A doença deve seu nome ao desenvolvimento de áreas de excitação no ventrículo esquerdo ou direito. O distúrbio, na maior parte, ocorre em pacientes idosos, mas é freqüentemente encontrado em pessoas jovens (em 5% dos casos).
As razões para o desenvolvimento da patologia são divididas em vários tipos principais:
- Orgânico (cardinal). O distúrbio se desenvolve como resultado de outras doenças cardíacas - doença isquêmica do coração, peri e miocardite, malformações congênitas, cardiomiopatia, falência de órgãos, cardiosclerose causada por um ataque cardíaco.
- Extracardíaco (não cardinal). A causa da patologia pode ser distonia vegetativo-vascular, hipertireoidismo, perturbações no funcionamento do trato digestivo, osteocondrose da coluna cervical. Em casos mais raros, a doença pode se desenvolver durante a gravidez, violando a concentração de potássio no sangue, bem como ao tomar certos medicamentos (diuréticos, simpaticomiméticos).
- Razões funcionais. Eles são causados pela influência de fatores externos de provocação - tabagismo, situações estressantes, excesso de trabalho, consumo de álcool ou café, atividade física excessiva, gravidez.
- Idiopático. Nesse caso, a doença nada tem a ver com outros distúrbios internos ou fatores desencadeantes.
 Ao identificar a causa, é possível encontrar um tratamento adequado e eficaz.
Ao identificar a causa, é possível encontrar um tratamento adequado e eficaz.
Sintomas de patologia
Interrupções únicas no coração podem ocorrer sem quaisquer outros sintomas. No entanto, na maioria dos casos, o paciente experimenta desbotamento ou interrupções no órgão, pequenos tremores e dor. A sintomatologia da patologia também depende dos motivos que levaram ao seu desenvolvimento.
Sinais:
- fadiga, fraqueza geral;
- tontura;
- o desenvolvimento de falta de ar, uma sensação de falta de oxigênio;
- irritabilidade;
- consciência prejudicada - pré-síncope, desmaios;
- redução da pressão arterial;
- hiperidrose (aumento da sudorese);
- dormência dos membros;
- enxaqueca;
- dor na região cervical;
- distúrbios somáticos - ansiedade, medo, ataques de pânico.
Em alguns casos, ocorre uma diminuição da resistência durante a atividade física. Ao mesmo tempo, em pacientes com doenças de origem funcional, os sintomas são mais pronunciados do que nas causas orgânicas do distúrbio.
Classificação e estágios de desenvolvimento
A extrassístole ventricular no ECG exibe dados gráficos, com base nos quais o estágio e o grau de perigo da patologia podem ser presumidos. O diagnóstico é bom porque permite determinar com precisão a presença de uma violação.
A doença tem uma classificação e estágios complexos. Além disso, está dividido em vários tipos principais, pelo que é possível estabelecer a causa exata da origem da patologia.
| Classificação | Variedades | Descrição / característica |
| Por frequência de ocorrência | Cru | Até 5 por minuto |
| Média | Não mais do que 16 / min | |
| Freqüente | Mais de 16 anos | |
| Por densidade | Solteiro. Emparelhados Grupo |
|
| Por localização (ocorrência) | Ventricular direito Ventricular esquerdo |
|
| Pela área de excitação | Monomórfico (monotópico) | Tenha um foco de ocorrência |
| Polimórfico (politópico) | Têm diferentes locais de origem | |
| Pelo ritmo de manifestação | Bigeminia | Cada segunda contração é uma patologia |
| Trigeminia | Cada terceiro corte | |
| Evadrigeminia | A cada quatro | |
| Esporádico | Não há sequência | |
| De acordo com o grau de perigo | Benigno | Ausência de lesões no músculo cardíaco e comprometimento da consciência. A frequência de ocorrência varia de 1 a 10 por hora. |
| Potencialmente maligno | Acompanhado por alterações hipertróficas no ventrículo esquerdo. Sensação de interrupções no coração. Nesse caso, não ocorre perda de consciência e parada cardíaca. A frequência de ocorrência por minuto é de 10 e acima. | |
| Maligno | Pode ocorrer perda de consciência ou parada cardíaca. Desenvolve-se taquicardia ventricular. A frequência de ocorrência é de 10 a 100 por hora. |
Ryan Graduação
A classificação foi proposta por M. Ryan em 1975 e se destina a pacientes com infarto do miocárdio.
Gradação:
- 0 - não há interrupções (extrassístoles).
- 1 - interrupções únicas, raramente ocorrem (não mais que 30 por hora).
- 2 - solitário, ocorre com freqüência (acima de 30 por hora).
- 3 - extrassístoles polimórficas.
- 4A - emparelhado, monotrópico.
- 4B - pareado, polimórfico, há sinais de vibração e cintilação.
- 5 - precoce, muitas vezes leva ao desenvolvimento de paroxismo de taquicardia ventricular.
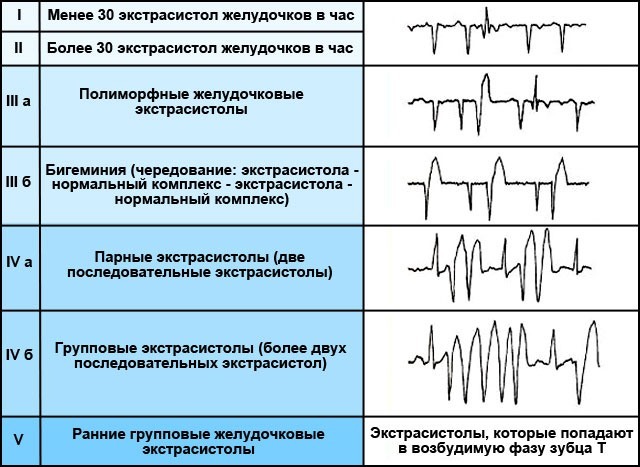
O maior perigo é o 5º estágio, pois a violação leva ao fato de o coração não conseguir relaxar completamente até a próxima contração.
Como a extrassístole ventricular é diagnosticada por meio de um ECG
Extrassístole ventricular no ECG é freqüentemente encontrada em conjunto com outras violações da condução de impulsos elétricos do coração. Na maioria dos casos, isso se deve ao fato de que a patologia surgiu no contexto de outra doença cardíaca.
A eletrocardiografia é a maneira mais eficaz e precisa de detectar arritmias cardíacas. No entanto, os diagnósticos não são capazes de detectar a causa da doença, uma vez que nem sempre surge excitação adicional durante a pesquisa.
Antes do diagnóstico, o paciente deve se despir até a cintura e deitar no divã. Em seguida, o especialista coloca eletrodos (sensores) especiais no tórax do paciente, que vão transmitir informações sobre os impulsos em forma de informações gráficas.
Antes da montagem, os eletrodos são tratados com solução isotônica de cloreto de sódio. O tórax do paciente é desengordurado com uma base de gel, o que melhora ainda mais a sensibilidade dos sensores. Em seguida, o médico liga o aparelho e o equipamento passa a registrar e exibir os impulsos cardíacos em papel especial.
Durante o estudo, o paciente deve estar calmo. Neste momento, você não deve se mover, respirar fundo ou outras ações que possam afetar o resultado. O procedimento leva vários minutos, após os quais os dados recebidos são transmitidos ao cardiologista para descriptografia.
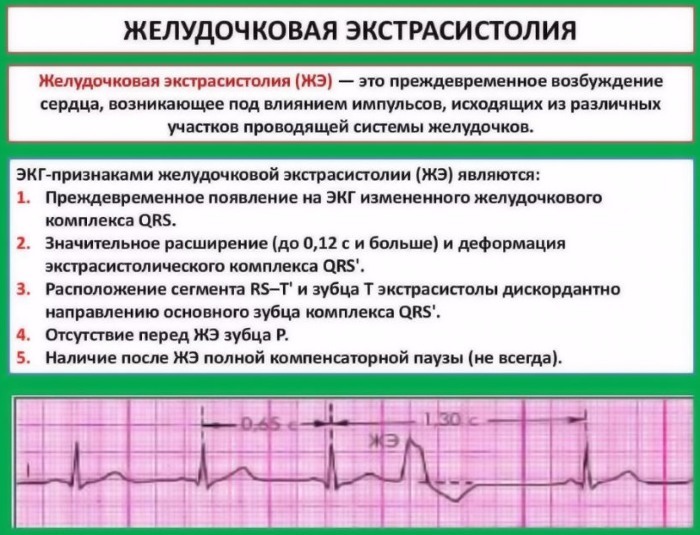
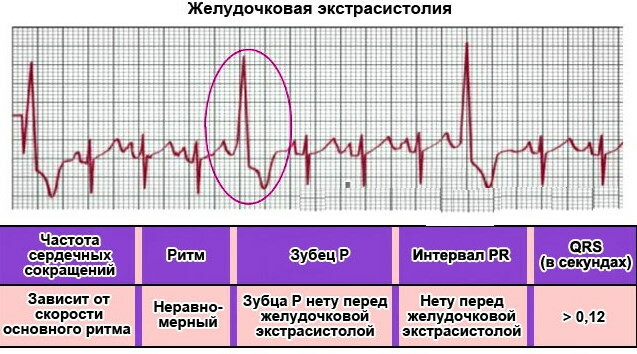
Sinais da doença no ECG, normas e interpretação dos indicadores
Durante a decodificação, o especialista estima a largura e a altura dos dentes. Assim, são determinados os batimentos cardíacos, os intervalos entre as contrações e outras características do coração.

Os sinais característicos do distúrbio são o desaparecimento da onda P atrial. Nesse caso, também ocorre alteração e expansão do complexo ventricular. A onda T muda sua posição para o oposto em relação ao complexo QRS. Após esse complexo, nota-se o surgimento de uma linha reta (isolinha).
Outros sinais da doença durante a decodificação:
- As excitações do ventrículo esquerdo no diagrama têm uma onda R alta e ampla, seguida por uma onda T profunda e negativa na derivação 3, aVF, V1 e V2. Nesse caso, a onda S tem uma aparência mais ampla e profunda. T - alto na 1ª e 2ª derivações, bem como em V5 e V.
- Os complexos do ventrículo direito têm dados opostos. R positivo e T negativo estão localizados na 1ª, 2ª e também nas derivações torácicas esquerdas. Indicadores nas derivações certas e aVF.
- Complexo QRS deformado. É caracterizada pela ausência de uma pausa compensatória. Além disso, está localizado entre as duas contrações usuais.
Graças ao estudo, é possível estabelecer de qual ventrículo emanam as extrassístoles.
Método de diagnóstico alternativo - monitoramento Holter
Batimentos ventriculares prematuros também podem ser detectados com uma montagem de 24 horas ou estudo Holter. É usado como um diagnóstico adicional após um ECG.
Holter ECG é um dispositivo especial em cardiologia que permite monitorar a atividade cardíaca durante vários estados do corpo.
O que o estudo ajuda a estabelecer:
- Determinação do número exato de extrassístoles decorrentes por dia.
- Estabelecendo a causa de origem.
- Contando emparelhados, extrassístoles em grupo.
- Determinação da relação entre a violação resultante e os fatores de provocação.
- Estabelecer a dependência da patologia durante o repouso noturno e no momento do repouso.
- Rastreando a eficácia do tratamento aplicado.
- Verificar o paciente quanto a outros distúrbios do sistema cardiovascular.
O paciente deve anotar indicadores diários do dispositivo em um diário especial, levando em consideração os intervalos de tempo.
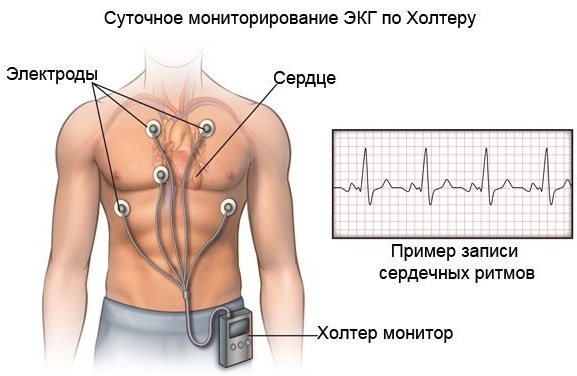
Assim, os dados são registrados nos seguintes períodos de tempo:
- estado de sono (à noite);
- tempo de descanso (durante o dia);
- enquanto come comida;
- com atividade física e estresse;
- quando a condição piora.
Durante a pesquisa, é necessário evitar beber e fumar. Os medicamentos necessários são permitidos. O cardiologista também está envolvido na decodificação dos resultados e indicadores.
Tratamento da extrassístole ventricular
A extrassístole ventricular no ECG permite estabelecer a presença de patologia com alta precisão, o que, por sua vez, auxilia na escolha da opção de tratamento mais adequada.
A terapia da doença é selecionada levando-se em consideração o quadro clínico e a presença de tipos perigosos de extrassístole. Além disso, pode ser medicinal e cirúrgico (dependendo das condições de risco de vida).
Com o desenvolvimento de um distúrbio no contexto de fatores provocadores, eles devem ser completamente eliminados. Esses pacientes devem ser excluídos da dieta de café, bebidas alcoólicas e parar de fumar. Você também deve seguir a rotina diária e observar os regimes de sono-vigília. Em situações de estresse, recomenda-se o uso de sedativos - tintura de motherwort, Valeriana.
Pacientes com uma forma benigna de patologia na ausência de distúrbios hemodinâmicos são prescritos para terapia medicamentosa. Os beta-bloqueadores são mais eficazes - Valocordin, Bisoprolol.
Com a ameaça de distúrbios hemodinâmicos e o desenvolvimento de complicações, a terapia antiarrítmica é realizada. Os agentes de classe 1 são preferidos. Além disso, o tratamento é prescrito para a principal doença que levou ao desenvolvimento do distúrbio.
Na forma maligna da doença, medicamentos como Amiodarona e Sotalol são prescritos. No entanto, eles são recomendados para serem usados em conjunto com beta-bloqueadores. A terapia, neste caso, deve ser realizada apenas em instituição médica sob supervisão de especialistas e com monitoramento constante do ECG. Isso permitirá, se necessário, ajustar a terapia e evitar a morte ou outras condições de risco de vida.
Nas formas malignas da doença, a terapia medicamentosa pode ser realizada por toda a vida. Deve-se ter em mente que alguns medicamentos antiarrítmicos podem levar ao desenvolvimento de tipos mais perigosos de arritmias. A este respeito, tais medicamentos devem ser tomados somente por recomendação do médico e sob sua supervisão.
Como aliviar um ataque
Freqüentemente, a patologia ocorre no contexto de um infarto do miocárdio em rápido desenvolvimento. A condição é perigosa com o desenvolvimento de complicações (fibrilações), portanto, requer assistência urgente.
Alívio de um ataque:
- O uso de lidocaína. O medicamento é administrado por via intravenosa, após o que eles mudam para infusão.
- Na ausência de efeito terapêutico, utiliza-se Novocainamida ou Etacizina.
- Na presença de palpitações, recomenda-se o uso de Cordaron e b-bloqueadores.
- Em caso de patologia decorrente de bradicardia, é necessário o uso de medicamentos como Etmozin ou Ritmilen.
Deve-se ter em mente que as drogas antiarrítmicas só podem ser combinadas se forem absolutamente necessárias, pois tal recepção pode levar a várias complicações.
Quando é necessário fazer a operação
Extrassístole ventricular em um ECG só pode ser determinada por um especialista com alta habilidade na decodificação de dados. A vida do paciente pode depender disso, pois em casos graves, uma operação urgente pode ser necessária.
A intervenção cirúrgica só pode ser realizada de acordo com as indicações do médico em casos graves. Na maioria das vezes, as operações são prescritas para pacientes que apresentam episódios frequentes de extrassístoles e também em caso de intolerância ou ausência da possibilidade de uso prolongado de medicamento drogas.
A técnica de ablação por radiofrequência (RFA) é frequentemente utilizada, o que implica na introdução de um cateter especial na região do coração através de um grande vaso.
Em seguida, o especialista, por meio do equipamento, determina a área patológica e atua sobre ela com radiação de radiofrequência. A operação permite eliminar (queimar) completamente a área problemática. A eficácia do procedimento depende da veracidade da sua implementação e permite eliminar a violação em mais de 90% dos casos.
Em alguns casos, um marca-passo pode ser instalado. A essência da técnica é instalar um dispositivo especial no átrio ou ventrículo. O dispositivo é acoplado a eletrodos que, se necessário, fornecem impulsos elétricos e obrigam o músculo cardíaco a se contrair.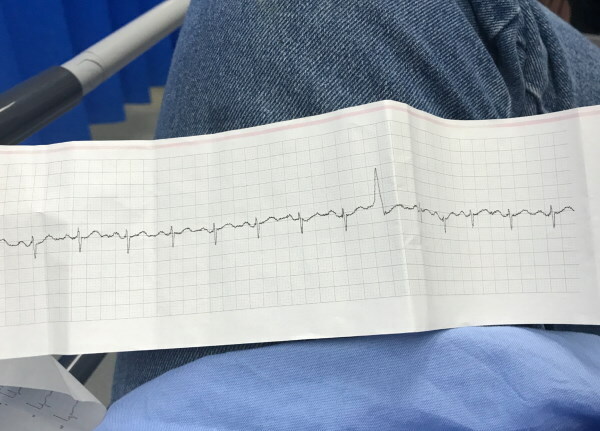
A revascularização miocárdica (shunt, colocação de stent) é eficaz em distúrbios isquêmicos. A operação permite melhorar a condutividade dos impulsos elétricos e reduzir significativamente os riscos de desenvolver patologia.
Em casos raros, com a ameaça de morte súbita, os pacientes podem precisar de um transplante de coração.
Previsão
O prognóstico depende da forma do distúrbio, da presença de complicações e da causa do desenvolvimento. Com os tipos funcionais e idiopáticos da doença, não há ameaça à vida do paciente.
Com lesões orgânicas do coração na ausência de terapia oportuna, a patologia pode levar ao desenvolvimento de insuficiência cardíaca, que, por sua vez, pode levar à morte súbita.
Portanto, se você suspeitar de extra-sístole ventricular, deve consultar imediatamente um especialista. Recomenda-se também a realização de exames preventivos anuais com médico e diagnósticos de ECG. Isso reduzirá os riscos de uma violação e excluirá o desenvolvimento de complicações.
Vídeo sobre extrassístole
ECG com extrassístole:



