Conţinut
- Caracteristicile generale ale bolii
- Etiologie: principalele cauze ale dezvoltării
- Patogenie
- Infectat sau nu
- Simptome și semne
- Forme de bază
- Tabloul clinic al evoluției bolii: faze
- Metode de diagnostic
- Principiile tratamentului tuberculozei pulmonare fibrocavernoase
- Fizioterapie
- Chimioterapie
- Intervenție chirurgicală
- Pneumoliză
- Toracoplastie
- Rezecţie
- Operațiune de deschidere a peșterii
- Reabilitarea și caracteristicile recuperării corpului
- Prognoza pentru viața unei persoane
- Posibile consecințe și complicații
- Prevenirea bolilor
Tuberculoza fibro-cavernoasă este o boală infecțioasă periculoasă cu transmitere de aerosoli (aer) a agentului patogen, caracterizată prin inflamația specifică a țesutului pulmonar. Tratamentul necorespunzător al acestei patologii poate duce la insuficiență cardiopulmonară, atelectazie (indurație), formarea fistulei, sângerări și supurație.

Caracteristicile generale ale bolii
Tuberculoza este diagnosticată în primul rând la adulți. Cea mai mare incidență a bolii se observă în Rusia, Bulgaria, Armenia, Estonia, Georgia și Moldova.
Această patologie se dezvoltă cu un tratament incorect sau prematur al formelor mai ușoare de tuberculoză (infiltrativ, focal, diseminat, complex primar).
Boala se caracterizează prin fibroză (înlocuirea țesutului funcțional cu țesut conjunctiv grosier) și formarea de cavități (cavități în zona decăderii celulare).
Această patologie reprezintă aproximativ 5% din toate cazurile de infecție cu tuberculoză.
Etiologie: principalele cauze ale dezvoltării
Agentul cauzal al bolii este micobacteria. Au fost identificate pentru prima dată de Robert Koch în 1882.
Caracteristicile agentului cauzal al infecției sunt:
- capacitatea de parazitare intracelulară;
- conservarea pe termen lung a mediului (saliva, camere umede și slab ventilate);
- sensibilitate la dezinfectanți pe bază de clor;
- rezistență bună la alcali, acizi, multe antibiotice și la temperaturi scăzute;
- contagiozitate ridicată;
- capacitatea de a forma forme L și persistă mult timp în țesuturi (asimptomatice).
Principalul mecanism de infecție este aerogen (prin aer).
Se disting următoarele căi de transmitere a infecției:
- Aerian (cel mai frecvent). Când strănutați, microbii se răspândesc la 8-9 m. Ele sunt eliberate împreună cu sputa bronhiilor în mediu și intră în căile respiratorii ale persoanelor sensibile.
- Aer și praf. Contează mai puțin.
- Contact și gospodărie. Se realizează prin piele și mucoase. Sursele pot fi jucării, periuțe de dinți, vase, prosoape, salivă și spută a pacienților, mâini murdare, instrumente medicale (sonde, spatule).
- Grad alimentar (pe cale orală). Este rar. Infecția este posibilă atunci când mănâncă carne de animale bolnave (păsări de curte, animale).
- Vertical (de la mamă la făt). Micobacteriile sunt capabile să penetreze bariera placentară și să infecteze fătul.
Cauza infecției este contactul strâns cu o persoană bolnavă sau cu un purtător al infecției.
Principala sursă de infecție este persoanele cu o formă activă (deschisă) a bolii, în care agentul patogen este eliberat în mediu.
Factorii predispozanți includ:
- Fumatul pe termen lung. Contribuie la deteriorarea funcției de barieră a mucoasei bronșice și la întreruperea epiteliului ciliate.
- Prezența silicozei sau silicozei.
- Scăderea imunității (cu infecție HIV, chlamydia, leucemie, insuficiență renală, hepatică și cardiacă, cancer, după radiații și chimioterapie).
- Hipovitaminoză (lipsa vitaminelor în organism). Se observă încălcând absorbția lor (boli cronice, helmintiază) și o nutriție deficitară (lipsa fructelor proaspete, a fructelor de pădure și a legumelor în dietă).
- Condiții de viață precare (lipsă de încălzire și ventilație).
- Diabet.
- Antecedente de intervenții chirurgicale severe.
- Boli respiratorii cronice (astm, BPOC, bronșită).
- Alcoolismul și dependența de droguri.
- Executarea unei pedepse în locuri privative de libertate.
Informații importante: Principiile de bază ale tratamentului tuberculozei coloanei vertebrale și a oaselor la adulți
Grupul de risc include dependenți de droguri, alcoolici, diabetici, prizonieri, refugiați, persoane fără adăpost și persoane cu tulburări de imunodeficiență.
Patogenie
Patogeneza tuberculozei fibrocavernoase se bazează pe următoarele procese:
- Pătrunderea micobacteriilor.
- Deteriorarea țesutului pulmonar și a ganglionilor limfatici.
- Activarea reacțiilor imunologice. Ca răspuns la penetrarea micobacteriilor, crește producția de interferon, lizozimă, sistemul complementului și imunoglobuline. Celulele sunt, de asemenea, activate. Micobacteriile sunt capturate de macrofage și digerate, sau agentul patogen rămâne în fagocit (fagocitoză incompletă).
- Moartea macrofagelor.
- Inflamația granulomatoasă. În țesuturi, se formează tuberculi - granuloame.
- Necroza țesuturilor cu formarea unei cavități - o cavitate. Aceasta este o formațiune rotunjită care măsoară 2-3 cm cu 3 pereți fără inflamație perifocală. Resturile de mase cazeoase rămân pe limitele interioare ale cavității. Pot exista mai multe cavități.
- Fibroză (creșterea excesivă a țesutului conjunctiv aspru cu o scădere a aerisirii plămânilor).
- Înfrângerea pereților bronhiilor.
- Alte modificări morfologice (zone de atelectazie, emfizem, pneumoscleroză).
Infectat sau nu
Această patologie aparține formelor distructive ale tuberculozei. Cu spută, pacienții elimină un număr mare de micobacterii, prin urmare sunt infecțioși pentru alții și trebuie să fie izolați.
Simptome și semne
Cele mai frecvente simptome ale tuberculozei fibrocavernoase sunt:
- Tuse cu flegmă. Este paroxistic, constant, prelungit (mai mult de 3 săptămâni) și trezește adesea pacienții. La tuse, o spută vâscoasă cu miros neplăcut este secretată abundent.
- Hemoptizie. Apare pe un fundal de tuse severă și presiune intratoracică crescută, însoțită de leziuni vasculare.
- Șuierătoare umedă. În majoritatea cazurilor, acestea se aud în lobii superiori ai organului.
- Pierdere în greutate. Motivul este scăderea poftei de mâncare pe fondul intoxicației.
- Temperatura corpului subfebrilă.
- Transpirații abundente. Observat în principal noaptea. Motivul este entuziasmul centrului de termoreglare.
- Slăbiciune și stare de rău. Ele apar atunci când toxinele micobacteriene intră în sânge.
- Piele uscata.
- Amiotrofia.
- Umflătură.
- Semne de insuficiență respiratorie (respirație scurtă, cianoză).
- Durere toracică pe partea afectată.

Forme de bază
Prin natura evoluției bolii, se disting forme stabile și progresive de tuberculoză. În primul caz, nu există exacerbări.
Starea pacienților este stabilă. Cu o formă progresivă, se observă un curs asemănător undelor, în care perioadele de exacerbare sunt înlocuite cu faze de remisie.
Tabloul clinic al evoluției bolii: faze
Se disting următoarele faze ale bolii:
- Decăderea țesuturilor. Simptomele sunt cele mai pronunțate.
- Formarea cavernei. După formarea cavității, simptomele devin rare. Predomină sindromul astenic. Sunt posibile febra moderată și pierderea în greutate.
- Fibroză (întărirea țesuturilor). Apar simptome ale deficienței cronice de oxigen (cianoză ușoară, dificultăți de respirație, slăbiciune, somnolență).
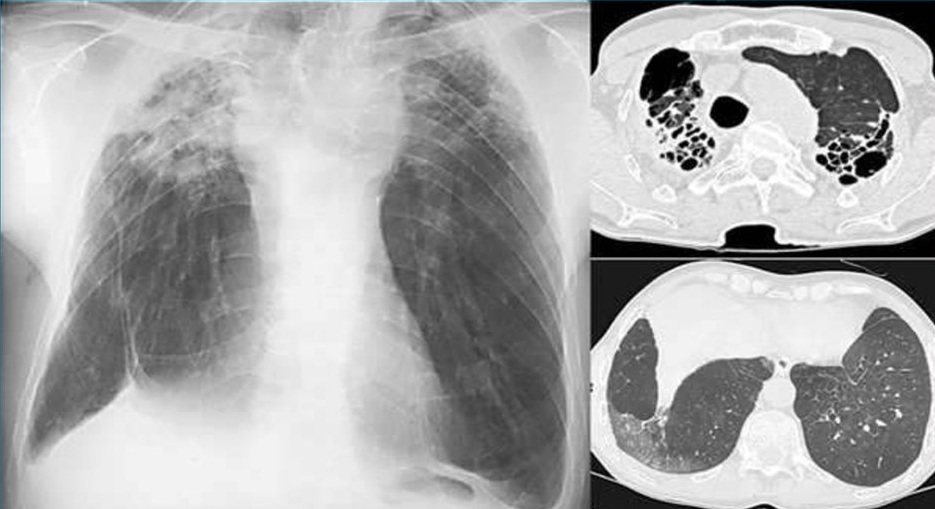
Metode de diagnostic
Metodele pentru diagnosticarea tuberculozei includ:
- Interviu. Vă permite să identificați principalii factori de risc și faptul contactului cu pacienții.
- Percuție (atingere de țesături). Dezvăluie matitatea sunetului în zonele de fibroză.
- Auscultație (ascultare). Dezvăluie slăbirea respirației în locuri de fibroză, rale umede și respirație bronșică. În zona de localizare a peșterilor vechi, se aude un sunet care seamănă cu scârțâitul unei căruțe sau cu un scârțâit. De multe ori auscultația nu este informativă, deoarece cavitățile pot fi „mute”.
- Radiografie. Dezvăluie o scădere a transparenței plămânilor, formațiuni rotunjite, deplasarea mediastinului și a traheei spre leziune, semne de emfizem, modificări ale rădăcinilor. Un simptom al „corzilor întinse” este posibil, atunci când vasele mari sunt definite sub formă de umbre directe.
- Test de sânge clinic. Caracterizat de o accelerare a VSH și o scădere a limfocitelor. Odată cu sângerarea și dezvoltarea anemiei, se observă o scădere a nivelului de eritrocite și hemoglobină.
- Analiza clinică a urinei. Detectează prezența proteinelor.
- Examinarea sputei. Identifică micobacteriile și fibrele elastice care indică defalcarea țesuturilor.
- Scanare CT. Necesar în cazuri îndoielnice. Vă permite să obțineți o imagine detaliată a țesăturilor.
- Testele tuberculinice. Dezvăluie rezultate slab pozitive.
- Bronhoscopie (examinarea mucoasei bronșice).
Informații importante: Tablou clinic și nuanțe ale dezvoltării tuberculozei pulmonare infiltrative
Diagnosticul diferențial se efectuează cu alte forme, inclusiv tuberculom, pneumonie, silicoză și tumori.

Principiile tratamentului tuberculozei pulmonare fibrocavernoase
Tratamentul bolii este complex.
Presupune:
- Izolarea și internarea pacienților. Acestea sunt plasate în dispensare anti-tuberculoză, care sunt situate la periferie sau în afara orașului.
- Eliminarea factorilor provocatori (încetarea fumatului și a băuturilor alcoolice, tratamentul bolilor somatice, normalizarea nutriției).
- Utilizarea medicamentelor (mai multe antibiotice, medicamente simptomatice simultan).
- Furnizarea de odihnă fizică și mentală completă.
- Nutriție completă, bogată în proteine. Vă ajută să faceți față cu cașexia.
- Gimnastica respiratorie.
- Fizioterapie.
Medicatia dureaza 4-6 luni.
Obiectivele terapiei sunt:
- distrugerea micobacteriilor;
- normalizarea greutății;
- eliminarea simptomelor (tuse, febră);
- prevenirea complicațiilor;
- eliminarea insuficienței respiratorii.
Fizioterapie
Dintre metodele fizioterapeutice pentru tratamentul tuberculozei pulmonare fibro-cavernoase, se utilizează terapia cu laser, inductotermia și expunerea cu ultrasunete. Este un adjuvant al terapiei medicamentoase.
Chimioterapie
Principala metodă de tratament este utilizarea agenților antibacterieni sistemici care sunt eficienți împotriva mycobacterium tuberculosis.
Medicamentele de prima linie includ:
- Izoniazidă. Un medicament anti-tuberculoză sub formă de tablete și o soluție injectabilă cu efect bactericid. Este utilizat în scopuri terapeutice și profilactice. Contraindicat în hepatită, hipersensibilitate și copii sub 3 ani. Poate fi administrat intramuscular și intravenos.
- Ethambutol (Ethambusin). Are efect bacteriostatic. Pătrunde rapid în celulele infectate, perturbă sinteza ARN și metabolismul grăsimilor micobacteriilor. Contraindicat în cataractă, disfuncție renală, intoleranță, retinopatie, gută, nevrită optică, uveită și cheratită, femeile însărcinate, femeile care alăptează și copiii cu vârsta sub 13 ani. Rezistența agentului patogen este mai mică de 1%.
- Streptomicină. Antibiotic din seria aminoglicozidelor. Se utilizează sub formă de pulbere, din care se obține o soluție pentru injecție intramusculară. Nu este prescris pentru slăbiciune musculară, endarterită obliterantă, leziuni ale nervilor cranieni, insuficiență cerebrală, disfuncție renală, femeile însărcinate și care alăptează.
- Rifampicină (Rimpin). Antibiotic bactericid din grupul rifamicină. Contraindicat în icter, hepatită și leziuni renale. Se prescrie cu precauție în caz de epuizare.
- Pirazinamidă. Disponibil sub formă de pilule. În concentrație mare, acționează bactericid, distrugând micobacteriile. Nu este prescris pentru insuficiență hepatică.
Avantajele lor sunt eficiența ridicată și capacitatea de a pătrunde în celule.
Medicamentele combinate pentru chimioterapie sunt utilizate pe scară largă, care includ:
- Rifakomb (Tubavit). Conține piridoxină, rifampicină și izoniazidă.
- Ftisopiram. Ingredientele active sunt pirazinamida și izoniazida.
- Laslonvita (Izokomb, Protub-4 Plus, Repin B6). Conține vitamina B6, pirazinamidă, izoniazidă, etambutol și rifampicină.
- Fyzoetam. Conține etambutol și izoniazidă.
Al doilea medicament de linie este Kanamicina, Cicloserina, Protionamida, Etomida și Ciprofloxacina.
În tratament, se utilizează simultan 4-5 medicamente. În faza intensivă a terapiei, doza este mai mare.
Se reduce treptat. La sfârșitul cursului de terapie, se efectuează o examinare de 3 ori a sputei și a radiografiei.
Intervenție chirurgicală
Dacă, în termen de 4-6 luni de la tratamentul medicamentos, cavitatea nu se vindecă și secreția de micobacterii nu se oprește, atunci recurg la intervenție chirurgicală.
Informații importante: Tabloul clinic al dezvoltării tuberculozei pulmonare focale
Sunt posibile următoarele tipuri de intervenții chirurgicale:
- rezecție pulmonară;
- terapia colapsului;
- pneumoliză;
- toracoplastie;
- deschiderea cavității.
Pneumoliză
Pneumoliza este o metodă de tratament chirurgical al tuberculozei, în care, datorită pneumotoraxului, se formează o cavitate artificială între fascia intratoracică și frunza pleurală. Acest lucru vă permite să accelerați vindecarea cavității și să opriți eliberarea micobacteriilor.
Toracoplastie
Toracoplastia implică rezecția (îndepărtarea) coastelor.
Scopul este de a reduce volumul cavității toracice, de a facilita munca pleurei și a plămânilor. Această operație se efectuează atunci când este imposibil să se efectueze un pneumotorax artificial.
Contraindicațiile toracoplastiei sunt insuficiența cardiacă, exacerbarea bolilor existente și prezența cavităților mari.
Rezecţie
Rezecția implică îndepărtarea celor afectați de fibroză și a părții cavernoase a plămânului. Această operație conservă organele și se efectuează sub anestezie generală. După rezecție, este necesară gestionarea căilor respiratorii și expansiunea pulmonară.
Operațiune de deschidere a peșterii
Uneori este necesară o cavernotomie (deschiderea cavității patologice). Se efectuează cu ineficiența tratamentului conservator. Această operație este indispensabilă pentru cavități mari și rigide atunci când rezecția este contraindicată.
Reabilitarea și caracteristicile recuperării corpului
Boala se caracterizează printr-un curs prelungit. Tratamentul poate dura până la șase luni sau mai mult, iar perioada de recuperare este întârziată cu câteva luni.
Reabilitarea pacienților trebuie să includă:
- îmbogățirea dietei cu surse de vitamine, proteine și minerale (fructe, carne, pește, ierburi, fructe de pădure, nuci, legume);
- crearea unui mediu psihoemocional favorabil;
- odihnește într-un sanatoriu;
- fizioterapie;
- somn adecvat pe timp de noapte.
După tratament, toți pacienții care au avut această boală sunt supuși observației dispensare.

Prognoza pentru viața unei persoane
Prognosticul pentru tuberculoza fibrocavernoasă este relativ favorabil. Tratamentul în timp util în majoritatea cazurilor favorizează recuperarea completă.
Peștera se vindecă și se vindecă. Uneori, cavitățile sunt reumplute cu masă cazeoasă. Se formează pseudotuberculoame. Letalitatea este scăzută.
Posibile consecințe și complicații
În cazul tratamentului incorect și prematur, sunt posibile următoarele complicații:
- Sângerări pulmonare. Se manifestă prin hemoptizie.
- Meningita tuberculoasă. Se caracterizează prin inflamația mucoasei creierului. Se manifestă ca o ușoară durere de cap, febră, vărsături, pierderea poftei de mâncare, convulsii și reflexe tendinoase patologice.
- Empiemul pleurei. Inflamația purulentă a foilor pleurale ale plămânilor. Simptomele includ frisoane, febră, transpirații severe, tahicardie, cianoza buzelor, dureri în piept, letargie și dificultăți de respirație severe.
- Formarea fistulelor bronșice. Canal patologic care leagă bronhiile de mediul extern.
- Insuficiență respiratorie. Conduce la hipoxie tisulară.
- Micșorarea plămânului. Este rezultatul fibrozei severe.
- Emfizem. Formarea unor cavități mari de aer cu distrugerea pereților alveolari.
Prevenirea bolilor
Prevenirea tuberculozei este specifică și nespecifică. În primul caz, se efectuează vaccinarea. Imunizarea este necesară pentru nou-născuți și copii cu vârsta cuprinsă între 6-7 ani.
Pentru a preveni tuberculoza, este necesar:
- excludeți contactul strâns cu pacienții;
- renunță la fumat;
- mâncați mai multe fructe și legume;
- ia vitamine;
- să ducă un stil de viață sănătos și activ;
- tratarea în timp util a bolilor cronice;
- îmbunătăți imunitatea.
Aceste măsuri reduc riscul de infecție.