Conţinut
- Pe scurt despre agentul patogen
- Cod ICD-10
- Patogenia (apariția și dezvoltarea) bolii
- Cauzele tuberculozei primare
- Căi de transmisie
- Pentru copii și adolescenți
- Pentru adulti
- Grup de risc
- Simptome primare
- Tuberculoza primară cronică actuală
- Diferențe față de tuberculoza secundară
- Forme ale evoluției bolii
- Intoxicatie tuberculoasa
- Înfrângerea ganglionilor limfatici intratoracici
- Complexul tuberculozei primare
- Metode generale de diagnostic
- Posibile complicații
- La pacienții adulți
- La copii
- Tratamentul tuberculozei primare
- Perioada de recuperare
- Prevenirea bolilor
- Caracteristici ale intoxicației tuberculoase la copii
- Ce se întâmplă în corpul copilului
- Simptomele bolii
- Măsuri de diagnostic
- Tratamentul intoxicației tuberculoase la copii
- Prognoza și consecințele
Tuberculoza primară este o patologie infecțioasă care apare în timpul primului contact al unei persoane cu micobacterii. Mai frecvent la copii. Acesta este un concept colectiv care include intoxicația, complexul tuberculozei primare și afectarea ganglionilor limfatici intratoracici.
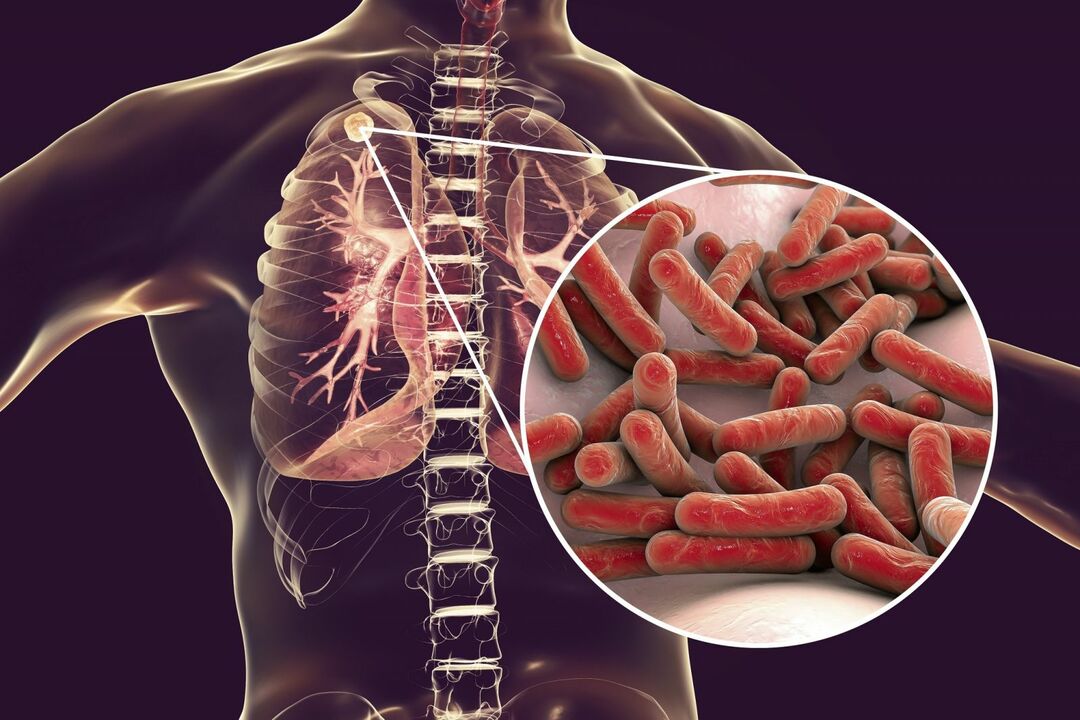
Pe scurt despre agentul patogen
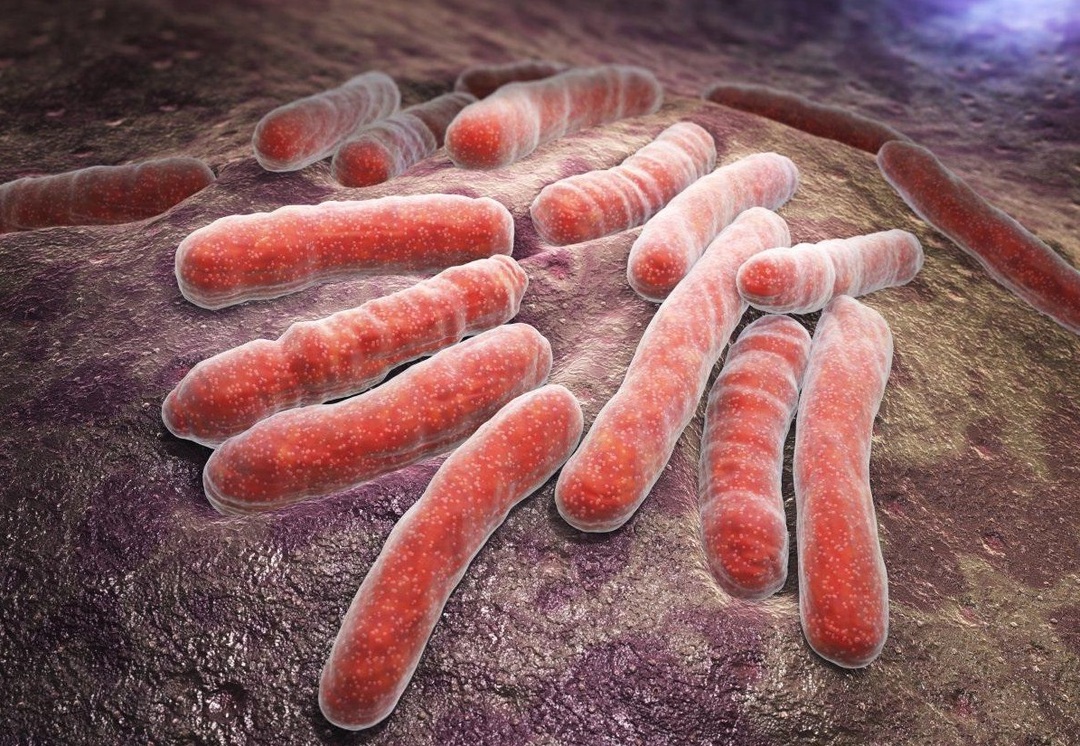
Micobacteriile sunt microorganisme care au următoarele trăsături distinctive:
- aparțin bacteriilor gram-pozitive;
- capabil să paraziteze în interiorul celulelor;
- au o dimensiune de până la 10 microni;
- în formă de tijă;
- rezistent la acizi și la multe antibiotice;
- sunt capabili să-și schimbe structura antigenică și proprietățile morfologice;
- nu formează capsule și spori;
- poate exista în forme L;
- nemişcat;
- crește pe medii nutritive simple;
- rezistent în mediul extern (rezistă la încălzire până la 60 ° C, până la 10 luni depozitat în sputa uscată a unei persoane bolnave);
- sensibil la lumina soarelui.
Acestea sunt transmise de la o persoană bolnavă la o persoană sănătoasă prin aer și obiecte.
Cod ICD-10
Codul ICD-10 pentru această boală este A15-A19. Conceptul de tuberculoză primară include toate cazurile de boală (confirmate și neconfirmate de laborator), cu excepția formelor secundare (focal, infiltrativ, diseminat, miliar, cavernos, cirotic, fibro-cavernos, pneumonie cazeoasă și tuberculoame).
Patogenia (apariția și dezvoltarea) bolii
Infecția tuberculoasă și inflamația specifică se dezvoltă ca urmare a infecției cu micobacterii. Agentul cauzal al bolii se găsește în macroprepararea pacienților. Patogeneza complexului primar se bazează pe:
- contactul cu agentul patogen;
- inflamație granulomatoasă;
- apariția afectului primar (zona afectată);
- limfadenită și limfangită;
- modificări sclerotice;
- necroză cazeoasă (în cazuri severe);
- calcificare (depunere de sare și întărirea țesuturilor).
O caracteristică a tuberculozei ganglionilor limfatici intratoracici este că vasele limfatice nu sunt inflamate, nu există infiltrare în plămâni. Patogeneza se bazează pe hiperplazia țesutului limfoid (creșterea volumului său), inflamația specifică și formarea unei zone de necroză (cazoză).
Procesul implică noduri paratraheale, bronhopulmonare sau de bifurcație. În cursul cronic al bolii, focarele devin mai dense sau se topesc.
În cazul intoxicației tuberculoase, când micobacteriile intră în plămâni, inflamația specifică nu se dezvoltă. Agentul patogen intră în vase și se răspândește în tot corpul. Umflături (granuloame) se formează în țesuturi. Aceasta este o reacție specifică la pătrunderea bacteriilor. Persoanele slăbite (cu diabet, cancer, alcoolism) dezvoltă o intoxicație pronunțată a corpului.
Cauzele tuberculozei primare
Boala începe după infectarea cu tulpini patogene de micobacterii. Acest lucru este posibil direct de la o persoană bolnavă sau indirect (prin articole de uz casnic).
Tuberculoza pulmonară primară se dezvoltă adesea la copii la primul contact cu bacteriile. Adulții sunt mai puțin predispuși să se îmbolnăvească.
Factorii predispozanți includ:
- stres fizic;
- stres;
- alimentație slabă (lipsă de legume, fructe de pădure, fructe în dietă);
- lipsa acută de vitamine;
- locuirea în același apartament cu pacientul;
- fumat;
- dependența de băuturi alcoolice;
- imunodeficiență primară;
- stați în camere întunecate, neventilate și umede.
Căi de transmisie
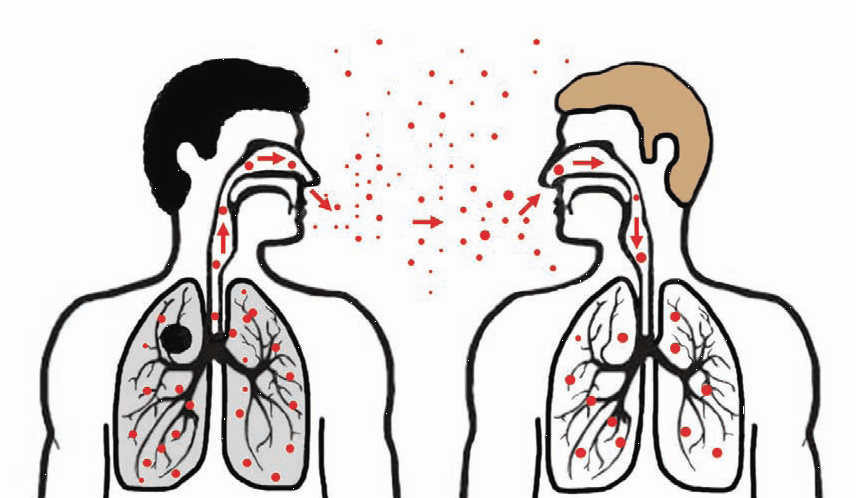
Ftiziologia identifică următoarele metode de transmitere a micobacteriilor:
- În aer. Apare în 90% din cazuri. Un pacient cu tuberculoză activă disipează bacteriile atunci când tuse și strănut împreună cu spută. Agentul patogen se poate răspândi la 8-9 m și poate intra în căile respiratorii ale altor persoane.
- Aer și praf. Micobacteriile se așază pe praf și se reped în sus cu un curent de aer. Așa că intră în nas și gură și de acolo - în trahee, bronhii și plămâni.
- Contact și gospodărie. Se realizează prin diverse articole de igienă casnică și personală (prosoape, periuțe de dinți, vase).
- Alimentară. Infecția apare atunci când mănâncă carnea unui animal bolnav (bovine), lapte sau prin mâinile murdare.
- Vertical (pentru un copil de la o viitoare mamă in utero).
Informații importante: Caracteristicile dezvoltării și evoluției tuberculozei pulmonare miliare
Principalul mecanism de infecție este aerogen.
Pentru copii și adolescenți
Micobacteriile pătrund în corpul copilului pe calea aerului, a alimentelor, a contactului-gospodărie și a căilor mixte. Posibilă infecție în timpul nașterii și prin înghițirea lichidului amniotic.
Cel mai adesea, infecția apare acasă de la adulți. Mai rar - în grădinițe, școli și alte grupuri organizate. Există cazuri de infecție nosocomială. Copiii cu vârsta sub 2 ani sunt cei mai sensibili la tuberculoză.
Pentru adulti
Adulții, în majoritatea cazurilor, se infectează prin aer. Este posibil să aveți o infecție atunci când utilizați aceleași feluri de mâncare cu un pacient, în timpul sărutării, atunci când vizitați un dispensar anti-tuberculoză, unde se află rudele bolnave, în locuri publice.
Este foarte probabil să se infecteze prin contactul cu tuse a persoanelor cu o formă activă a bolii.
Grup de risc
Include următoarele categorii de persoane:
- Infectat cu HIV;
- copiii născuți de mame bolnave;
- nevaccinat;
- fumători;
- persoanele care suferă de dependență de alcool;
- pacienții cu diabet zaharat și leucemie;
- având boli cronice.
Persoanele cu sistem imunitar slăbit au o rezistență scăzută la infecție. Acest lucru este posibil după un curs de chimioterapie sau radiații, cu activitate fizică insuficientă, dependență de droguri, patologie endocrină și administrarea de imunosupresoare (corticosteroizi, citostatice).
Simptome primare
Manifestările depind de forma clinică a tuberculozei. Cele mai frecvente semne ale bolii:
- temperatura corpului crescută;
- tuse uscată sau productivă (flegmă);
- transpiraţie;
- slăbiciune;
- stare de rău;
- dispnee;
- dureri în piept;
- Noduli limfatici umflați;
- pierdere în greutate;
- pierderea poftei de mâncare;
- paloarea pielii.
Perioada timpurie a infecției cu tuberculoză primară poate fi slabă sau asimptomatică.

Tuberculoza primară cronică actuală
Se caracterizează printr-un curs lung cu faze de exacerbare și remisie. Tuberculoza primară cronică poate dura câțiva ani. De multe ori se desfășoară sub masca unei alte patologii (bronșită cronică).
Diferențe față de tuberculoza secundară
Tuberculoza primară și secundară au patogeneză și prezentare clinică diferite. Formele secundare apar cu răspândirea hematogenă sau limfogenă a micobacteriilor. Pe fondul contactului repetat cu agentul patogen, se dezvoltă o reacție inflamatorie pronunțată cu infiltrare tisulară. În formele secundare de tuberculoză, leziunile pulmonare locale sunt combinate cu simptome generale de intoxicație. De asemenea, cu această patologie, alte organe sunt adesea afectate (piele, rinichi, oase, membrane ale creierului), apar reacții paraspecifice.
Forme ale evoluției bolii
Aloca:
- tuberculoza ganglionilor limfatici intratoracici;
- complex primar;
- intoxicație tuberculoasă.
Distingeți infecțiile pulmonare și extrapulmonare.
Intoxicatie tuberculoasa
Această patologie se caracterizează prin intoxicația corpului și absența focarelor locale în plămâni și alte organe. Acesta reprezintă aproximativ 10% din toate cazurile de tuberculoză primară. Majoritatea copiilor sunt bolnavi. Boala este acută și cronică. Intoxicația tuberculoasă este indicată de absența modificărilor cu raze X și de un test Mantoux pozitiv (diaskintest).
Înfrângerea ganglionilor limfatici intratoracici
Cu această formă a bolii, exclusiv ganglionii limfatici intratoracici sunt afectați fără implicarea vaselor limfatice și a țesutului pulmonar. Infiltratele nu sunt detectate. Boala apare la tineri cu vârsta cuprinsă între 18-25 de ani și copii. Această patologie se caracterizează printr-un curs lung și o regresie lentă. Cea mai severă tuberculoză apare la copiii cu vârsta sub 3 ani. Există următoarele forme ale acestei patologii:
- asemănătoare unei tumori;
- mic;
- infiltrativ.
Informații importante: Informații despre bacilul patogen al lui Koch
Complexul tuberculozei primare
Este adesea asimptomatic și subacut. Mai rar, clinica seamănă cu pneumonia. Copiii și adolescenții sunt bolnavi. Componentele complexului sunt afectarea primară, limfangita și limfadenita.
Metode generale de diagnostic
Dacă suspectați tuberculoza, trebuie să contactați un fizioterapeut, un medic generalist sau un medic pediatru. Pentru a face un diagnostic, aveți nevoie de:
- Colectarea anamnezei vieții și a bolilor. Medicul identifică principalele plângeri, factori de risc, posibile condiții de infecție, căile de transmitere a agentului patogen, persoanele de contact și sursa infecției.
- Examinare fizică. Include auscultația plămânilor și a inimii, percuția, măsurarea presiunii, palparea ganglionilor limfatici, numărarea frecvenței respiratorii și a pulsului.
- Inspectie vizuala. Odată cu dezvoltarea bronhoadenitei pe fondul tuberculozei ganglionilor limfatici intratoracici, se relevă expansiunea vaselor mici în piept și spate.
- Analize clinice ale sângelui și urinei. Intoxicarea este indicată de leucocitoză, VSH accelerată, deplasarea formulei spre stânga și eozinofilie.
- Analiza bacteriologică a sputei și tampoanelor. Micobacteriile nu sunt detectate.
- Testele tuberculinice (Diaskintest, Mantoux). Reacția este pronunțată sau hiperergică. Un criteriu valoros de diagnostic este îndoirea probelor (primul rezultat pozitiv după toate cele negative).
- Examinarea cu raze X a plămânilor. În complexul tuberculos primar, se dezvăluie o ușoară întunecare rotunjită (afectare primară) și semne de limfadenită. Cu un curs lung, focalizarea Gon cu dimensiuni de până la 1 cm și apar calcificări. În tuberculoza VLHL, există o modificare a rădăcinilor plămânilor.
- Testul cu cantiferon.
- Bronhoscopie.
- Imunoanaliza enzimei T-Spot.
- Scanare CT.
- Bronhoscopie.
- Biopsie ganglionară. Patologia bolii este studiată. În tuberculoză, micobacteriile și celulele imune se găsesc în focarele de abandon.
Posibile complicații
Cele mai des observate (indiferent de localizarea procesului patologic):
- răspândirea infecției la alte organe și sisteme (leziuni ale pielii, ochilor, rinichilor, vezicii urinare, creierului);
- dezvoltarea tuberculozei pulmonare secundare și extrapulmonare;
- inflamația mucoasei creierului (meningită);
- formarea de fistule între ganglioni limfatici și bronhii;
- sângerare;
- formarea bronșiectaziei (zone de expansiune a alveolelor);
- atelectazie (aerisire scăzută a plămânilor);
- bronholitiaza (apariția pietrelor în lumenul bronhiilor);
- hemoptizie;
- încălcarea inimii (cu intoxicație);
- cașexie (irosire);
- pleurezie;
- hepatosplenomegalie (mărirea ficatului și splinei).
La pacienții adulți
La adulți, pe fondul tuberculozei, apar adesea forme secundare (focale, miliare, cavernoase). În acest caz, este posibilă fibroza pulmonară, necroza, formarea unui abces și a cariilor tisulare, sepsis.
La copii
Cele mai frecvente complicații la copii sunt pierderea în greutate, întârzierea fizică, sindrom astenico-vegetativ sever, atelectazie, emfizem și cardiopulmonar cronic eșec.
Tratamentul tuberculozei primare
Toate variantele cursului de tuberculoză sunt tratate după un consult medical într-un spital. Durata terapiei este de la 6 luni la 1,5 ani.
Criteriile pentru recuperare au fost testele negative pentru tuberculină și testele bacteriologice, fără clinică și o imagine normală cu raze X.
Tratamentul pentru forma primară de tuberculoză vizează eliminarea simptomelor bolii, prevenirea progresiei, curățarea țesuturilor de micobacterii și prevenirea complicațiilor. Terapia complexă implică:
- Utilizarea pe cale orală sau injectabilă (intramusculară) a medicamentelor anti-tuberculoză pentru chimioterapie. Se prescriu 3-4 medicamente deodată. Începeți cu o linie de medicament. Acestea includ streptomicină, pirazinamidă, etambutol, rifampicină și izoniazidă. Ele pot fi înlocuite cu agenți combinați (Rifacomb, Phthisoetam). În caz de intoleranță, ineficacitate sau incapacitate de utilizare a acestor medicamente, se utilizează 2 medicamente de linie (cefalosporine, Cicloserină, Kanamicină).
- Utilizarea agenților auxiliari (hepatoprotectori, imunomodulatori).
- Fizioterapie. În caz de intoxicație, plasmafereza este eficientă.
- Dieta - pentru a îmbogăți corpul cu vitamine și substanțe nutritive. Sunt utile legumele, carnea, fructele de mare, nucile, ierburile, sucurile, fructele de pădure și fructele.
- Gimnastica respiratorie.
- Intervenție chirurgicală. Este necesar pentru formarea de tuberculom, supurație, sepsis, empiem, distrugerea țesuturilor și a cavităților.
- Respectarea repausului de pat.
- Bea multe lichide.
- Măsuri de detoxifiere (cu intoxicație tuberculoasă).
Informații importante: Tabloul clinic al evoluției tuberculozei intestinale la un adult
Perioada de recuperare
Este recomandabil să trimiteți copiii care și-au revenit în școli specializate și grădinițe. Acestea sunt puse la înregistrarea dispensarului. Tratamentul spa are o mare importanță în perioada de reabilitare. Pentru întărirea sistemului imunitar, se recomandă administrarea de multivitamine (Supradin, Vitrum Kids, Complivit, Vitrum).
Se acordă multă atenție nutriției copiilor. Următoarele alimente trebuie să fie prezente în dietă:
- fructe de padure si fructe proaspete;
- legume;
- carne;
- Peste si fructe de mare;
- verdeaţă;
- nuci;
- supe;
- terci;
- brânză de vaci și alte produse lactate;
- ouă;
- sucuri.
Intervențiile chirurgicale, călătoriile, zborurile, situațiile stresante, suprasolicitarea fizică și vaccinările nu sunt recomandate imediat după boală. Părinții trebuie să-și ajute copiii să depășească problemele fiziologice și să ofere confort psihologic. Adulții aflați în perioada de recuperare trebuie să renunțe la fumatul și băuturile alcoolice.

Prevenirea bolilor
Distingeți între prevenirea primară, secundară și terțiară a tuberculozei. Clasificarea evidențiază măsuri preventive specifice și nespecifice. Prima este imunizarea. Aceasta implică introducerea vaccinului BCG sau BCG-M la copii în prima săptămână de viață și la vârsta de 6-7 ani.
Medicamentul este disponibil sub formă de liofilizat (pulbere) pentru a obține o soluție. Compoziția include micobacterii vii slăbite. Ele formează o imunitate stabilă la tuberculoză la persoana vaccinată. Contraindicațiile sunt prematuritatea, intoleranța la componente, tumorile maligne, infecțiile acute și imunodeficiența primară. Soluția este injectată intradermic.
Măsurile preventive nespecifice sunt:
- creșterea rezistenței generale;
- excluderea contactului cu purtătorii de infecție și pacienți;
- fluorografie periodică (o dată pe an);
- controale medicale periodice;
- efectuarea unui test Mantoux în școli și grădinițe;
- izolarea pacienților și tratamentul lor în timp util;
- munca sanitara si educativa;
- administrarea de vitamine;
- purtarea echipamentului individual de protecție (măști) în contact cu pacienții.
Caracteristici ale intoxicației tuberculoase la copii
Aceasta este o formă pronunțată clinic a bolii. De multe ori apare ca gripa și ARVI. Sursa este cel mai adesea un pacient cu o formă activă (deschisă), în care micobacteriile, împreună cu sputa, sunt eliberate în mediul extern.
Ce se întâmplă în corpul copilului
Anatomia patologică distinge următoarele procese care apar în corpul copiilor cu tuberculoză:
- inflamație specifică, granulomatoasă;
- bacteriemie (intrarea agentului patogen în fluxul sanguin);
- formarea granuloamelor în ganglionii limfatici;
- răspuns imun pronunțat.
Simptomele bolii
Intoxicația timpurie poate fi însoțită de cefalee, pierderea poftei de mâncare, lacrimă a copiilor, oboseală generală, deteriorare somn, febră slabă, transpirație, dispepsie (dureri abdominale, tulburări de scaun), ganglioni limfatici umflați și paloare piele. Eritemul nodos și alte simptome ale pielii (infiltrate congestive) sunt frecvente.
Intoxicația târzie se caracterizează prin limfopoliadenită (afectarea unui număr mare de ganglioni limfatici), inflamația structurilor oculare, hipotensiune arterială, tahicardie, febră și scădere în greutate.
Măsuri de diagnostic
Diagnosticul se face pe baza rezultatelor sondajului, examinării, radiografiei, testelor de tuberculină și testelor clinice. Probele sunt pozitive.
Tratamentul intoxicației tuberculoase la copii
Tratamentul include chimioterapie (utilizarea a 3-4 antibiotice simultan), nutriție bună, desensibilizare a corpului și odihnă într-un sanatoriu. Medicamentele se iau mult timp și continuu (până la un an).
Prognoza și consecințele
Cu o terapie la timp, medicii prezic un rezultat favorabil al bolii. Terapia medicamentoasă reduce riscul de a dezvolta forme mai severe de tuberculoză.