Inhalt
- Allgemeine Informationen zur Krankheit
- Krankheitscode nach ICD-10
- Detaillierte Pathogenese
- Infektionswege der Knochentuberkulose
- Klassifizierung nach Läsionen
- Andere provozierende Faktoren
- Die ersten Anzeichen und Symptome
- Nach dem Fokus der Läsion (Tabelle)
- Allgemeines Krankheitsbild
- Gibt es Unterschiede zwischen Kindern und Jugendlichen?
- Mehr über Spinaltuberkulose
- Über tuberkulöse Gelenkschäden
- Seltene Formen der Krankheit
- Spina ventosa tuberculosa
- Tuberkulöse Ostitis kavernös
- Ponce-Krankheit
- Still-Shoffard-Krankheit
- Besonderheiten des Kurses bei Kindern
- Diagnose von Knochentuberkulose
- Untersuchung und Anamnese
- Klinische Aktivitäten
- Radiographie
- Labortests
- Standardbehandlungen
- Chemotherapie
- Operativer Eingriff
- Orthopädische Hilfsmittel
- Abszessktomieverfahren
- Physiotherapie
- Komplexe Bewegungstherapie
- Sanatoriumsbehandlung
- Traditionelle Medizin zur Linderung
- Mögliche Komplikationen
- Patientenprognose
Heute liegt die Inzidenzrate der Knochentuberkulose im Verhältnis zu anderen Lokalisationen der Tuberkulose-Infektion bei mehr als 20 %. Schwierigkeiten bei der Früherkennung und eine Zunahme von Infektionen mit resistenten Erregerstämmen erhöhen das Risiko einer Invalidität des Patienten.

Allgemeine Informationen zur Krankheit
Osteoartikuläre Tuberkulose ist eine durch Mykobakterien (MBT) verursachte Infektionskrankheit, die zu den sogenannten. Gruppe des Tuberkulosekomplexes. Der Tuberkelbazillus hat eine Reihe von Merkmalen.
Es gehört zur Gruppe der säureresistenten Erreger und neigt zur Mutation, was seine Fähigkeit zur Bildung antibiotikaresistenter Stämme bestimmt.
Krankheitscode nach ICD-10
Laut der Internationalen Klassifikation der Krankheiten (ICD-10) hat die Tuberkulose der Knochen und Gelenke den Code A 18.0+ „Tuberkulose anderer Organe“.
Detaillierte Pathogenese
Knochentuberkulose wird durch eine Sekundärinfektion verursacht. Bei Tröpfchen in der Luft wird ein Infektionserreger von einem Patienten auf einen gesunden Menschen übertragen und setzt sich in den unteren Lungenlappen und Alveolen ab. Bei Vorliegen entsprechender endogener Bedingungen bildet sich dort ein primärer Fokus. Es ist klein, begrenzt und anfällig für Verkalkung.
Aus dem Infektionsherd in der Lunge tritt das Büro mit Blut- oder Lymphfluss ein:
- spongiöses Knochengewebe;
- Epiphysen des Oberschenkelknochens, des Oberarmknochens;
- der Kopf der Knochen des Unterschenkels, Unterarm;
- Wirbel, weil sie reichlich von Blutgefäßen durchdrungen sind.
Im Knochengewebe tritt unter dem Einfluss des sich vermehrenden MBT ein Entzündungsprozess auf und es bilden sich Granulome - Tuberkel. Sie sind selten Einzelgänger. Mit fortschreitender Entzündung und aktiver Vermehrung verschmelzen die Erreger und bilden die sogenannte. Konglomerat-Tuberkel, das wie gräuliche Knötchen aussieht, die in Gruppen gesammelt sind. Konglomerate sind von Granulationen umgeben. Der Wechsel von letzteren und Tuberkel ist charakteristisch für die normale Gewebereaktion als Reaktion auf die Einschleppung eines Erregers.
Häufig wird jedoch eine atypische Gewebereaktion beobachtet, bei der Folgendes festgestellt wird:
- Proliferation von Bindegewebe mit einer kleinen Menge an Granulomen (faserige Form);
- Überwucherung instabiler, blutender Granulome mit geringer Menge (Pilz).
Die pilzartige Form ist besonders charakteristisch für tuberkulöse Läsionen der Synovialmembran der Gelenke.
Käsiger (käsiger) Gewebezerfall kann innerhalb des Tuberkels beginnen und sich allmählich auf benachbarte Gewebe ausbreiten. Unter günstigen Bedingungen ist der Nekroseherd mit starkem Bindegewebe überwuchert und sogar vernarbt. Der Prozess kann mit dem Verlust von Calciumsalzen einhergehen - Verkalkung.
Unter ungünstigen Bedingungen erfasst der pathologische Prozess weiterhin neue Gewebebereiche. Wenn nekrotische Massen aus Fisteln isoliert werden, ist Tuberkulose ansteckend. Um den Herd der käsigen Nekrose herum treten exsudative Veränderungen auf: Flüssigkeitsaustritt in die Umgebung, Ödembildung und Entwicklung eines neuen Entzündungsortes.
In solchen Fällen kommt es im Fokus oft zu einer Auflösung des Inhalts und zur Zerstörung von Geweben unter Bildung von Hohlräumen - Kavernen. Die Anlagerung von eitrigen Bakterien fördert die Eiterung und Zerstörung. Wenn sich die Infektion ausbreitet, werden periartikuläre und artikuläre Elemente erfasst.
Infektionswege der Knochentuberkulose
Wege der Primärinfektion mit Mykobakterien:
- Aerogen (Luft, Inhalation) - Das Eindringen von Bakterien in die Atemwege einer gesunden Person erfolgt bei engem Kontakt mit einer infizierten Person.
- Nahrungsmittel (Nahrung oder enteral) - der Erreger gelangt mit kontaminierten Lebensmitteln in das Verdauungssystem: Milch, Fleisch.
- Pharyngo-oral (gemischt) - MBT dringt sofort auf die Schleimhaut von Mund und Nasopharynx ein. Dieser Infektionsweg führt zu einer Infektion der Halslymphknoten.
- Kutan (kutan) - durch die beschädigte Epidermis gelangt das Büro sofort in das Lymphsystem.

Intrauterine Infektionen sind selten. Es ist nur mit Pathologie der Struktur der Plazenta möglich.
Lymphogene und Kontaktwege der Infektion sind bei der Tuberkulose der Knochen des Brustskeletts häufiger. Die Rippen und Wirbel, die direkt mit dem Brennpunkt in der Lunge in Kontakt stehen, sind beschädigt.
In diesem Fall wird die Ausbreitung des Prozesses von der Außenseite des Knochens nach innen und bei hämatogen dagegen von innen nach außen festgestellt.
Klassifizierung nach Läsionen
Abhängig von der Lage des pathologischen Fokus wird Tuberkulose unterschieden:
- Die Wirbelsäule (Spondylitis) ist eine der schwersten Formen, hauptsächlich sind die Wirbelkörper betroffen und seltener die Bögen, Dornfortsätze.
- Knie (Antriebe) - manifestiert sich häufiger bei Jugendlichen, da große Knochen während des Wachstums am anfälligsten sind.
- Das Hüftgelenk (Coxitis) – auch häufig bei Kindern zu finden – führt zu Verformungen und Verkürzungen der unteren Extremität.
- Knöchel und Fuß - begleitet von der Bildung von Fisteln, Verschmelzung der Gelenkflächen (Ankylose).
- Schulter.
- Handgelenke.
- Ellenbogen - selten.
- Röhrenknochen - Schäden am Knochen selbst sind selten, da sich im Inneren ein gelbes Knochenmark befindet, dessen Resistenz gegen Infektionserreger höher ist als die von rotem Knochenmark.
Andere provozierende Faktoren
Entscheidend ist der immunbiologische Faktor. Es bestimmt nicht nur das Auftreten eines Sekundärprozesses im Osteoartikulärapparat, sondern auch die Merkmale des Krankheitsverlaufs. Vererbung spielt eine untergeordnete Rolle. Es gibt keine Hinweise auf eine familiäre Prädisposition für diese Pathologie.

Andere Gründe:
- übermäßige körperliche Aktivität;
- kühlendes Mikroklima;
- Stress und neuropsychiatrische Störungen;
- Gelenk- und Knochenverletzungen;
- ungünstige sozioökonomische Lebensbedingungen;
- Erschöpfung, unausgewogene Ernährung;
- Sucht (Droge, Alkohol);
- chronische infektiöse Pathologien;
- erhöhte Sensibilisierung des Körpers gegenüber dem Erreger;
- pathologische Impfreaktion.
Die ersten Anzeichen und Symptome
Die Symptome hängen vom Stadium der Krankheit ab. Im Anfangsstadium tritt ein Entzündungsherd im roten Knochenmark im Bereich neben der Epiphysenfuge auf. Zu diesem Zeitpunkt gibt es keine klinischen Manifestationen. Die ersten Anzeichen der Krankheit:
- milder Schmerz;
- leichte Lahmheit;
- fehlende radiologische Zeichen.
Die arthritische Phase ist durch eine Zunahme lokaler Symptome gekennzeichnet:
- Gelenkschmerzen, die sich während der Bewegung verschlimmern;
- eine Zunahme des Gelenkvolumens;
- Glätten der Konturen des Gelenks;
- Muskelatrophie der unteren Extremitäten oder des Schultergürtels;
- Hypertrophie des Unterhautfettgewebes.
In diesem Stadium werden allgemeine und radiologische Zeichen verstärkt.
In der postarthrischen Phase lässt die Entzündung nach und die mit der Pathologie einhergehenden Symptome verschwinden. Auf Komplikationen wird hingewiesen:
- Ankylose;
- gemeinsame Kontrakturen;
- unphysiologische Position der Extremität;
- Funktionsstörungen.
Wichtige Informationen: Das klinische Bild der Entwicklung der kavernösen Lungentuberkulose bei Erwachsenen
Nach dem Fokus der Läsion (Tabelle)
Die folgende Tabelle zeigt Anzeichen einer Pathologie in verschiedenen Phasen und mit verschiedenen Lokalisationen der Läsion:
| Lokalisierung des Fokus | Phasen des pathologischen Prozesses und die entsprechenden Anzeichen | ||
| Initial | Hoch | Dämpfung | |
| Wirbelsäule |
|
|
|
| Hüftgelenk |
|
|
|
| Knie |
|
|
|
| Knöchel und Fuß |
|
|
|
| Schultergelenk |
|
|
|
| Handgelenk- und Handknochen |
|
|
|
Allgemeines Krankheitsbild
Bei der Analyse der Manifestationen der Pathologie kann man allgemeine Symptome in den entsprechenden Entwicklungsstadien feststellen. Nicht nur die in der Tabelle aufgeführten lokalen Manifestationen ähneln sich, sondern auch die Anzeichen einer allgemeinen Sensibilisierung des Körpers:
- erhöhte Schwäche;
- Schwindel;
- Übelkeit, Erbrechen;
- schnelle Ermüdbarkeit;
- verminderte Leistung;
- Verlust von Appetit;
- unruhiger Schlaf (insbesondere bei Kindern);
- subfebrile Temperatur, die periodisch auf Fieber ansteigt;
- starkes Schwitzen.

Wenn im Anfangsstadium Vergiftungszeichen minimal sind oder fehlen, werden sie auf dem Höhepunkt des pathologischen Prozesses ausgeprägt und klingen in der Endphase wieder ab.
Gibt es Unterschiede zwischen Kindern und Jugendlichen?
Bei Kindern schreitet die Krankheit mit schwereren Symptomen und schwerwiegenden Folgen fort. Diese Eigenschaft ist auf die Unreife der Knochen und des Nervensystems zurückzuführen.
Große Läsionen finden sich in den Wachstumszonen der Knochen, das Knorpelgewebe der Gelenke baut sich viel schneller ab, was zu einer Ankylose führt. Wenn die Pathologie bei Erwachsenen ohne Operation geheilt werden kann, muss ein kleines Kind und ein Jugendlicher operiert werden, um Komplikationen zu vermeiden. Nach sofortiger Entfernung der betroffenen Läsion verschwinden alle oben genannten Verstöße:
- Muskeltonus und -volumen werden wiederhergestellt;
- demineralisierte und destruktive Bereiche werden verdichtet, die Knochenarchitektur wird wiederhergestellt;
- die Hemmung des longitudinalen Knochenwachstums stoppt.
Nekrotische und dystrophische Veränderungen stören das Knochenwachstum und führen zu Skelett-, Haltungs- und Gliedmaßenanomalien. Große Röhrenknochen werden kürzer und dünner. Bei tuberkulösem Trieb und Coxitis kann die Wachstumsverzögerung der Extremität 15-20 cm betragen. Dies ist nicht nur für die betroffenen Knochen typisch, sondern auch für andere, die weit vom Fokus entfernt sind.
Die Tuberkulose-Infektion unterdrückt die Funktionen aller Wachstumszonen der Extremität. Kinder haben ein höheres Risiko für Behinderungen und irreversible Skelettveränderungen.
Mehr über Spinaltuberkulose
Dies ist eine der häufigsten und häufigsten Arten von Pathologien. Dieses Phänomen ist auf die Struktur der Wirbelsäule und ihre Rolle bei der Aufrechterhaltung einer aufrechten Haltung zurückzuführen, die die motorische Funktion gewährleistet.
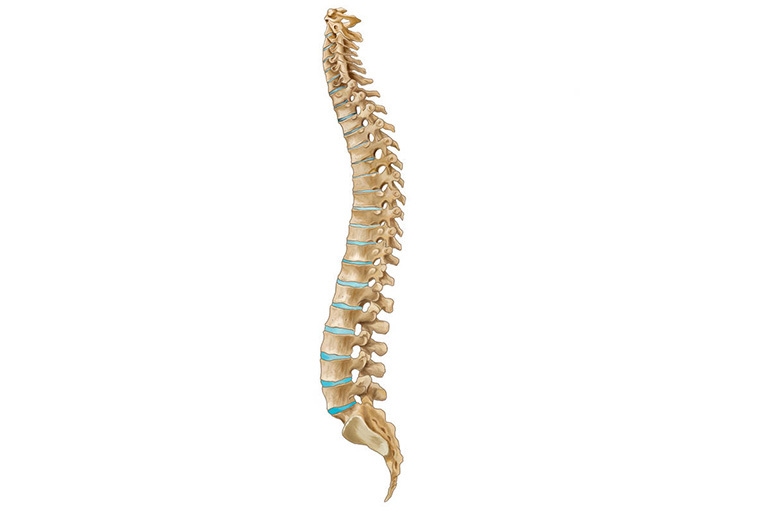
Die Entzündung (Spondylitis) beginnt in der schwammartigen Substanz des Wirbelkörpers und selten in den Dornfortsätzen und -bögen, da diese im Aufbau flachen Knochen ähneln. Der Prozess kann 1 bis 3 Wirbel betreffen. Im weiteren Verlauf der Erkrankung können sich bis zu 10 Segmente der Wirbelsäule verändern.
Die Krankheit führt zu einer Erweichung und Schwächung des Wirbels. Unter dem Druck der darüber liegenden Abschnitte kommt es zu einer keilförmigen Verformung des Wirbelkörpers und einer Kompression des Nucleus pulposus, der Bandscheiben und der Nervenenden.
Mit dem Fortschreiten der Pathologie geht die Entzündung auf die angrenzenden Abschnitte und Gewebe über:
- das Rückenmark, das neurologische Störungen verursacht (Parese, Lähmung, Störung der Beckenorgane);
- Nucleus pulposus und Bandscheiben, mit einer Abnahme der Höhe der Wirbelsäule und ihrer Krümmung;
- angrenzenden Weichteilen, in denen sich häufig Tropfabszesse bilden, kann sich eine Sekundärinfektion anschließen und Fisteln auftreten.
Kleine Zwischenwirbelgelenke sind selten am pathologischen Prozess beteiligt. Bei ihnen treten am häufigsten degenerative Veränderungen auf, die zu einem Mobilitätsverlust der Wirbelsäule führen - ankylosierende Spondyloarthrose.
Komplikationen nach Beseitigung der aktiven Entzündung sind schwerwiegend.
Es können Lähmungen, irreversible Krümmungen der Wirbelabschnitte, Höcker, Deformitäten der Brust, Verdrehen und Schiefen des Beckens auftreten.
Über tuberkulöse Gelenkschäden
Am häufigsten sind große Röhrenknochen infiziert. In ihren periartikulären Köpfen befindet sich ein rotes Schwammgewebe, in das Kochs Stäbchen durch die Blutbahn eingebracht werden. Die Entzündung wird von der Bildung von Tuberkel begleitet, die zu Konglomeraten verschmelzen. In den Formationen tritt eine käsige Nekrose auf.
Wichtige Informationen: Das klinische Bild der Entwicklung einer fokalen Lungentuberkulose
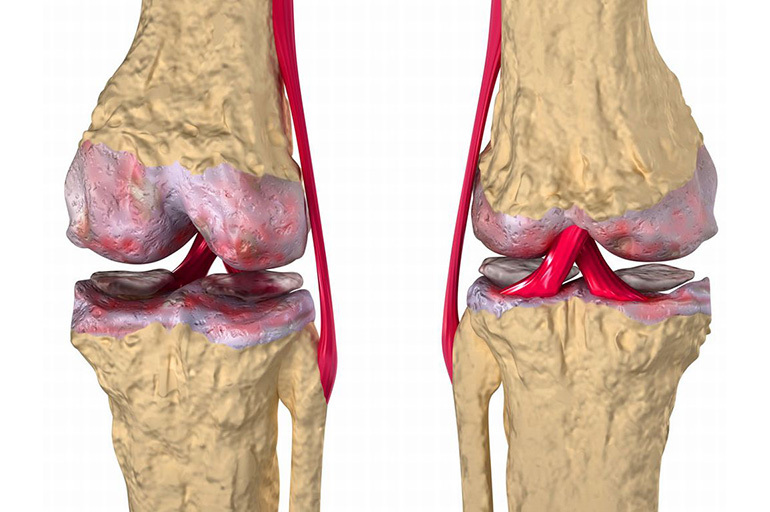
Allmählich breitet sich die Entzündung auf die Gelenke aus. Die Pathologie umfasst das Synovium. Als Folge einer Entzündung kommt es zu einem Erguss in die Gelenkhöhle, das Gelenk wird deformiert, die Beweglichkeit nimmt ab und es entwickelt sich ein Weichteilödem.
Eine Entzündung, die lange und langsam in latenter Form im Knochen anhält, wird beim Übergang in die Synovialis aggressiver. Dies ist auf die Struktur und den Trophismus verschiedener Gewebe zurückzuführen. Die Gelenkmembran reagiert heftig auf den Einfluss eines Infektionserregers. Die Prozesse der Proliferation und der käsigen Nekrose laufen darin aktiv ab. Eine Entzündung der Membran führt auch zu einer frühen Osteoporose, was die Häufigkeit von Frakturen der betroffenen Knochen erhöht.
Die Gelenkhöhle ist mit einer kleinen Menge elastischer, dichter Flüssigkeit gefüllt. Es versorgt den Knorpel, in dem sich keine Blutgefäße befinden, mit Nährstoffen. Daher ist die Flüssigkeit ein hervorragender Nährboden für die Vermehrung von MBT. Es kommt zu einer tuberkulösen Arthritis.
Aufgrund der fehlenden Mikrozirkulation widersteht der Knorpel der Gelenkflächen den Stößen von Krankheitserreger, aber bei längerer Anwesenheit eines Ergusses, bei dem giftige Substanzen gebildet werden, beginnt es degradieren. Der Gelenkspalt nimmt ab, der Knochenkopf wird freigelegt. Die gefährlichste Komplikation der Pathologie ist die Verschmelzung von Oberflächen (Ankylose). Das Gelenk verliert an Beweglichkeit und die Extremität nimmt eine unphysiologische Position ein.
Zum Beispiel führt eine Tuberkulose des Kniegelenks (die Symptome wurden oben beschrieben) zu einer Behinderung, einem Verlust der Beweglichkeit der Gliedmaßen.
Fisteln werden oft in der Kniekehle gebildet. Bei Kindern kommt es zu einer Wachstumsverzögerung der Extremität, einer Krümmung der Wirbelsäule, einer Verdrehung des Beckens.
Seltene Formen der Krankheit
Neben den aufgeführten Krankheitsformen werden auch in anderen Teilen des Skeletts pathogene Prozesse festgestellt. Sie entwickeln sich viel seltener und machen etwa 3% aller Tuberkulose-Infektionen aus.
Spina ventosa tuberculosa
Bei Kindern wird eine Knochenschafttuberkulose diagnostiziert. Die geringe Inzidenz von Pathologien bei einer solchen Lokalisation wird durch die Eigenschaften des Gewebes erklärt, das den Röhrenknochen füllt. Das gelbe Knochenmarkgewebe besteht aus Fettzellen und hat ein schwaches Kreislaufsystem.
Am häufigsten sind die kleinen Knochen des Fußes und der Hand betroffen. Seltener, lange Gliedmaßen. Der Prozess folgt dem gleichen Prinzip wie in anderen Teilen des Gewebes. Wenn es jedoch in der Zirbeldrüse von innen nach außen gerichtet ist, mit einer Schädigung des mittleren Teils des Knochens, beeinflusst es das Periost und neigt nach innen. Die Balkenstruktur des Gewebes wird zerstört und es entwickelt sich eine frühe Osteoporose. Mit der Ausbreitung der Entzündung auf Weichteile kommt es zur Bildung von Tropfabszessen und Fisteln.
Tuberkulöse Ostitis kavernös
Die Krankheit betrifft am häufigsten Jugendliche in der Pubertät. Der pathologische Prozess umfasst die kleinen Knochen der Hände und Füße. Die zystische Ostitis von Jungling verläuft gutartig: Es gibt keine käsige Nekrose, die Architektur des Knochens bleibt erhalten, es gibt keine großen Herde von abgestorbenem Gewebe.
Die Pathologie kann in anderen Teilen des Skeletts lokalisiert werden: Wirbel, Schädelknochen oder Becken. Eine solche Anordnung von Herden ist jedoch für diese Krankheitsform nicht typisch.
Die tuberkulöse Ostitis des Junglings hat 3 Formen:
- Im Knochengewebe befinden sich kleine Zysten, die Funktion der Extremität bleibt erhalten.
- Es gibt starke Veränderungen in der Struktur des Gewebes. Der zelluläre Teil wird fast vollständig durch Zysten ersetzt.
- Die Zerstörung umfasst alle Arten von Geweben, es kommt zu einer Knochenzerstörung (Osteolyse). Häufige Frakturen, schwere Deformitäten und Funktionsstörungen werden festgestellt.
Mit der Niederlage der Phalangen der Finger wird deren Schwellung und Rötung beobachtet.
Der Patient sieht aus und fühlt sich an wie eine Erfrierung einer Gliedmaße. Einige betrachten die Krankheit als eine Knochenform der Sarkoidose.
Ponce-Krankheit
Die Krankheit weist Ähnlichkeiten in klinischen Manifestationen, Röntgenmustern und morphologischen Symptomen mit denen bei rheumatoider Arthritis auf. Pathologie tritt bei Männern und Frauen mit der gleichen Häufigkeit auf. Das Durchschnittsalter der Patienten beträgt 28-30 Jahre. Große Gelenkgelenke des Skeletts sind betroffen. Die Anzahl kann von 2 bis 4 Gelenken variieren. Die Krankheit ist schwer zu erkennen und zu differenzieren. Daher wird es oft mit rheumatoider Arthritis verwechselt.
Es wird angenommen, dass die Ursache für die Entwicklung der Pathologie eine allergische Reaktion auf MBT ist. Außerdem kann es sein, dass der Infektionsherd nicht im Knochengewebe liegt und sich in einem latenten Zustand befindet. Eine antirheumatoide Therapie ist wirkungslos. Die Behandlung von Patienten mit Anti-TB-Medikamenten führt zu einer schnellen Rückbildung der Arthritis. Bei längerem Fehlen einer angemessenen Behandlung kann eine Ankylose des Gelenks auftreten.
Still-Shoffard-Krankheit
Die Krankheit ist selten. Die Häufigkeit des Auftretens beträgt 1 Person pro 100.000. Es wird bei Frauen und Männern gleich häufig diagnostiziert. Bis vor kurzem ging man davon aus, dass die Krankheit nur Kinder und Jugendliche unter 16 Jahren betrifft. Aber in den 70ern. XX Jahrhundert bei Erwachsenen wurden zahlreiche Fälle beschrieben.
Die Pathologie verläuft mit folgenden Manifestationen:
- schweres Fieber;
- Hautausschläge;
- Polyarthritis;
- Entzündung der inneren Organe.
Die Symptome weisen auf die infektiöse Natur der Pathologie hin, aber ein einzelner Erreger wurde noch nicht identifiziert.
Daher wird die Zugehörigkeit dieser Krankheit zu den Formen der Knochentuberkulose noch immer gestritten.
Besonderheiten des Kurses bei Kindern
Pathologie wird bei Kindern in den ersten 5 Lebensjahren diagnostiziert. Dann sinkt die Inzidenzrate und wird im Alter von 20 Jahren minimal. Dies ist auf das schnelle Wachstum des Skeletts, die Bildung von Knochengewebe und die Unreife des Immunsystems zurückzuführen.

Bei Kindern ist die Krankheit akuter. Die allgemeinen Symptome der Pathologie werden ausgedrückt, was auf eine starke Vergiftung des gesamten Organismus hinweist. Lokale Manifestationen sind ebenfalls ausgeprägt. Die Pathologie wird von einer schnellen Zunahme degenerativ-dystrophischer Veränderungen begleitet. Auch nach der Auflösung des akuten Prozesses bleiben irreversible strukturelle und funktionelle Störungen.
Diagnose von Knochentuberkulose
TB ist schwer zu diagnostizieren, insbesondere in den frühen Stadien der Entwicklung. Eine umfassende Diagnostik ist erforderlich, einschließlich der folgenden Untersuchungsmethoden:
- klinisch;
- radiologisch;
- Labor.
Um einige Formen der Pathologie zu bestimmen, ist eine Differentialdiagnose erforderlich.
Untersuchung und Anamnese
Das Anfangsstadium der Diagnose sind visuelle, körperliche Untersuchungen und Anamneseerhebungen. Arzt:
- stellt das Vorhandensein von Kontakten mit einem Patienten mit Tuberkulose fest;
- führt Mantoux-Tests durch;
- schreibt bei einer extrapulmonalen Form eine informativere Studie vor - den Koch-Test;
- stellt eine Geschichte von Infektionskrankheiten her;
- untersucht das epidemiologische Umfeld;
- bewertet die Symptome einer allgemeinen Vergiftung;
- findet den Zeitpunkt des Auftretens von Anzeichen einer Pathologie heraus.
Der Spezialist untersucht und vermisst die Gliedmaßen, zeigt Verkürzungen, Volumenreduktion, Muskelsteifheit und Gelenksteifheit.
Klinische Aktivitäten
Um das Krankheitsbild der Krankheit zu ermitteln, führt der Arzt nicht nur ein Gespräch mit dem Patienten, sondern verschreibt auch eine Reihe von Tests, um eine eingeschränkte Motorik, den Zustand des Gelenks und der Muskulatur zu erkennen. Empfiehlt ein komplettes Blutbild, das hilft, das Vorhandensein von Entzündungen im Körper zu erkennen. Nehmen Sie zu Forschungszwecken Urin und Auswurf.
Wichtige Informationen: Merkmale der Manifestation der Genitaltuberkulose bei Männern und Frauen
Radiographie
Röntgen- und einige Methoden der Strahlenforschung sind grundlegend für den Nachweis von Knochentuberkulose. Diese Methoden ermöglichen es, nicht nur Verletzungen der Gewebestruktur zu sehen, sondern auch die Dynamik des Prozesses zu verfolgen.
Die Radiographie ermöglicht es, Osteoporose, Knochendeformation, Zerstörungsherde, Sequestrierung und den Zustand der Gelenkelemente zu identifizieren. Ein erfahrener Spezialist kann das Vorhandensein von Tropfabszessen bemerken.
Vertiefende Methoden der Röntgendiagnostik - CT, MRT, ermöglicht die rechtzeitige Erkennung destruktiver Veränderungen, die mit Standardröntgen nicht erkannt werden Forschung.
Labortests
Laboruntersuchungen helfen, Pathologien im Anfangsstadium zu identifizieren, wenn strukturelle Veränderungen noch fehlen. Sie ermöglichen es Ihnen, die Wirksamkeit der Behandlung zu verfolgen und rechtzeitig zu korrigieren. Laborforschungsmethoden zur Bestätigung der Diagnose:
- biochemisch - Blutserum, Gelenkflüssigkeit, Gelenkinhalt, Abszess werden untersucht;
- zytologische und histologische Analysen der Biopsie;
- PCR;
- ELISA.
Diese Methoden ermöglichen es, nicht nur das Vorhandensein von MBT zu identifizieren, sondern auch deren Anzahl, Aktivitätsphase und Virulenz.
Darüber hinaus kommen weitere Erhebungsmethoden zum Einsatz:
- Arthrographie;
- Myelographie;
- Spondylographie;
- Abszessographie.
Nur durch den Einsatz eines Komplexes von Techniken kann in einem frühen Stadium eine genaue Diagnose gestellt werden.
Standardbehandlungen
Behandlungsstandards umfassen spezifische und unspezifische Behandlungen. Die ersten sind:
- symptomatische Therapie;
- Chemotherapie;
- operativer Eingriff;
- Verwendung orthopädischer Hilfsmittel.
Zu den unspezifischen Therapiemethoden gehören:
- gute ausgewogene Ernährung;
- Vitamintherapie;
- Bewegungstherapie;
- Heliotherapie;
- Aerotherapie;
- Spa-Behandlung.

Die komplexe Behandlung dauert lange - von 1,5 bis 3 Jahren.
Chemotherapie
Bei der chemotherapeutischen Behandlung werden antibakterielle Medikamente mit einem breiten Wirkungsspektrum und Anti-Tuberkulose-Medikamente verwendet:
- Tubazid;
- Ortivazid;
- Larusan;
- Satozide;
- Kanamycin;
- Rifampicin;
- Isoniazid;
- Ethambutol.
Die Schemata (Arzneimittelkombination und Dauer) der Chemotherapie werden vom behandelnden Arzt basierend auf der Arzneimittelempfindlichkeit / -resistenz von Mykobakterien und der Wirksamkeit der Behandlung festgelegt.
Bei der geringen Wirksamkeit der Medikamente der Hauptgruppe werden die Mittel der zweiten verwendet:
- PASK;
- Ethionamid;
- Propionamid;
- Terizidon;
- Pyrazinamid.
Die Behandlung kann mit hormonellen Mitteln ergänzt werden. Bei der Etablierung einer aktiven tuberkulösen Arthritis oder Spondylitis ist eine Kombination von 4-5 Anti-Tuberkulose-Medikamente mit einer Gesamtdauer von bis zu 8-10 Monaten, gefolgt von saisonalen präventive Kurse.
Operativer Eingriff
Es ist angezeigt, die Pathologie mit Hilfe chirurgischer Methoden zu behandeln, wenn die Chemotherapie keine ausgeprägte Wirkung zeigt und die groben Veränderungen der Knochen und Gelenke zunehmen. In verschiedenen Stadien werden spezifische Methoden der chirurgischen Behandlung verwendet:
- Radikal - um einen nekrotischen Fokus zu entfernen: Nekrektomie, Gelenkresektion, extraartikuläre Knochenresektion, extraartikuläre Arthrodese, Synovektomie, Abszessotomie, Osteoplastik, Amputation von Gliedmaßen.
- Korrigierend und rekonstruktiv: Osteotomie, Endoprothetik, Alloplastik, osteoplastische Fixierung der Wirbelsäule, Prothetik.
Fahren Sie nach der Anwendung einer konservativen oder chirurgischen Behandlung mit der nächsten Phase fort.
Orthopädische Hilfsmittel
Diese Behandlungen umfassen:
- Ruhigstellung mit einem Gipsverband;
- Bettruhe;
- Traktion einer Extremität oder Wirbelsäule;
- Tragen eines Pflasters oder abnehmbaren Korsetts (nach Abklingen der aktiven Phase);
- die Verwendung von Orthesen bei Erkrankungen der unteren Extremitäten;
- die Verwendung von extrafokalen Kompressions-Distraktionsgeräten, Schienen.
Zur Ruhigstellung von Kleinkindern werden spezielle Gipsbetten verwendet, die alle 3-4 Monate gewechselt werden. Orthopädische Mittel werden während der Deformitätsphase gezeigt, um die Statik von Gliedmaßen und Wirbelsäule zu erhalten.

Abszessktomieverfahren
Um den Inhalt des Abszesses und des betroffenen Gewebes zu entfernen, wird eine Operation durchgeführt - eine Abszessktomie. Zuerst wird der Abszess durch eine Punktionsnadel entleert, dann wird ein wässriger Farbstoff in seine Höhle injiziert - eine Lösung von blauem, leuchtendem Grün. Radikale Entfernung beinhaltet die Exzision aller damit gefärbten Gewebe. Der Bereich des entfernten Abszesses wird mit Schläuchen tamponiert oder drainiert.
Physiotherapie
In der Erholungsphase nach Operation und medikamentöser Therapie werden physiotherapeutische Methoden verschrieben:
- Elektrophorese mit Medikamenten;
- Phonophorese;
- UHF-Therapie;
- Amplipulstherapie;
- Phototherapie;
- Magnetfeldtherapie.
Die Dauer der Eingriffe und die Anzahl der Sitzungen werden vom behandelnden Arzt festgelegt.
Komplexe Bewegungstherapie
Physiotherapie hilft, die Funktionen der betroffenen Gliedmaßen und der Wirbelsäule wiederherzustellen, zu stärken Muskelkorsett, normalisiert den Muskeltonus, aktiviert die Mikrozirkulation im Gewebe und beschleunigt Prozesse Regeneration. Eine Reihe von Übungen wird von einem Rehabilitationsarzt entwickelt.
Sanatoriumsbehandlung
Tuberkulose-Sanatorien befinden sich sowohl in den Wohnorten der Patienten als auch in Feriengebieten. Menschen können nach Beseitigung der Symptome einer akuten Vergiftung und mit Anzeichen einer Stabilisierung des Prozesses in örtliche Sanatorien eingewiesen werden.
Die zweite Phase der Chemotherapie in lokalen Sanatorien ist für ältere Altersgruppen, Kleinkinder und Patienten nach einer Tuberkuloseoperation vorzuziehen. Menschen, von denen erwartet werden kann, dass sie in kurzer Zeit eine vollständigere Rückbildung der Läsionen haben, werden in Kursanatorien eingewiesen.

Traditionelle Medizin zur Linderung
Volksheilmittel werden bei der komplexen Behandlung der Krankheit und während der Erholungsphase verwendet. Heilpflanzen werden verwendet:
- wurzeln von gelben Seerosen - zur Vorbereitung warmer Bäder zur Schmerzlinderung;
- eine Mischung aus Aloesaft mit Schmalz, Honig und Kakao - für den internen Gebrauch;
- Bolotovs Kwas - um den Rausch zu beseitigen.
Um die Immunität zu erhöhen und die Selbstheilungsprozesse des Körpers zu aktivieren, werden Imkereiprodukte verwendet: Tinktur aus Wachsmotten oder Bienenwachs, Honig mit Gelée Royale.
Mögliche Komplikationen
Auch wenn der aktive Prozess nachlässt, können reversible und irreversible Komplikationen auftreten:
- Skoliose, Höcker;
- Fisteln und Abszesse;
- Gelenksteife;
- Lähmung;
- Kontrakturen;
- Spinalkanalstenose;
- Muskelatonie;
- Verformung der Brust;
- Verlagerung und Funktionsstörung innerer Organe.
Einige Komplikationen können chirurgisch korrigiert werden. Bestimmte Arten von Pathologien sind zur Selbstregression fähig.
Patientenprognose
Bei frühzeitiger Erkennung und adäquater Behandlung wird in 99% der Fälle ein positives Therapieergebnis erzielt. Bei 66% kommt es bei Anwendung einer nicht-radikalen Behandlung zu einer Chronizität des Prozesses und zu Rückfällen der Krankheit.
Bei einer Häufigkeit von 3-30% der Fälle kommt es bei einer Radikaltherapie für einen Zeitraum von 4-12 Jahren nach der Operation zu einer Verkürzung und Verformung der Gliedmaßen. Bei der tuberkulösen Arthritis entwickeln sich in fast der Hälfte der Fälle Funktionsstörungen.



