Autor: Druzhinkina V.Yu., neurólogo.
Abril de 2021.
Sinónimos: PHN: neuralgia poszóster.
Código ICD-10: G53.0
La neuralgia posherpética es una complicación del herpes, que se manifiesta por un dolor intenso que se produce en el sitio de la erupción. Puede molestar al paciente desde varias semanas hasta muchos meses. Medicamentos de terapia: anticonvulsivos, antidepresivos, formas locales de anestésicos, antivirales, hormonas. En mujeres y pacientes de edad avanzada, se observa con mayor frecuencia un curso severo con síndrome de dolor intenso.
Según la mayoría de los expertos, la neuralgia posherpética debe llamarse dolor que ocurre después de que las erupciones herpéticas (vesículas) se secan. Son pequeñas burbujas con contenido transparente o ligeramente turbio, su apariencia suele ir acompañada de picazón y rascado.
Foto: erupción por herpes fresca y erupción seca después de rascarse
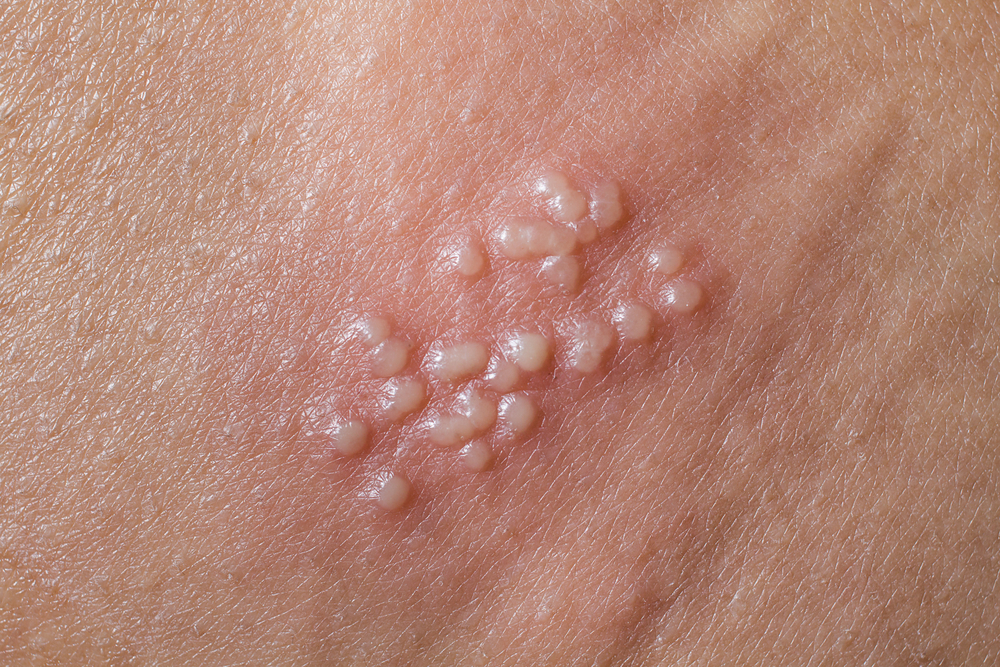
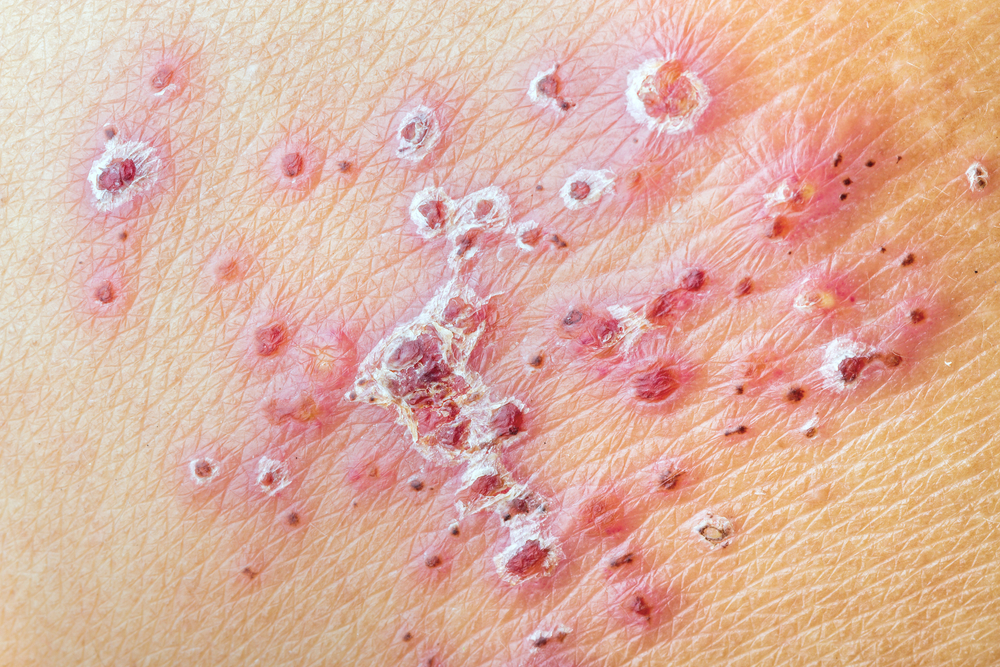
Otra parte de los médicos usa el término NPH para referirse al dolor que ocurre en cualquier período de las manifestaciones del herpes, incluso durante o incluso antes de la aparición de burbujas.
Sin embargo, la neuralgia posherpética ("ayuno" significa después) es más lógico llamar a la patología que se manifestó después de la exacerbación del herpes, y no antes.
La patología se caracteriza por un síndrome de dolor pronunciado y prolongado, que empeora la calidad de vida de los pacientes. Se diagnostica con bastante rapidez, ya que tiene una conexión característica con las manifestaciones del herpes. A menudo requiere el nombramiento de anticonvulsivos y antidepresivos para aliviar el dolor.
Estadísticas
El número de casos es de hasta 3 enfermedades por cada 1000 personas por año. Según las estadísticas, las personas mayores son más susceptibles a la patología: en personas de 80 años o más, la tasa de detección ya es de 10 casos por 1000.
Si consideramos el porcentaje de propagación de la patología dentro de los grupos de edad, se puede observar que la proporción de personas de 60 a 75 años representa la mitad de todos los casos, 76 años o más, ya tres cuartas partes.
Los mayores de 60 años corren el riesgo de desarrollar dolor constante durante mucho tiempo; aproximadamente el 10% de los pacientes notan que el malestar persistió hasta por seis meses.
En el 6% de las personas que se han sometido a neuralgia posherpética, se observan recaídas y, del primer caso al siguiente, pueden pasar 10 años o más.
Causas y factores de riesgo
El factor etiológico que conduce al desarrollo de la neuralgia posherpética es el virus del herpes, varicelazoster. El mecanismo de aparición del dolor no se comprende completamente. Una de las teorías es la aparición de una reacción inmunomediada, como resultado de la cual el cuerpo reacciona agresivamente a las células de su propio cuerpo, percibiéndolas como agentes extraños.
Como resultado, se produce irritación, hinchazón de las fibras nerviosas y cambia el trabajo de los receptores del dolor. Todo esto da los ataques característicos del dolor neuropático: se pueden describir fácilmente con una palabra amplia y sonora, por ejemplo, "ardor", "costura". Esto es característico del daño a los nervios.
Un factor de riesgo bien establecido para el desarrollo de neuralgia posherpética es la vejez. En tales pacientes, el síndrome de dolor se observa incluso antes de la aparición de la erupción, es tan pronunciado que el médico debe excluir un ataque cardíaco, cólico renal, un ataque de enfermedad de cálculos biliares.
También aumenta el riesgo de neuralgia posherpética, inmunodeficiencia, diabetes mellitus, cáncer, una gran área de erupciones herpéticas, sexo femenino.
Puntos de vista
En la práctica médica, la división de la enfermedad según el tipo de dolor y el área de la erupción es relevante.
Según la duración del síndrome de dolor, se distinguen los siguientes tipos de neuralgia:
- Afilado. Las manifestaciones se observan no más de un mes desde el momento en que aparecen las vesículas.
- Subaguda. Este nombre es apropiado cuando el dolor persiste durante uno a cuatro meses.
- Crónico. El síndrome de dolor puede durar años, luego desaparecer y luego manifestarse nuevamente.
La localización de la erupción puede ser en el pecho (de una quinta parte a la mitad de todos los casos), la cabeza (alrededor del 12-20%), el cuello (hasta el 11%), con mucha menos frecuencia: la espalda baja, las extremidades.
Síntomas
La principal manifestación de la neuralgia posherpética es el síndrome de dolor. Se caracteriza por ser ardoroso, pronunciado, agudo, punzante, punzante y puede ir acompañado de un picor desagradable. Los síntomas se desarrollan rápidamente: los dolores en la neuralgia postherpética aparecen de inmediato, su intensidad aumenta en 2-5 días.
Los primeros signos de la enfermedad son dolor en el área de la erupción, agravado al tocar (incluida la ropa), con cualquier exposición. Tipos de síndrome de dolor:
- Constante. Sensación de dolor sordo proveniente de las profundidades, a menudo con matices punzantes y ardientes.
- Periódico. Brotes, pinchazos, quemaduras. Los ataques ocurren repentinamente, comparables a una descarga eléctrica.
- Alodínico. Basado en un cambio en la percepción, cuando cualquier impacto es percibido por las fibras nerviosas como causante de dolor.
Las manifestaciones de la enfermedad difieren en la fuerza del síndrome de dolor. Síntomas de ciertos tipos de PHN:
- La neuralgia intercostal postherpética es una variante común de la enfermedad que ocurre después de que los síntomas desaparecen. herpes. El síndrome de dolor se nota a lo largo de las costillas, es decir. donde van los nervios intercostales.
Foto: una de las opciones comunes para localizar una erupción con herpes zóster
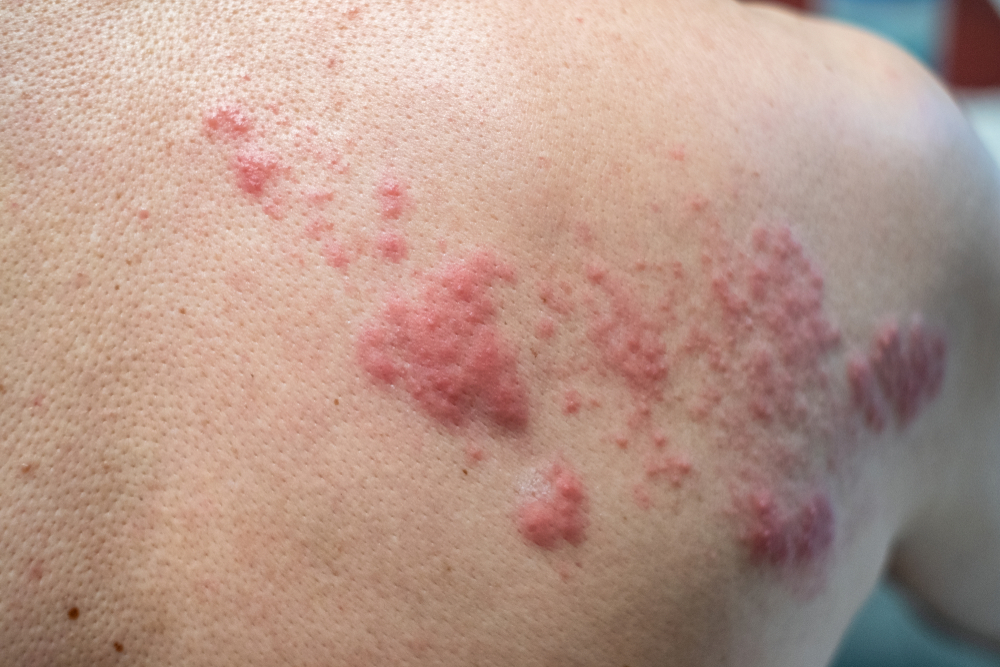
- La neuralgia posherpética del trigémino o la neuralgia del trigémino son bastante raras. Se caracteriza por la aparición de dolor severo en la cara, en el área de los ojos, la nariz, las mejillas y los labios.
- Neuralgia posherpética del nervio ciático: sensaciones desagradables que se extienden a lo largo del mismo nervio, es decir desde la parte posterior del muslo hasta el talón.
- La neuralgia posherpética en la cavidad oral es muy rara y se asocia con erupciones cutáneas después de la varicela.
¿Qué se puede confundir con
En situaciones en las que el dolor ocurre antes de la aparición de vesículas, o la enfermedad avanza sin erupción, la neuralgia posherpética puede confundirse con manifestaciones de otras enfermedades.
Diagnóstico diferencial:
- Ataque cólico renal - en el caso de la neuralgia posherpética, no hay cambios en el análisis de sangre general y durante la ecografía de los riñones.
- Colelitiasis - No es posible ver piedras o arena en la vesícula biliar, el hígado, sus conductos en la ecografía.
- Infarto de miocardio - no hay signos de isquemia en el ECG. Pueden surgir dificultades con este elemento en pacientes relacionados con la edad que ya tienen isquemia miocárdica crónica o con el desarrollo de hipoxia (falta de oxígeno) en el músculo cardíaco en un contexto de dolor intenso. En tales casos, se requiere un electrocardiograma en dinámica, después de 20 a 40 minutos desde el primer examen con una comparación posterior.
- Neuralgia intercostal - Es difícil encontrar una diferencia aquí, especialmente al comienzo del desarrollo de la enfermedad, pero con la neuralgia intercostal hay un claro aumento del dolor en la inspiración, al toser, estornudar y movimientos bruscos del cuerpo. Con PHN, el dolor generalmente no se distingue por un aumento pronunciado de tales acciones.
Encuesta
Si sospecha neuralgia posherpética, es recomendable consultar a un neurólogo.
El diagnóstico es sencillo en los casos en que el dolor se produce tras la aparición o extinción de las vesículas. La dificultad la presentan los pacientes cuyo dolor se ha desarrollado hasta las manifestaciones cutáneas del herpes. Tras el examen, un neurólogo (en su ausencia, un terapeuta) nota las siguientes desviaciones en el paciente:
- hiperalgesia - dolor excesivo con poca exposición - presión, acumulación de piel en un pliegue;
- alodinia: la aparición de dolor por el contacto con estímulos que normalmente no lo causan (tocar la ropa, palmear la palma);
- hiperestesia: disminución de todos los tipos de sensibilidad a lo largo de la fibra nerviosa.
Rara vez se prescriben estudios de laboratorio e instrumentales. Para confirmar el GWP se realizan 2 estudios principales:
- Prueba de Tzank: raspado de una vesícula, colocando el contenido en un portaobjetos de vidrio, seguido de tinción. Esto revela células gigantes multinucleadas.
- Análisis de sangre para detectar anticuerpos contra el patógeno - HerpesZoster.
Un análisis de sangre general, que indica la naturaleza viral de la enfermedad, y la investigación bioquímica, que determina un aumento de las proteínas de fase aguda de la inflamación, son menos informativos.
La infección por herpesvirus no siempre se manifiesta como una erupción. En tales casos, para excluir otras patologías neurológicas, el paciente puede ser derivado para ENMG - un estudio que le permite identificar una violación de la conducción a lo largo de las fibras nerviosas, un cambio en la respuesta cuando se expone irritante.
Tratamiento
La neuralgia posherpética es tratada por un neurólogo, en su ausencia, por un terapeuta. Las recomendaciones de tratamiento se adoptaron en el 9o Congreso de la EFNS (Federación Europea de Sociedades Neurológicas) postherpético, neuropático periférico y diabético, luego se desarrollaron los protocolos rusos tratamiento de herpes y PHN.
Drogas básicas:
- Los anticonvulsivos son medicamentos de primera línea porque tienen la capacidad de reducir el dolor neuropático. La mejor opción es la gabapentina. También se utilizan lamotrigina, valproato. No se ha confirmado en ensayos clínicos que la carbamazepina prescrita previamente sea eficaz; además, tiene una serie de efectos secundarios.
- Impacto local. Con fines analgésicos y de distracción, se usan ungüentos, geles, incluso con anestesina, lidocaína, capsaicina.
- Antidepresivos. Estos son fluoxetina, paroxetina, amitriptilina. Son recetados estrictamente por el médico tratante y se dispensan con receta.
- Bloqueadores del receptor de NMDA. Para el alivio del dolor agudo, el fármaco de elección es el sulfato de amantadina.
- Glucocorticosteroides (por ejemplo, prednisolona): se prescriben para inhibir el proceso inflamatorio y reducir la hinchazón alrededor del nervio.
- Agonistas del receptor GABAérgico. Se utiliza baclofeno. Bloquea la transmisión de impulsos de dolor a nivel de la médula espinal, aliviando o reduciendo las molestias.
- Antivirales: actúan sobre el virus del herpes que circula en la sangre, pero no alcanzan a los patógenos que duermen en los ganglios nerviosos de la médula espinal. Se prescriben en el período agudo o durante la exacerbación. Se utilizan valciclovir (un agente relativamente nuevo en el tratamiento de la neuralgia posherpética), penciclovir, aciclovir, famciclovir, ganciclovir.
- Como terapia alternativa para el dolor intenso, se recetan opiáceos, tramadol y, con menos frecuencia, medicamentos antiinflamatorios.
La neuralgia posherpética se puede tratar, especialmente con un tratamiento temprano. Pero en algunas situaciones, incluso en el contexto de la terapia, la patología se vuelve crónica.
Duración del tratamiento:
- anticonvulsivos, antidepresivos: el momento está determinado por la duración del síndrome de dolor;
- inmunoestimulantes: según el esquema, que es individual para cada agente, los plazos varían de 5 días a 2 meses;
- medicamentos antivirales: hasta 3 semanas, también depende del medicamento específico.
Con el tiempo, la neuralgia posherpética puede desaparecer por sí sola, pero en la mayoría de los casos es difícil soportar el síndrome de dolor, por lo que los pacientes buscan ayuda médica.
Los términos aproximados del tratamiento están determinados por la duración del síndrome de dolor, que van desde un mes o más. La recuperación y rehabilitación lleva hasta seis meses; en pacientes de edad avanzada, estos períodos a menudo se prolongan, lo que se asocia con una disminución de las capacidades generales del cuerpo.
La fisioterapia para la neuralgia posherpética, junto con la terapia principal, ayuda a aliviar el dolor. Se prescribe una exposición a un campo magnético con una intensidad de 1.6 T y una frecuencia de 1 Hz, los elementos curados se irradian con un láser.
No se incluyeron en las recomendaciones de tratamiento, pero se pueden prescribir acupuntura adicional, masaje vibratorio, bloqueo con glucocorticosteroides e introducción de toxina botulínica.
Pronóstico
Con un tratamiento oportuno, el pronóstico es favorable: la gran mayoría de los casos terminan con la recuperación. Al predecir el resultado, es importante tener en cuenta los factores de riesgo, cuanto más hay, mayor es la probabilidad de volverse crónico.
La transición a una forma crónica puede considerarse una complicación, ya que el dolor intenso afecta significativamente el estilo de vida y la calidad de vida del paciente.
Otras posibles complicaciones incluyen un cambio en la sensibilidad de la piel en el sitio de la erupción, la adición de una infección secundaria, micosis,
Profilaxis
No existe una prevención específica del desarrollo de la neuralgia posherpética, pero existen medidas para ayudar a prevenir la aparición de manifestaciones de herpes o enfermarse de forma leve sin complicaciones. Estos incluyen vacunas contra la varicela y HerpesZoster.
El primero se introduce según el calendario nacional de vacunación:
- de uno a 13 años - una vez 0,5 ml;
- mayores de 13 años: dos veces 1 ml con un intervalo de 6 a 10 semanas.
Adultos del grupo de riesgo, si no han estado enfermos antes (en casos dudosos, se dona sangre para anticuerpos contra el virus del herpes simple):
- que padece diabetes mellitus;
- enfermedades crónicas de los sistemas respiratorio, digestivo, cardiovascular;
- con leucemia aguda;
- con neoplasias malignas diagnosticadas;
- pacientes sometidos a radioterapia;
- prepararse para el trasplante de órganos;
- al planificar un embarazo.
La segunda vacunación se realiza a personas mayores de 50 años, en algunos casos mayores de 40 años. Se administran 2 inyecciones con 8 días de diferencia.
La neuralgia posherpética es una complicación de la infección por herpes, acompañada de dolor severo en el sitio de erupciones ya secas. El tratamiento tiene como objetivo aliviar las molestias y suprimir la actividad del virus del herpes.
- Davydov O.S. Dolor neuropático: guías clínicas para el diagnóstico y tratamiento de la sociedad rusa para el estudio del dolor, - 2018.
- Charles Gruver; Kevin B. Guthmiller. Neuralgia postherpética, - StatPearls Publishing LLC, 2021.


