Contenido
- ¿Qué es el síndrome de Wolff-Parkinson-White (WPW)?
- Causas del síndrome de WPW
- Fisiopatología del síndrome
- Etiología y patogenia
- Clasificación del síndrome de WPW
- Síndrome de WPW latente
- Síndrome manifiesto de WPW
- Síndrome de WPW tipo B
- Síndrome de WPW transitorio
- Síndrome de WPW intermitente
- Síndrome de WPW atípico
- Criterios de diagnóstico clínico
- ¿Cómo se diagnostica la patología?
- Signos del síndrome de Wolff-Parkinson-White (WPW) en el ECG, cuadro clínico
- Tratamiento
- Cirugía para el síndrome de WPW
- Complicaciones
- Evolución y pronóstico, mortalidad
- Video sobre el síndrome de Wolff-Parkinson-White
Con una excitación excesiva de las partes ventriculares del mecanismo cardíaco, se diagnostica el síndrome de WPW. La anomalía congénita o adquirida se debe a la presencia de una vía auriculoventricular adicional para el impulso inervador. Los signos de ECG se consideran la base para un diagnóstico definitivo.
¿Qué es el síndrome de Wolff-Parkinson-White (WPW)?
El fenómeno electrocardiográfico se caracteriza por el desarrollo espontáneo de paroxismos taquicárdicos. El ritmo natural se ve alterado por el haz de Kent, un plexo de inervación anormal ubicado entre la aurícula izquierda o derecha y una de las divisiones ventriculares.
El fenómeno cardiológico se ha estudiado de manera insuficiente para el valor pronóstico y la evaluación del riesgo de afecciones potencialmente mortales de la titulación.
La base de evidencia científica y la aclaración requieren:
- factores etiológicos del síndrome de WPW;
- patogenia del trastorno;
- opciones de curso clínico y electrofisiológico;
- métodos de manejo de pacientes con sobreexcitación de los ventrículos cardíacos.
La historia del estudio del fenómeno cardiológico tiene casi 100 años. El síndrome fue descubierto por primera vez por Paul White, a quien un paciente se acercó el 2 de abril de 1928 con quejas de palpitaciones. El examen electrocardiográfico reveló anomalías en el complejo QRS en combinación con un intervalo PQ acortado.
En 1930, los cardiólogos londinenses Wolf y Parkinson sistematizaron en detalle 11 casos similares. Definieron la patología como una combinación de bloqueo de rama atípico en pacientes jóvenes con corazón sano.
Síndrome de WPW Las características del ECG tienen la forma de un intervalo PQ anormalmente corto: la distancia (intervalo de tiempo de las contracciones) entre los picos correspondientes. Normalmente, esta cifra es de 0,12 a 0,18 segundos.
El signo diagnóstico refleja el tiempo de tránsito del impulso inervador a través de las aurículas desde el plexo auriculoventricular hasta los procesos ventriculares del miocardio. Como resultado de la excitación temprana, se produce una onda deltoidea de trastorno taquicárdico.
Causas del síndrome de WPW
La arritmia congénita es causada por la formación de fibras auriculoventriculares adicionales debido a una cardiogénesis incompleta en el período embrionario. Los investigadores llaman a la principal causa del síndrome de WPW una regresión parcial del tejido muscular durante la aparición y desarrollo de estructuras anulares fibrosas.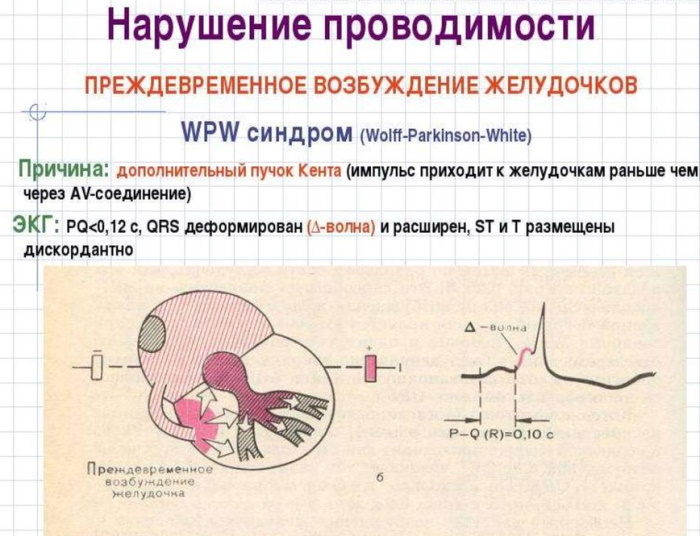
Dichos tejidos se forman en los elementos de las válvulas tricúspide y mitral del mecanismo cardíaco. Los haces de inervación adicionales se desarrollan naturalmente en la fase inicial de la embriogénesis.
El exceso de fibras musculares que conectan las aurículas con las secciones ventriculares y los canales que conducen los impulsos electroquímicos ubicados en ellas se destruyen por completo después del quinto mes de gestación. Con el proceso alterado de nucleación de anillos fibrosos con vías auriculoventriculares, se conservan las fibras musculares lisas. El exceso de líneas inervantes que las atraviesan provoca una aceleración de los ritmos cardíacos de tipo taquicárdico.
El síndrome de WPW adquirido se desarrolla principalmente en hombres jóvenes o adolescentes. La aparición de canales AV adicionales se considera una anomalía determinada genéticamente. Una forma hereditaria familiar de un estado paroxístico cardiológico se caracteriza por un mayor número de vías inervantes en exceso que un trastorno congénito.
Fisiopatología del síndrome
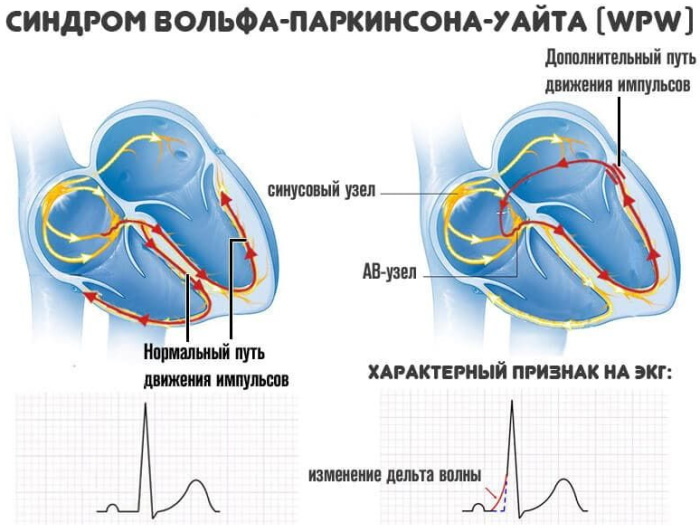
La excitación del miocardio se realiza a través de 2 canales, uno de los cuales es anormal. El impulso que inerva el músculo cardíaco se origina en el nódulo sinusal. Durante el funcionamiento normal del órgano, se propaga a través de los plexos auriculoventriculares naturales.
Los cambios anatómicos y morfológicos en combinación con trastornos fisiopatológicos conducen al hecho de que la señal de contracción llega al miocardio a través de un haz de Kent más corto. Como resultado, la frecuencia cardíaca aumenta. Se fija en una cinta electrocardiográfica en forma de disminución del intervalo PQ. Después de la llegada prematura del impulso inervador, el resto de los ventrículos se excitan, habiendo recibido el comando a través del canal AV natural.
En el 30% de los casos notificados clínicamente, la fisiopatología del síndrome de WPW adquirido se complementa con:
- Anomalía de Ebstein. Defecto congénito de la válvula tricúspide con displasia y penetración en el espacio de la sección del ventrículo derecho.
- Prolapso de la válvula mitral. Es causado por el prolapso sistólico (protrusión) de las válvulas hacia la cavidad de la aurícula izquierda.
- Malformaciones anatómicas, morfológicas y disfunciones fisiológicas de la membrana interauricular o interventricular.
- La tétrada de Fallot. La estenosis del tracto de salida se combina con la dextroposición aórtica y otros trastornos.
- Displasia de fibras conectivas. Es causada por inhibición genética o congénita de la síntesis de colágeno.
El cuadro fisiopatológico del síndrome de WPW se caracteriza por una miocardiopatía hipertrófica hereditaria. El trastorno se manifiesta por un aumento de las paredes del ventrículo derecho o izquierdo mientras se mantiene el volumen normal del espacio interno.
Etiología y patogenia
El síndrome de WPW, cuyos signos de ECG muestran una pendiente anormal del intervalo PQ acortado, se diagnostica en aproximadamente 4 pacientes de cada 100.000. En el caso de una colisión en las partes ventriculares del impulso principal con uno anormalmente acelerado, el complejo QRS confluente se deforma y expande.
El electrocardiograma registra el efecto como un cambio en la pendiente estándar del ángulo alfa del intervalo PQ. La excitación excesiva del miocardio acompaña a una violación de la repolarización. Se produce taquicardia supraventricular paroxística, que es el principal signo patogénico del síndrome de WPW. Se desarrolla fibrilación auricular, provocada por una excitación circular en forma de onda de las aurículas.
Los factores etiológicos de los trastornos cardíacos no se han establecido con precisión. Se ha observado la relación entre el síndrome de WPW y la miocardiopatía hipertrófica de tipo hereditario: Enfermedad del músculo cardíaco asociada con cambios morfológicos y funcionales específicos complejos en la estructura. Organo. El desarrollo de taquicardia supraventricular se ve facilitado por la distonía neurocirculatoria, el hipertiroidismo o una combinación de estas patologías.
El síndrome de WPW se manifiesta en el fondo:
- isquemia cardiaca;
- infarto de miocardio;
- reumatismo;
- estigma de disembriogénesis.
Además del haz de Kent, el impulso anormal hacia las aurículas es transportado por las fibras de Maheim, las vías de James, el tracto de Brechenmanche. Combinan diferentes partes del órgano en un solo mecanismo funcional.
Clasificación del síndrome de WPW
La OMS ha elaborado directrices para determinar los tipos de sobreexcitación taquicárdica de los ventrículos del corazón. Los expertos de la Organización Mundial de la Salud proponen distinguir por separado entre el síndrome y el fenómeno de Wolff-Parkinson-White.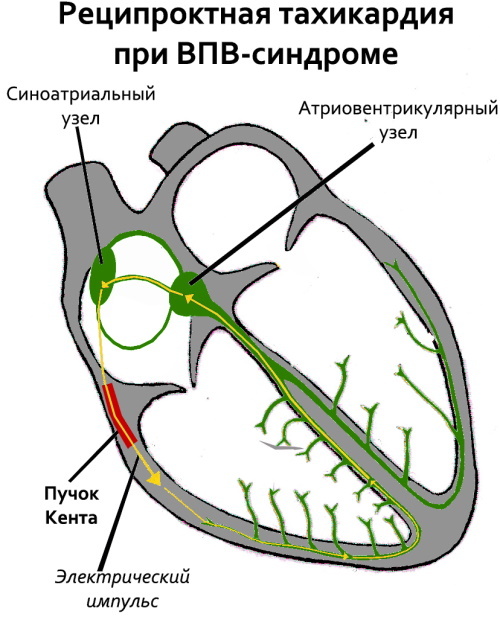
Este último se diagnostica mediante signos electrocardiográficos durante el paso de una señal inervadora a lo largo vías AV adicionales y sobreexcitación de las secciones ventriculares sin acompañamiento clínico síntomas.
El fenómeno WPW no tiene manifestaciones pronunciadas de trastorno taquicárdico recíproco auriculoventricular. El síndrome se entiende como una sobreexcitación combinada de los ventrículos con síntomas arrítmicos.
Según la presencia y distribución del sustrato morfológico, la anomalía cardíaca se clasifica en un trastorno con fibras AV adicionales o estructuras musculares específicas.
La primera forma de síndrome de WPW se caracteriza por el paso de un impulso excesivo a través de:
- nódulo auriculoventricular parietal derecho o izquierdo;
- tejido fibroso mitral-aórtico;
- fibras auriculares laterales;
- Aneurisma del seno de Valsalva o vena cardíaca central;
- conexiones septales o paraseptales.
Por el tipo de fibras musculares conductoras, se distinguen los tipos AV-fascicular y miocárdico-ventricular derecho del síndrome. A continuación se muestra la clasificación de las anomalías cardíacas según los síntomas clínicos.
Síndrome de WPW latente
La patología se distingue por un curso latente. La taquiarritmia latente se revela por casualidad, cuando se examina un órgano mediante un método electrofisiológico. Se suministra a los ventrículos una corriente calculada de fuerza y voltaje. Con tal estimulación, se manifiesta una excitación excesiva.
Los canales de inervación anormales conducen el impulso retrógrado. El examen electrocardiográfico estándar no registra una reducción en el intervalo PQ y no hay signos de un cambio en la onda delta. La forma latente se caracteriza por paroxismos taquicárdicos menores.
Síndrome manifiesto de WPW
Tal violación se establece en presencia de un cambio de onda delta permanente en el registro electrocardiográfico. La forma de manifestación de la patología se caracteriza por la conducción de un impulso excitador excesivo tanto a lo largo de la vía AV retrógrada como anterógrada.
El síndrome de WPW tiene síntomas clínicos pronunciados en forma de frecuentes ataques paroxísticos de taquicardia recíproca. Los signos de ECG de la forma manifiesta de la anomalía se deben a un aumento en el ángulo alfa de la onda delta a medida que se expande la sección del miocardio ventricular, que está inervado prematuramente por el haz de Kent.
Síndrome de WPW tipo B
Se observa una excitación excesiva de la aurícula derecha, antes de la transmisión normal del impulso contráctil. El tipo B del síndrome de Wolff-Parkinson-White se caracteriza por una actividad excesiva de las fibras musculares lisas del ventrículo derecho, que se produce de forma secuencial.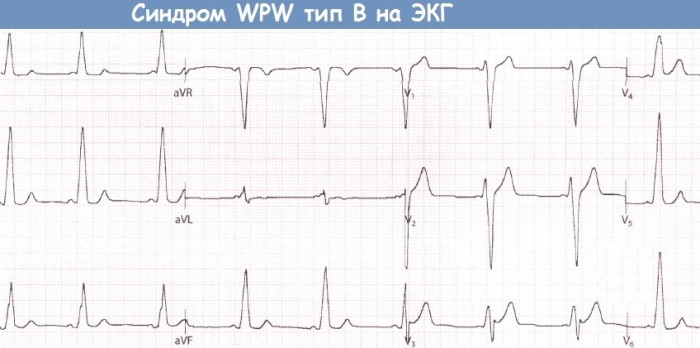
Este efecto anormal se debe al desajuste temporal de la onda delta en ambas aurículas. La inervación secuencial conduce al bloqueo de la rama izquierda del haz de His. Casos clínicos que no entran completamente en la definición de tipo B, pero que tampoco corresponden a las características de la variedad A.
Síndrome de WPW transitorio
De forma esporádica aparecen anomalías específicas en los registros electrocardiográficos. Los intervalos entre signos pueden tener una duración significativa. Durante este tiempo, los indicadores de ECG permanecen normales.
La forma transitoria está determinada por acciones de diagnóstico dirigidas a crear condiciones para una excitación excesiva de las secciones ventriculares. Estos procedimientos incluyen estimulación a través del esófago, inyección intravenosa de ATP o Finoptin.
Síndrome de WPW intermitente
La forma de patología se caracteriza por una combinación de sobreexcitación transitoria de las secciones ventriculares con arritmia sinusal y taquicardia AV recíproca episódica del tipo verificado.
El síndrome intermitente se diferencia de otras formas de anomalía cardíaca por cambios alternos en las vías del impulso inervante acelerado. Fuera de un ataque paroxístico, el examen electrocardiográfico no revela signos de excitación excesiva de los ventrículos.
Síndrome de WPW atípico
Esta forma de anomalía cardíaca se distingue por la presencia parcial de signos de ECG con un trastorno característico del cuadro clínico. El intervalo PQ en pacientes con síndrome atípico tiene una duración constante independientemente de las convulsiones paroxísticas.
La razón principal de esta condición se llama la combinación de una pausa auriculoventricular en la transmisión de la inervación. impulso con paso anormal de la señal de excitación a lo largo de las fibras de Maheim ramificadas desde el eje central paquete de His.
Es de suponer que el intervalo PQ no se acorta debido al bloqueo auricular. El cuadro clínico es episódico, implícito y vago. El síndrome atípico se diagnostica en pacientes con un intervalo PQ de 120 ms o más con signos claros de taquiarritmia.
Criterios de diagnóstico clínico
Los trastornos patológicos en el trabajo del mecanismo cardíaco están determinados por signos objetivos y subjetivos. Los primeros se establecen de acuerdo con los resultados del examen inicial del paciente por parte de un cardiólogo, el conjunto posterior de procedimientos de hardware en combinación con la introducción de sustancias estimulantes, si es necesario. Los criterios de diagnóstico clínico subjetivo se basan en la fijación de arritmias cardíacas.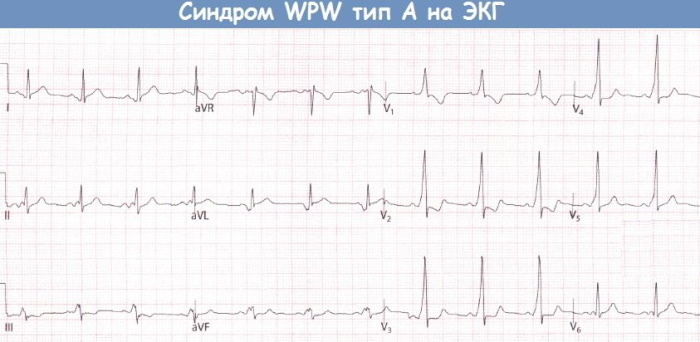
Los siguientes síntomas corresponden al síndrome de WPW, lo que permite sospechar la presencia de una anomalía:
- aceleración paroxística de los latidos del corazón, no provocada por factores externos;
- Debilidad general;
- fatiga rápida;
- aumento de la sudoración;
- desmayos periódicos;
- mareo espontáneo que ocurre;
- sensación de falta de aire;
- dificultad para respirar con un esfuerzo mínimo o en reposo;
- dolor punzante en el área del pecho;
- entumecimiento de los dedos.
Estos síntomas no se consideran criterios clínicos precisos para el síndrome de WPW, pero se tienen en cuenta al hacer un diagnóstico. Tales manifestaciones sirven como base para el nombramiento de un examen en profundidad.
¿Cómo se diagnostica la patología?
Se realizan actividades clínicas e instrumentales. El principal método de diagnóstico es la electrocardiografía. El examen completo incluye examen físico, pruebas de laboratorio, procedimientos de hardware. Algunos tipos de anomalías cardíacas son difíciles de diagnosticar.
Los signos de ECG del síndrome de WPW suelen ser sutiles. Tal cuadro clínico se distingue por una forma latente, atípica e intermitente de la enfermedad. La patología a menudo no presenta síntomas físicos distintos de la taquicardia.
Para hacer un diagnóstico, se prescriben las siguientes pruebas de laboratorio:
- análisis de sangre bioquímico para detectar el alto contenido de potasio, sodio, creatinina inherente al síndrome de WPW;
- coagulograma, destinado a determinar los factores hematológicos que afectan la coagulación;
- prueba de susceptibilidad alérgica a fármacos;
- espectro lipídico del líquido hematológico, mostrado a pacientes con tendencia fisiológica a desarrollar patologías cardiovasculares.
De las medidas de hardware, se utiliza un electrocardiograma de acuerdo con el método Holter, que implica un seguimiento diario o un registro más prolongado de los ritmos cardíacos.
En el caso de una forma latente de la enfermedad, la estimulación actual es eficaz, lo que permite activar vías anormales para la conducción del impulso inervador. Para inducir paroxismos arrítmicos, se usa el tracto esofágico.
Las enfermedades cardíacas concomitantes que exacerban el síndrome de WPW se detectan mediante ecografía. El diagnóstico por ultrasonido es efectivo cuando los trastornos taquicárdicos se combinan con miocardiopatía.
El examen electrofisiológico endocárdico se considera un método informativo para detectar la forma latente de una anomalía. La tecnología permite el registro del exceso de excitación en las superficies internas del órgano.
La EPI endocárdica determina con precisión la localización, la estructura morfológica y el número de canales de conducción anormales de la señal de inervación. El método le permite diferenciar la patología y elegir una táctica adecuada de terapia con medicamentos.
Signos del síndrome de Wolff-Parkinson-White (WPW) en el ECG, cuadro clínico
Un impulso sinusal anormal que atraviesa el haz de Kent excita parte de la región del ventrículo izquierdo antes de la inervación de los sectores restantes de las aurículas por la señal que sigue al atrioventricular natural rutas.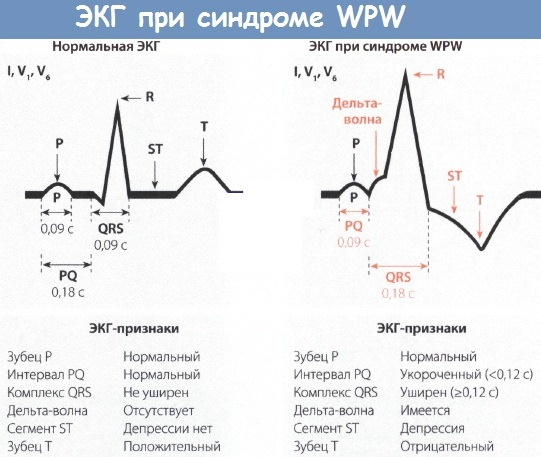
Tal fenómeno patológico se muestra en el registro electrocardiográfico por una disminución en PQ. Un signo ECG característico de una anomalía es la inervación secuencial de las capas musculares del ventrículo izquierdo o derecho.
Esto se refleja en la cinta electrocardiográfica como un cambio en la pendiente del ángulo alfa de la onda delta excitante. Adquiere picos dentados y ensanchados en la rodilla de la onda R ascendente.
El cuadro clínico depende de la forma de la anomalía cardíaca, el número de vías adicionales, el tipo de transmisión de impulsos. Se considera que el signo ECG característico del síndrome es la excitación secuencial de las aurículas, y no simultánea, característica de un órgano que funciona normalmente.
En la práctica clínica, se han registrado formas intermedias del trastorno con características combinadas de los tipos A y B. El cuadro clínico y los signos ECG de la anomalía son variados, lo que no siempre permite establecer un trastorno cardíaco con una diferenciación precisa.
Tratamiento
En ausencia de paroxismos taquicárdicos pronunciados, la enfermedad no requiere intervención médica.
El tratamiento se prescribe solo a pacientes con paroxismos hemodinámicamente significativos que acompañan a:
- síncope periódico - desmayos;
- dolores punzantes paroxísticos y a menudo repetidos en el área del pecho, característicos de la forma de angina de pecho de enfermedad coronaria;
- hipertensión arterial severa;
- signos claros de insuficiencia orgánica funcional.
El síndrome de WPW, cuyos signos de EGC pueden estar ausentes, con un cuadro clínico amenazante, se trata sintomáticamente con estimulación eléctrica externa o transesofágica del corazón.
Para el alivio de las manifestaciones arrítmicas y dolorosas, las manipulaciones reflejo vagales, el masaje del seno carotídeo y la terapia con medicamentos son efectivos. Los fármacos utilizados en el síndrome de Wolff-Parkinson-White se presentan en la tabla.
| Una droga | Grupo farmacológico | Régimen de dosificación |
| Amiodarona | Fármaco antiarrítmico de clase III | 150-450 mg por vía intravenosa en una sola dosis |
| Clorhidrato de propafenona | Fármaco antiarrítmico de clase IC | 150 mg por día en 3 dosis divididas por vía oral |
| Verapamilo | Inhibidor de los canales de calcio | 5-10 mg IV a una velocidad de 1 mg / min. |
| Diltiazem | Agente antiarrítmico de clase IV | 90 mg 2 veces al día |
| Sotasol | Fármaco antihipertensivo | 80 mg 2 veces al día |
 Los pacientes con una anomalía con síntomas clínicos graves están indicados para la terapia antiarrítmica de apoyo de por vida.
Los pacientes con una anomalía con síntomas clínicos graves están indicados para la terapia antiarrítmica de apoyo de por vida.
Cirugía para el síndrome de WPW
La intervención quirúrgica se lleva a cabo en situaciones de emergencia para destruir vías adicionales para conducir el impulso inervador. Para afecciones potencialmente mortales, se realiza la ablación por radiofrecuencia, que se considera un método relativamente suave. El procedimiento quirúrgico de rayos X mínimamente invasivo implica la instalación de un catéter endovascular que conduce ondas eléctricas pulsadas de alta frecuencia. El método le permite restaurar completamente el ritmo sinusal natural.
Complicaciones
Las consecuencias de una anomalía cardíaca incluyen un aumento de los paroxismos taquicárdicos con la edad. La enfermedad con síntomas clínicos graves con convulsiones recurrentes reduce significativamente la calidad de vida. Posible muerte súbita por insuficiencia cardíaca aguda.
Evolución y pronóstico, mortalidad
La dinámica del desarrollo de una condición patológica depende de la edad del paciente, la forma de la anomalía y múltiples factores acompañantes e influyentes. Con un curso asintomático del proceso anormal, el pronóstico es favorable.
La tasa de mortalidad por síndrome de WPW no supera el 4%. Los pacientes con conducción cardíaca anormal requieren exámenes preventivos regulares. Si no hay signos de ECG pronunciados y los síntomas clínicos no progresan, la violación se considera un fenómeno fisiológico que no requiere tratamiento.
Video sobre el síndrome de Wolff-Parkinson-White
Síndrome de SVV: