Contenu
- Caractéristiques générales de la maladie
- Raisons de l'apparition
- Symptômes et signes
- Infecté ou non: voies de transmission
- Classification des infiltrats
- Tour
- Formation de nuages
- Se développant comme une pneumonie caséeuse
- Lobite tuberculeuse
- Périscissurite (régionale)
- Basal
- Induration bronchobulaire
- Tailles et phases de développement
- Résorption
- Scellage
- Pourriture
- Semis
- Caractéristiques cliniques de l'évolution de la tuberculose pulmonaire infiltrante
- Méthodes de diagnostic
- Différences différentielles
- Principes de traitement
- Thérapie médicamenteuse
- Intervention chirurgicale
- Remèdes populaires
- Pronostic de récupération
- Complications possibles
- Méthodes de prévention
La tuberculose est une maladie infectieuse grave qui affecte principalement les voies respiratoires inférieures. Dans 60 à 70 % des cas, des foyers inflammatoires (infiltrats) apparaissent dans les poumons, composés de cellules immunitaires, de fibrine et d'épithélium.
Avec une évolution prolongée et l'absence de traitement, la tuberculose infiltrante se complique de la formation de tuberculomes et de cavités, d'une pneumonie caséeuse et d'une intoxication grave.

Caractéristiques générales de la maladie
La forme infiltrante de la maladie s'accompagne de la formation de formations exsudatives-inflammatoires, au centre desquelles se produit une désintégration du tissu pulmonaire.
Raisons de l'apparition
Cette pathologie est toujours secondaire. Il se développe lorsque d'anciens foyers infectieux sont réactivés ou qu'un grand nombre de bâtonnets de Koch pénètrent dans des zones des poumons qui ont été précédemment en contact avec cet agent pathogène.
Dans le premier cas, la formation d'une zone d'infiltration est une réaction à la progression de la maladie. Les tissus environnants s'enflamment et l'exsudat commence à sécréter.
Dans le second cas, la formation d'amas cellulaires est associée à une réponse immunitaire à la pénétration massive de bactéries. Dans les zones précédemment sensibilisées, un processus inflammatoire intense se développe, qui s'accompagne de la formation d'infiltrats.
Ainsi, cette forme de tuberculose ne se développe qu'en présence d'une immunité spécifique (secondaire) à la maladie. Le développement d'anticorps spécifiques à l'agent pathogène est possible soit avec un contact constant avec les patients, soit avec le développement d'une infection à l'intérieur du corps.
Les facteurs de risque d'infection primaire et secondaire sont :
- dépendance à l'alcool, à la nicotine et aux drogues;
- mode de vie asocial, mauvaises conditions sanitaires et hygiéniques;
- maladies des systèmes endocrinien, respiratoire et cardiovasculaire (diabète sucré, asthme bronchique, emphysème, pneumonie chronique, insuffisance cardio-pulmonaire, etc.);
- maladies professionnelles associées à des intoxications périodiques aux réactifs chimiques et autres polluants;
- stress;
- grossesse;
- VIH, autres formes d'immunodéficience ;
- prendre des immunosuppresseurs;
- malnutrition, carence en vitamines.
La primo-infection et la réinfection se produisent souvent par contact constant avec un patient atteint d'une forme ouverte de la maladie. La tuberculose infiltrante est diagnostiquée principalement chez les jeunes patients.
Symptômes et signes
Le processus secondaire peut être aigu, asymptomatique ou asymptomatique. Le développement rapide de la pathologie est observé chez 15 à 20% des patients, progressif - chez 50 à 60% et latent - chez 20 à 25%.
La forme infiltrante de la maladie s'accompagne des plaintes suivantes des patients:
- fièvre (la température reste dans la plage de + 38... 38,5° pendant 2-3 semaines);
- toux grasse, hémoptysie;
- transpiration accrue;
- les troubles du sommeil;
- douleurs musculaires, sensation de faiblesse;
- faiblesse générale, fatigue;
- perte de poids, perte d'appétit.
Des formes asymptomatiques de pathologie peuvent se manifester par une hémorragie pulmonaire massive.
Infecté ou non: voies de transmission
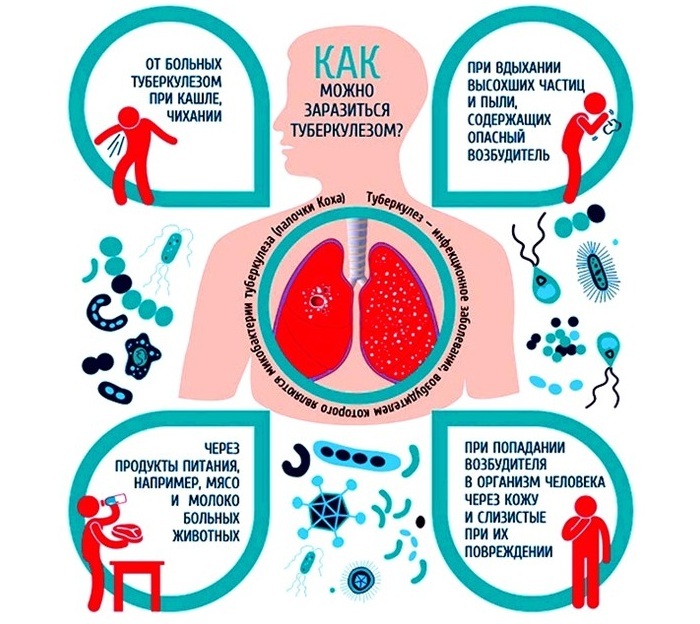
Un patient atteint d'une forme secondaire de la maladie est contagieux à n'importe quel stade du développement des infiltrats. Avec les expectorations, des mycobactéries actives sont libérées, qui restent sur les articles ménagers et pénètrent dans les poumons d'autres personnes en contact étroit.
L'infection se produit principalement par des gouttelettes en suspension dans l'air - en toussant, en éternuant, en parlant. La baguette de Koch peut également se transmettre par contact quotidien: par les articles d'hygiène personnelle, la vaisselle, la literie, etc. Sur les meubles, les tissus, les livres et les vêtements, il reste actif jusqu'à 5-6 mois.
Lorsque vous vivez ensemble, l'infection peut se produire par la poussière en suspension dans l'air. Dans les gouttes séchées d'expectorations, qui se mélangent à des particules d'épithélium et de saleté, la mycobactérie survit jusqu'à 1 an.
Dans la poussière de rue à lumière diffuse, l'agent pathogène reste pendant 1,5 à 2 mois. Si le flegme se dessèche à la lumière directe du soleil, la mycobactérie meurt.
Une information important: Le tableau clinique du développement de la tuberculose pulmonaire caverneuse chez l'adulte
Les voies d'infection suivantes sont moins fréquentes :
- alimentaire (par l'alimentation - viande crue, lait, fromage, etc.);
- par l'eau infectée;
- transplacentaire (d'une mère malade à un fœtus).
Chez les jeunes enfants, l'infection par Mycobacterium tuberculosis peut se produire par la conjonctive des yeux.
Classification des infiltrats
Le type d'infiltration est déterminé par sa forme et sa densité sur une radiographie. Les formations peuvent être localisées (broncho-lobulaires, arrondies, basales) ou étendues (caséeuses, lobaires, marginales).
Tour
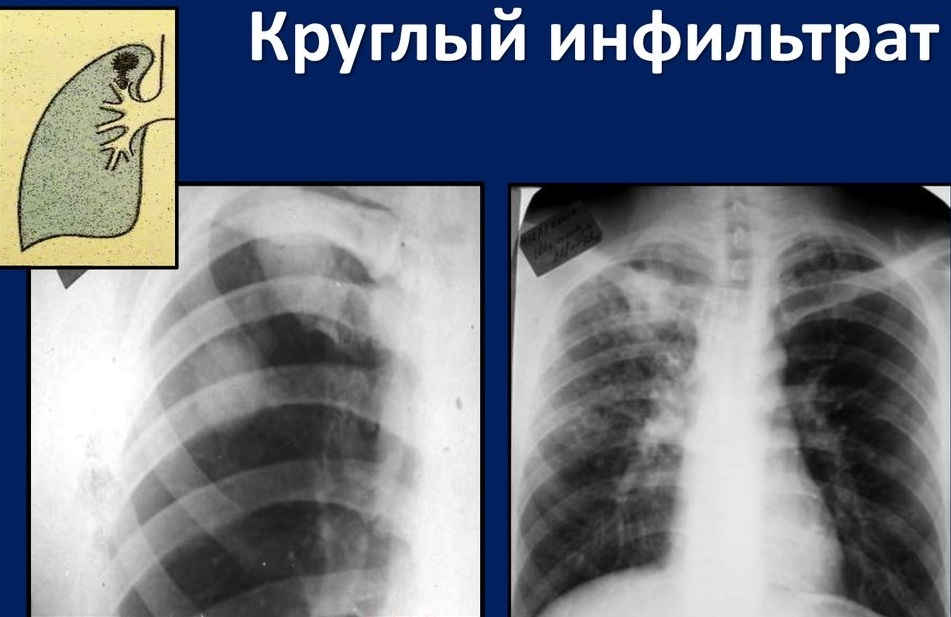
Les infiltrats arrondis ont une densité uniforme, des contours clairs et une petite taille. Avec la progression de la maladie, une zone de décomposition apparaît au centre de l'éducation. Les lésions rondes sont localisées principalement dans le segment supérieur des poumons (S1) près de la fosse claviculaire.
La formation en forme d'œuf peut avoir une "piste" allongée, ce qui lui donne la ressemblance avec une raquette de tennis. Les parois des bronches près de la zone touchée sont toujours épaissies.
Des infiltrats arrondis se produisent avec la tuberculose dans le contexte d'une diminution modérée de l'immunité.
Formation de nuages
Les foyers en forme de nuage ont un contour flou et indistinct et une grande taille. Sur la radiographie, ils ressemblent à des zones de faible assombrissement avec plusieurs zones de pourriture.
De telles formations sont sujettes à une progression rapide. Dans le tissu pulmonaire affecté, des foyers de nécrose et des cavités (cavités) apparaissent rapidement.
Une formation semblable à un nuage se forme dans les troubles immunitaires graves. Dans le développement de l'inflammation, les phénomènes exsudatifs et dystrophiques prédominent. Le plus souvent, plusieurs segments du poumon sont impliqués dans le processus.
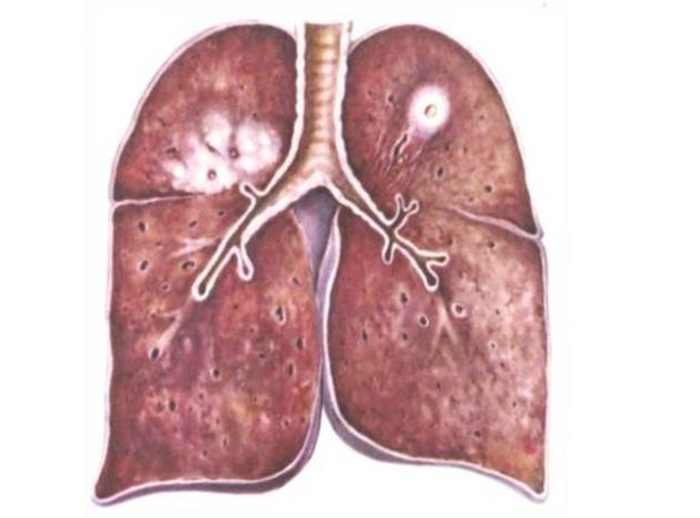
Se développant comme une pneumonie caséeuse
Avec une évolution défavorable de la maladie, une pneumonie caséeuse lobaire est diagnostiquée. Le processus capture 1 ou plusieurs lobes des poumons. Sur la photo, la zone infectée se manifeste par un assombrissement inégal avec 1 ou plusieurs foyers de pourriture.
Le développement d'infiltrats s'accompagne d'une nécrose étendue du tissu pulmonaire, ce qui aggrave le pronostic. Dans la plupart des cas, la pneumonie caséeuse se développe dans le contexte d'états d'immunodéficience: infection par le VIH, grossesse, diabète sucré, etc.
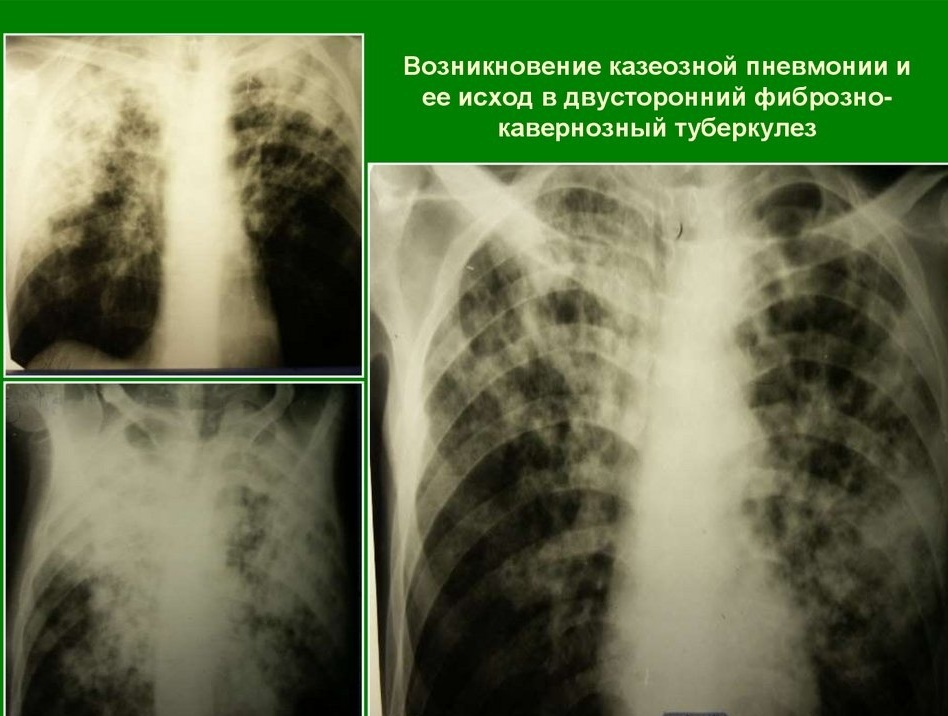
Lobite tuberculeuse
Si, avec la tuberculose secondaire, tout le lobe du poumon est affecté, l'infiltration est appelée lobite. Dans ce cas, une grande zone d'assombrissement avec une densité inégale et des foyers de décomposition est déterminée sur le radiogramme. Dans la plupart des cas, le processus implique les segments supérieurs du poumon.
La tuberculose pulmonaire se développe dans le contexte de troubles immunitaires graves. Les mycobactéries se sont propagées à partir des cavités de carie par les bronches et le sang.
Périscissurite (régionale)
La périscissurite est un infiltrat interlobulaire (marginal). Il est situé dans l'espace principal ou accessoire entre les lobes pulmonaires, impliquant souvent la plèvre. Sur les photos, la lésion interlobaire a une forme allongée et 1 bord clair.
La périscissurite se développe avec des troubles immunitaires sévères.
Basal
La cause de la formation d'infiltrats basaux n'est pas des foyers d'infection dans les poumons, mais la tuberculose des ganglions lymphatiques intrathoraciques. Les accumulations exsudatives à la racine des poumons sont les plus typiques chez les enfants. Les formations basales sont moins sujettes à la décomposition que les formations corticales.
Pour le diagnostic différentiel des infiltrats pulmonaires et radiculaires, un examen radiographique multi-axes est requis.
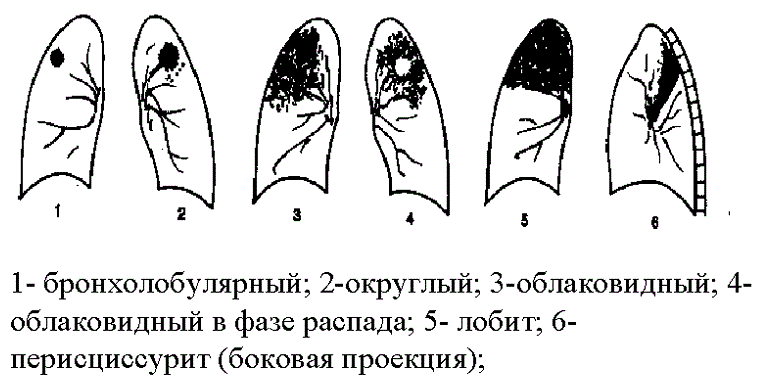
Induration bronchobulaire
Les formations bronchobulaires sont petites et localisées dans les segments supérieurs des poumons (S1, S2). Les foyers peuvent être polygonaux, triangulaires ou circulaires.
Les phoques lobulaires se développent avec une immunité normale, par conséquent, les processus exsudatifs plutôt que destructeurs prévalent. Les zones de destruction des tissus sont petites ou ponctuées. Dans certains cas, des cordons (adhérences) apparaissent dans les zones touchées, affectant la plèvre costale.
S'il y a plusieurs infiltrats, ils fusionnent progressivement, formant un joint avec des bords inégaux et une zone de décomposition au centre.
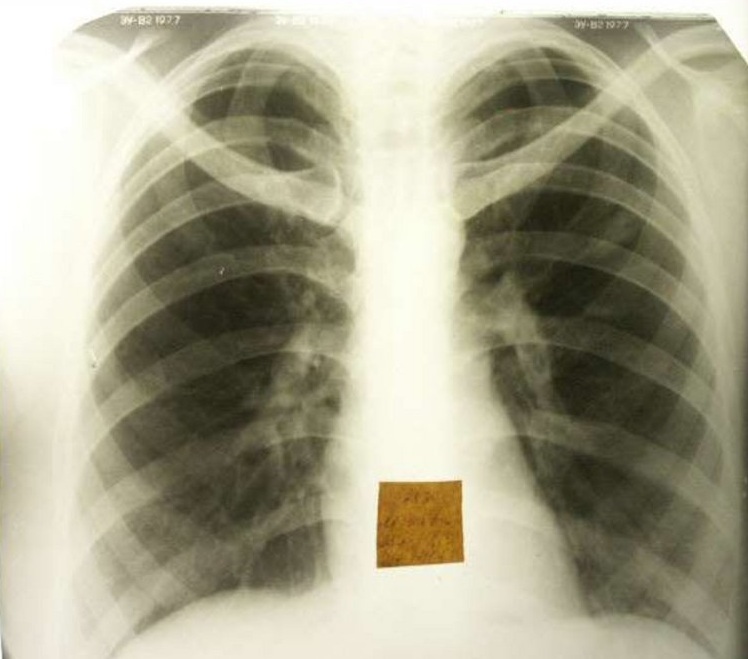
Tailles et phases de développement
Les infiltrats tuberculeux peuvent être petits (jusqu'à 2 cm), moyens (2-4 cm), grands (4-6 cm) et étendus (plus de 6 cm). Après la formation d'un foyer inflammatoire, sa résorption, son compactage ou sa décomposition se produisent. Les phases de développement de l'infiltration sont déterminées par son type et sa taille.
Une information important: Le tableau clinique de l'évolution de la tuberculose pulmonaire fibrocaverneuse
Résorption
Dans cette phase, une résorption partielle ou complète de l'infiltrat se produit. Les cavités résultantes sont couvertes de cicatrices et la libération d'exsudats et de masses nécrotiques diminue ou s'arrête. À ce stade, l'état du patient s'améliore considérablement.
Scellage
Dans la phase de compactage, l'infiltrat est encapsulé dans une membrane fibreuse dense. Dans la plupart des cas, cela se produit lorsque les lésions sont petites.
L'arrêt du processus inflammatoire avant le stade de carie réduit l'infectiosité du patient, mais aggrave le pronostic. Une percée de la capsule fibreuse et une rechute de la maladie peuvent survenir à tout moment.
Pourriture
La désintégration de l'infiltrat s'accompagne de la destruction du tissu pulmonaire infecté et de la formation de cavités. Dans cette phase, la libération la plus active de l'agent pathogène dans l'environnement externe se produit. Le patient doit être séparé des personnes en bonne santé et recevoir des soins médicaux.
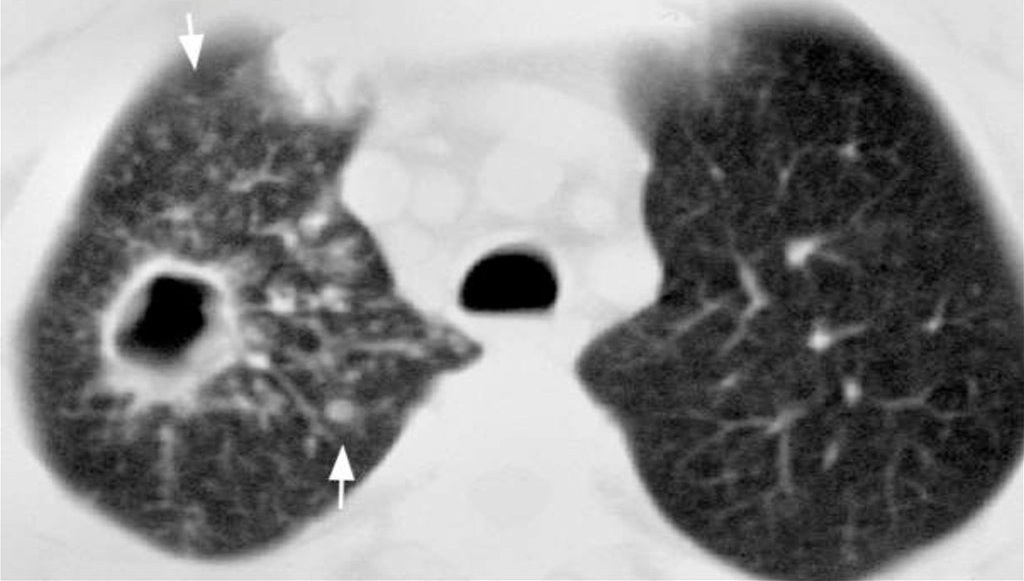
Semis
Au stade de l'ensemencement, de petits foyers d'infection se forment autour de l'infiltrat principal. Cette phase peut être presque asymptomatique ou avec de légères fluctuations de température. Au fur et à mesure que la maladie progresse, les formations fusionnent et l'état du patient se détériore fortement.
Caractéristiques cliniques de l'évolution de la tuberculose pulmonaire infiltrante
Pour les lésions étendues, la manifestation aiguë est caractéristique et pour les infiltrats locaux, une évolution effacée ou asymptomatique est caractéristique.
Différents types de formations ont les caractéristiques cliniques suivantes:
- infiltrats broncho-lobulaires et ronds - syndrome asthéno-végétatif, douleur des muscles de l'épaule, léger décalage dans la moitié affectée de la poitrine pendant la respiration, une pleurésie peut se développer;
- formations troubles, périscissurite - intoxication sévère (selon la taille et le stade du processus), toux grasse, dans certains cas - hémoptysie;
- lobit - une forte toux productive, une intoxication sévère avec des fluctuations de température dues à l'apparition de foyers de décrochage.
Avec le développement d'infiltrats du type pneumonie caséeuse, il y a une toux grasse intense, de la fièvre (jusqu'à + 40... 41 ° C), des frissons, une faiblesse sévère.
Méthodes de diagnostic
Les méthodes suivantes sont utilisées pour diagnostiquer la tuberculose infiltrante :
- radiographie;
- TDM, IRM ;
- test tuberculinique;
- test sanguin général et biochimique;
- bronchoscopie avec examen bactériologique;
- ELISA, PCR du sang et des expectorations ;
- test de quantiféron;
- auscultation, percussion thoracique, etc.
Différences différentielles
Le diagnostic différentiel de la maladie est réalisé avec la pneumonie croupeuse et atypique, le syndrome de Leffler, l'actinomycose, la candidose du système respiratoire, le cancer et l'infarctus pulmonaire.
Diagnostic différentiel des infiltrats tuberculeux
| Maladie | Signes aux rayons X | Symptômes | Modifications de la formule sanguine | Autres signes |
| Tuberculose | Ombre homogène ou inhomogène avec foyers de pourriture | Fièvre, toux grasse de sang, signes d'intoxication | Augmentation de la VS, déplacement de la formule leucocytaire vers la gauche (jusqu'à 30% des neutrophiles poignardés), avec évolution sévère - anémie | Réaction de Mantoux positive |
| Pneumonie croupeuse | Infiltration homogène d'un lobe ou d'un segment, principalement dans le poumon inférieur ou moyen | Douleur au sternum, faiblesse, essoufflement, toux grasse, mucosités rouillées | Leucocytose, augmentation de la VS, déplacement du nombre de leucocytes vers la gauche | Amélioration rapide de l'état dans le contexte d'un traitement antibiotique |
| Cancer du poumon | Formation homogène volumétrique, atélectasie, défaut de remplissage bronchique, cordons grossiers | Toux (sèche ou avec peu de mucosités), hémoptysie | Augmentation de la VS, anémie, leucocytose modérée | Élargissement des ganglions lymphatiques supraclaviculaires et intrathoraciques avec métastases |
| Infiltrat éosinophile (syndrome de Loeffler) | Un ou plusieurs infiltrats au contour vague ou arrondi | Toux avec crachats jaune vif, légère intoxication | Éosinophilie (10-70% des leucocytes) | Test d'allergie ou test parasitaire positif |
| Infarctus du poumon | Noircissement triangulaire avec apex à la racine du poumon, localisé dans le lobe moyen ou inférieur | Essoufflement, tachycardie, fièvre, toux, douleur thoracique aiguë, hémoptysie | Hypercoagulation | Surcharge du cœur droit sur l'ECG |
| Actinomycose | Un infiltrat dense qui occupe un lobe ou un segment du poumon est plus souvent localisé dans la partie inférieure du poumon | Toux, fièvre, hémoptysie, douleur au sternum | Augmentation de la VS, leucocytose intense | S'accompagne d'un épaississement de la plèvre et de lésions osseuses |
| Candidose | Infiltration avec contours vagues, souvent dans le lobe inférieur ou moyen du poumon | Toux avec une petite quantité de sécrétion, température comprise entre + 37... 39 ° | Agglutination en mélange avec une préparation d'anticorps anti-Candida | Souvent associé à une stomatite fongique, une pharyngite, une laryngite ou une glossite |
Une information important: Le tableau clinique du développement de la pleurésie tuberculeuse chez l'homme
Principes de traitement
Pour le traitement de la forme infiltrante de la tuberculose, des médicaments (conservateurs) et des méthodes chirurgicales sont utilisés. Les remèdes populaires peuvent être utilisés pour augmenter le tonus général et soulager la toux.
Thérapie médicamenteuse
Pour le traitement de la tuberculose, les médicaments suivants sont prescrits:
- antibiotiques (Rifampicine, Isoniazide, Ethambutol, etc.);
- immunomodulateurs;
- glucocorticoïdes;
- vitamines, antioxydants;
- mucolytiques;
- hépatoprotecteurs.
Avec un traitement médicamenteux correctement sélectionné et le respect des règles de traitement, les symptômes cliniques disparaissent après 3 à 4 semaines. La résorption des foyers et l'arrêt de l'excrétion bacillique surviennent 3 à 6 mois après le début du traitement.

Intervention chirurgicale
En cas de nécrose étendue, un traitement chirurgical est prescrit. Selon la taille de la lésion, un segment, un lobe ou un poumon entier est retiré.
Dans certains cas, une thoracoplastie interpleurale est prescrite. Dans cette opération, non seulement les segments touchés du poumon sont retirés, mais également plusieurs côtes.
Les principales indications d'une intervention chirurgicale sont les saignements dans la cavité, la pleurésie purulente et la tuberculose fibreuse-caverneuse, qui ne peuvent être arrêtées par un pneumothorax artificiel.
Remèdes populaires
La médecine traditionnelle peut être utilisée en complément des traitements conservateurs et chirurgicaux.
Les remèdes maison les plus efficaces sont :
- herbes médicinales (renouée, bourgeons de bouleau, aneth, ortie, échinacée, romarin sauvage, etc.);
- produits apicoles (propolis, pain d'abeille, miel);
- graisses animales (poisson, blaireau, ours, etc.);
- aloès;
- Ail;
- Momie.

Pronostic de récupération
Le pronostic de la tuberculose infiltrante peut être :
- favorable (résorption complète);
- relativement favorable (résorption partielle, calcification d'un foyer caséeux, formation d'une cicatrice ou d'un tuberculome) ;
- défavorable (formation de grandes cavités à contenu caséeux-purulent, développement de complications).
Le pronostic de guérison dépend de la localisation, de la forme et de la taille des infiltrats. Avec de petites formations, une résorption complète se produit, et avec des phoques grands et étendus, le développement d'une pneumonie, la formation de cavités et de tuberculomes.
Le processus du côté droit est caractérisé par un faible risque de dysfonctionnement cardiaque et de complications pendant la chirurgie. À partir des segments supérieurs du poumon gauche, l'infection peut pénétrer dans les vaisseaux du myocarde. Cela provoque le développement d'arythmie, de myocardite et de cardiomyopathie.
Si les foyers sont situés dans les segments inférieurs des poumons, l'élimination des masses caséeuses est compliquée. Avec la progression de la maladie, de nouveaux infiltrats se forment, une tuberculose bronchique se développe. La défaite des lobes inférieurs est observée chez seulement 3% des patients. Le pronostic de guérison chez ces patients est défavorable.
Complications possibles
Le processus d'infiltration peut être compliqué :
- pneumonie caséeuse, tuberculose fibreuse-caverneuse;
- cardiomyopathie;
- méningite tuberculeuse;
- insuffisance respiratoire, atélectasie pulmonaire, pleurésie, pneumothorax;
- état septique.
Méthodes de prévention
Pour prévenir le développement d'une tuberculose secondaire, il est nécessaire de subir une fluorographie chaque année, de respecter les règles d'hygiène, de bien manger et de traiter les infections chroniques en temps opportun.
En cas d'immunodéficience et de contact constant avec les patients, une revaccination régulière par le BCG est importante.