Innehåll
- Patogenes av det primära tuberkuloskomplexet
- Mykobakteriens variation
- Mer om orsakerna
- Infektionsvägar
- Komponenter i det primära tuberkuloskomplexet
- Stadier av sjukdomen
- Pneumonisk (lungskada)
- Resorption av infiltrat
- Kompression
- Förkalkning (saltavsättning)
- Symtom på sjukdomen
- Hos barn och ungdomar
- Vid en vuxen
- Typer av sjukdomsförlopp
- Identifiering av det primära tuberkuloskomplexet
- Laboratoriediagnostik
- Röntgen
- Behandlingsmetoder
- Kirurgiskt ingrepp
- Användning av kemoterapi
- Bronkialblock (ventilinstallation)
- Återhämtningsperiod
- Komplikationer och konsekvenser
- Förebyggande för riskgruppen
- Primära åtgärder
- Sekundär verksamhet
- Användbara material
Det primära tuberkuloskomplexet är en infektiös och inflammatorisk sjukdom som utvecklas vid den första kontakten med mykobakterier. Oftast är barn och personer med nedsatt immunitet sjuka. I avsaknad av korrekt läkemedelsbehandling och ett komplicerat sjukdomsförlopp utvecklas sekundära former av tuberkulos.
Patogenes av det primära tuberkuloskomplexet
Denna patologi är baserad på följande processer:
- Förtäring av mykobakterier. Oftast sker infektion genom aerogen (genom luften). Kontakt-hushållsöverföring är möjlig. I vissa fall utförs infektionen med mat. För att en inflammatorisk reaktion ska inträffa måste ett stort antal mykobakterier komma in i kroppen.
- Bildandet av primär affekt. Subpleurala delar påverkas oftast.
- Caseous förändringar i vävnader. Nekros observeras med bildandet av en vit ostmassa.
- Nederlaget för alveolerna och bronkiolerna.
- Perifokalt inflammatoriskt svar.
- Skador på regionala lymfkörtlar och blodkärl.
- Bildandet av Ghosns huvudfokus. En patologisk zon med granulomatös inflammation bildas upp till 1-1,5 cm i storlek. I framtiden är lesionen inkapslad och ärrad. I detta område kan mykobakterier förbli livskraftiga och under gynnsamma förhållanden utvecklas en upprepad inflammatorisk reaktion.
- Förkalkning (avsättning av kalciumsalter).
Mykobakteriens variation
Ett särdrag hos mykobakterier är deras förmåga att ändra sin morfologi och antigena struktur.
Som ett resultat ökar resistensen mot läkemedel (antibiotika) och immuniteten undertrycks (kroppen känner inte igen mikrober väl).
Mykobakterier kan bilda L-former. De spelar en viktig roll för att upprätthålla immunitet. Med en minskning av kroppens reaktivitet aktiveras de kraftigt och orsakar inflammation.
Mer om orsakerna
Anledningen till utvecklingen av tuberkulos är infektion med mykobakterier. Dessa är intracellulära mikrober som är mycket resistenta mot miljöfaktorer. De kan hålla kvar länge på föremål och i sputum. Denna patologi utvecklas ofta hos personer i kontakt med patienter med aktiv tuberkulos och barn vid den första kontakten med mykobakterier.
De bidragande faktorerna är:
- Minskad immunstatus (med HIV -infektion, klamydia, njur- och leverskada, diabetes mellitus, vitaminbrist, utmattning, endokrin patologi).
- Rökning.
- Minskad skyddsfunktion hos slemhinnorna.
- Bor i fuktiga, dåligt ventilerade och svala områden.
- Bor tillsammans med patienten.
- Använda andras personliga hygienprodukter (tandborstar, handdukar).
- Att ta vissa mediciner (cytostatika, immunsuppressiva medel, systemiska kortikosteroider).

Infektionsvägar
Följande penetrationsvägar för mykobakterier utmärks:
- luftburet (med sputumpartiklar vid hosta och nysningar);
- luftdamm;
- kontakt och hushåll (genom hushållsartiklar);
- mat (sällan).
I 95% av fallen observeras en aerogen infektionsmekanism. Den kliniska bilden av sjukdomen beror på hur mykobakterier kommer in i kroppen.
Komponenter i det primära tuberkuloskomplexet
Huvudkomponenterna i komplexet är:
- lymfadenit (inflammation och förstoring av regionala lymfkörtlar);
- lymfangit (skada på lymfatiska kapillärer och stammar);
- specifikt inflammatoriskt svar.
En viktig förutsättning för förekomsten av alla element av inflammation är en minskning av immuniteten.
Stadier av sjukdomen
Det finns följande steg i utvecklingen av sjukdomen:
- Första. Det kännetecknas av infiltration av lungvävnaden.
- Cellförfall och sådd.
- Resorption av fokus.
- Induration (förkalkning).
Alla faser ersätter varandra successivt. Alla slutar med klinisk återhämtning eller utveckling av komplikationer (spridning av infektion i hela kroppen med bildandet av sekundära foci).
Pneumonisk (lungskada)
I ett tidigt skede av sjukdomen utvecklas pneumonit. Lungvävnaden blir inflammerad. Processen omfattar 1 eller flera segment. Tillsammans med det primära fokuset finns det en zon med perifokal inflammation. Det verkar mot bakgrund av giftigt lungödem.
Resorption av infiltrat
Detta skede börjar tidigast 2-3 månader efter infektion. Infiltratet (zon med vävnadskomprimering) absorberas gradvis.
Kompression
Efter 8-10 månader sker komprimering (komprimering) av det drabbade området. Pneumoskleros (fibros) utvecklas. Utan behandling varar detta skede upp till sex månader.
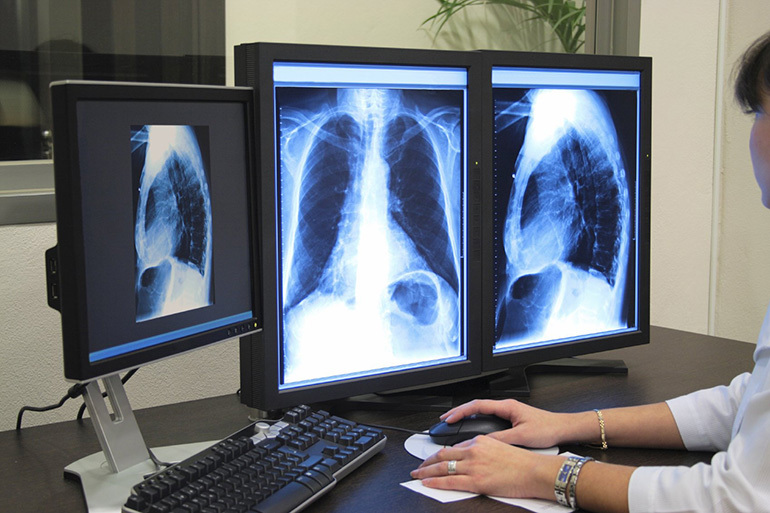
Förkalkning (saltavsättning)
Efter ett år eller mer bildas Ghosn -fokus. Kalciumsalter deponeras i vävnader. Ett sådant område syns tydligt på en röntgen.
Förkalkningar bestäms både i lungvävnaden och i lymfkörtlarna.
Symtom på sjukdomen
I de flesta fall är sjukdomen lungsjukdom. Mindre vanligt påverkas tarmarna (under infektionsvägen) och slemhinnorna i munhålan. Det primära komplexet kännetecknas av en akut eller subakut kurs. Ofta är sjukdomen latent. Enligt den kliniska bilden liknar patologin influensa eller lunginflammation.
Viktig information: Funktioner i utvecklingen och förloppet av miliär lungtuberkulos
Hos barn och ungdomar
Hos barn under 3 år är sjukdomen allvarligast. Följande symtom observeras:
- feber upp till 39-40 ° C och högre;
- dyspné;
- bröstsmärta;
- paroxysmal hosta;
- aptitlöshet;
- frossa.
I sjukdomens subakuta förlopp är temperaturen oftast subfebril. Störd av hosta (torr eller produktiv), svår trötthet, svaghet och svettning, främst på natten. Objektiva tecken på sjukdomen hos barn är:
- svullna lymfkörtlar;
- hjärtklappning;
- blodtrycksfall
- blekhet i huden;
- viktminskning (med en långvarig kurs).
Ibland förstoras levern.
Ofta är denna patologi förklädd till pleurit. I detta fall observeras bröstsmärtor som förstärks vid hosta, ytlig andning, låg feber, frossa och svaghet. När det patologiska fokuset är lokaliserat i de basala segmenten i lungorna uppträder ibland ett buksyndrom. Det inkluderar buksmärtor och andra manifestationer av dyspepsi (matsmältningsstörningar). I tonåren kan klagomål saknas.
Vid en vuxen
Hos vuxna är komplexet ofta asymptomatiskt. I den akuta formen finns hosta (ofta med trögflytande, svårt att separera sputum), feber och andra tecken på förgiftning. Hos försvagade människor fortsätter sjukdomen som lunginflammation.
Typer av sjukdomsförlopp
Det primära komplexet är subakut, akut, asymptomatisk. I det senare fallet är ett viktigt tecken på sjukdomen de positiva resultaten från Mantoux -testet eller Diaskintest.
Identifiering av det primära tuberkuloskomplexet
Ftisiologin identifierar följande metoder för att diagnostisera sjukdomen:
- Bröstkorgsröntgen.
- Laboratorietester (kliniska blod- och urintester, biokemisk analys, sputumundersökning för syrafasta mykobakterier).
- Fysisk undersökning. Palpation av lymfkörtlarna, auskultation och slagverk av lungorna utförs. Med en vanlig patologisk process är slöhet i slagverksljud och små väsande andning möjlig. Stabil och vesikulär andning bestäms ofta.
- Screeningsstudier (Mantoux -test och Diaskintest).
- Intervju. Hjälper till att studera den epidemiologiska historien och riskfaktorer för infektion. Patienternas medicinska historia analyseras noggrant.
I tveksamma fall utförs magnetisk resonanstomografi eller datortomografi för att klargöra diagnosen.
Laboratoriediagnostik
I det akuta progressiva sjukdomsförloppet är kliniska blod- och urintester informativa. Leukocytos, en förskjutning av formeln till vänster och en acceleration av ESR observeras ofta. En allmän urinanalys avslöjar ibland närvaron av protein. Om det inte finns någon klinik kommer analyserna att vara oförändrade. Dessutom kan ett kvantiferontest behövas.
En studie om mykobakterier utförs tre gånger. Resultatet är bara positivt i 5% av fallen. Materialet för forskning är patientens sputum. Hos små barn tas magsköljning.
Det mest informativa är resultaten från immunologiska analyser. Kännetecknas av en vändning av reaktioner, när, efter tidigare negativa resultat, visas ett positivt. En intradermal injektion utförs. Nålen sätts in med ett snitt uppåt, nästan parallellt med huden, i området på den mellersta tredjedelen av underarmens främre yta. En vit försegling ska visas.
Resultatet bedöms utifrån infiltratets storlek, förekomsten av rodnad och vesikulära-nekrotiska förändringar. Med tuberkulos observeras positiva (närvaron av papler av valfri storlek) och hyperergiska reaktioner. I det senare fallet är infiltrationen mer än 15 mm, eller det finns andra tecken på sjukdomen (vävnadsnekros).
Ibland, för att utesluta onkologisk patologi, undersöks ett makroprov (ett fragment av lungvävnad) som erhållits under en biopsi.
Det utvärderas under ett mikroskop och beskrivs.
Röntgen
Röntgentecken på tuberkulos inkluderar:
- Förekomsten av en primär påverkan. Definieras som en skugga upp till 1 cm.
- Lokal minskning av lungvävnadens transparens.
- Svullna lymfkörtlar. Bättre definierad i lateral projektion.
- Inflammatorisk väg från det primära fokuset till noder.
- Hearth of Gona. Det ljusa området är avrundat med tydliga konturer. Utbrottet består av saltavlagringar.
Studien utförs i 2 projektioner: direkt och lateralt.
Behandlingsmetoder
Patienterna är inlagda på specialiserade apotek. Efter återhämtning ska sådana personer följas upp i 2 år av en läkare. Barn med böjningsreaktioner och inga symptom på sjukdomen är inte inlagda på sjukhus. De viktigaste behandlingarna för tuberkulos är:
- läkemedelsbehandling (användning av kemoterapi, immunmodulatorer, avgiftningsmedel);
- diet;
- kirurgiskt ingrepp;
- vila i ett sanatorium;
- fysioterapi.
Viktig information: Den kliniska bilden av förloppet av intestinal tuberkulos hos en vuxen
Huvudprinciperna för terapi är säkerhet, aktualitet, ett integrerat tillvägagångssätt, kontinuitet, varaktighet, konstant kontroll och kontinuitet.

En viktig aspekt av behandlingen är rätt kost. Patienter visas behandlingstabell nr 11. Näring utövar följande uppgifter:
- stärka kroppen;
- ökat motstånd mot infektion;
- förbättring av metaboliska processer;
- återställande av normal energibalans;
- acceleration av patienternas återhämtning.
Du måste äta 4-6 gånger om dagen i små portioner. Dieten bör ha en protein-kolhydratorientering. Följande livsmedel och rätter är användbara:
- råa och kokta grönsaker;
- frukt;
- bär;
- gröna;
- spannmål;
- soppor;
- ägg;
- ost;
- keso och andra mejeriprodukter;
- sötsaker;
- fettsnåla sorter av fisk och kött;
- skaldjur;
- nötter.

Från drycker är det bättre att använda juice, nyponbuljong, naturlig fruktdryck, örtte (grönt) te och stilla vatten.
Kirurgiskt ingrepp
Kirurgi för tuberkulos krävs sällan. I avancerade fall, med kvarvarande effekter efter läkemedelsbehandling och med övergången av sjukdomen till en sekundär form, är följande ingrepp möjliga:
- resektion (avlägsnande av en del av lungan);
- cavernotomi (avlägsnande av en hålighet med sönderfallande vävnad);
- pleurektomi (avlägsnande av en del av pleura);
- bröstkorgplastik.
Efter operationen, smärtlindring, anti-tuberkulosläkemedel, regelbunden förband, vidhäftning till sängstöd, fysisk och mental vila, kontrollröntgen studie.
Användning av kemoterapi
Tuberkulos är en botbar sjukdom. Målet med läkemedelsbehandling är att förstöra mykobakterier i kroppen. Läkemedel måste vara brett spektrum och effektivt mot det smittämne. Valet av läkemedel sker med hänsyn till allergihistorien och patienternas ålder.
Vid behandling av tuberkulos används kemoterapiläkemedel från första raden. 4-5 läkemedel kan ordineras samtidigt. Dessa inkluderar:
- Isoniazid. En av de mest effektiva lösningarna. Det används i form av tabletter och injektionsvätska, lösning. Har en bakteriedödande effekt (dödar bakterier). Det används vid behandling av alla typer av tuberkulos. Kontraindicerat vid intolerans, läkemedelsinducerad hepatit, allvarligt leversvikt och barn under 3 år (tabletter). Det ordineras med försiktighet för alkoholberoende, anfall, HIV -infektion, diabetes, hypotyreos och psykiska störningar.
- Rifampicin (Rimpin, Rifampicin-Ferein). Frisättningsformer - kapslar för oral administrering och frystorkat (pulver till injektionsvätska, lösning). Verkar bakteriedödande genom att störa syntesen av RNA i mikrobiella celler. Patogenen blir snabbt resistent mot rifampicin, så den används i kombination med andra läkemedel. Läkemedlet är inte ordinerat för gulsot, nedsatt njurfunktion, hepatit och intolerans.
- Pyrazinamid. Ett syntetiskt medel som tränger in väl i vävnader och dödar mykobakterier. Frisättningsform - tabletter för oral administrering. Kontraindikationer inkluderar överkänslighet och leversvikt. Biverkningar är möjliga i form av matsmältningsbesvär, utslag och klåda.
- Etambutol (Etumbusin). Används i tablettform. Agerar på typiska och atypiska patogener av tuberkulos. Kan penetrera celler. Det föreskrivs för lung- och extrapulmonell tuberkulos. Kontraindikationer inkluderar grå starr, retinopati med diabetes, neurit, gikt, ögonsjukdomar, svår njurfunktionsfunktion, ålder upp till 13 år, graviditet och amning. Dosen bestäms av läkaren med hänsyn till patientens vikt.
- Streptomycin (pulver). Ett antibiotikum från aminoglykosidgruppen. Det ordineras för tuberkulos i lungorna och andra organ. En lösning bereds från pulvret, som injiceras intramuskulärt eller genom luftstrupen. Läkemedlet har en nefrotoxisk effekt. Kontraindicerat hos gravida och ammande kvinnor.
Mindre vanligt används andra linjens läkemedel (Etionamid, Cykloserin, Kanamycin, Ofloxacin, Capreomycin, Levofloxacin, Terizidon). Kombinationsläkemedel ordineras ofta. De innehåller flera antibiotika samtidigt, vilket inte kräver användning av ett stort antal tabletter. Dessa läkemedel inkluderar:
- Repin B6 och dess analoger (Laslonvita, Izokomb, Protub-4 Plus). Innehåller vitamin B6 (pyridoxin), isoniazid, ethambutol, pyrazinamid och rifampicin. Finns i tablettform. Kontraindicerat vid förvärring av sjukdomar i mag -tarmkanalen, CNS -patologi, optisk neurit, retinopati, gravida kvinnor, ammande kvinnor och barn under 13 år.
- Fyzoetam. De aktiva ingredienserna är isoniazid och ethambutol. Utnämnd från 12 års ålder. Kontraindicerat vid ögonsjukdomar, arteriell hypertoni, myxödem, leversvikt, epilepsi, gikt, psoriasis, sår, koronarinsufficiens, gravida och ammande.
- Combitub. Den innehåller rifampicin, ethambutol, isoniazid och pyrazinamid. Det är inte ordinerat för njur- och leverpatologi, tromboflebit, epilepsi, anfall, åderförkalkning, synskada och intolerans. Lämplig för patienter över 13 år.
- Rifacomb (Tubavit). De aktiva substanserna är rifampicin och isoniazid. Hjälpkomponenten är pyridoxin. Det administreras oralt. Kontraindikationer är nedsatt njurfunktion, gulsot, spädbarn, graviditet och amning.
- Lomecombe. Innehåller levofloxacin, ethambutol, isoniazid, pyrazinamid och pyridoxin. Det tas oralt oavsett mat. Endast för vuxna.
- Phthisopyram. De aktiva ingredienserna är isoniazid och pyrazinamid. Effektiv vid alla former av tuberkulos. Det är inte ordinerat för astma, myxödem, psoriasis, gikt, högt blodtryck, hyperurikemi, sår, hjärtsvikt, cirros, hepatit och epilepsi.
Den genomsnittliga behandlingstiden är 3 månader.
Bronkialblock (ventilinstallation)
Om en hålighet av vävnadsförfall bildas i lungan kan bronkoblockering behövas. Detta är ett invasivt förfarande som innebär placering av en speciell ventil. Det skapar hypoventilering i det drabbade området, vilket hjälper till att stänga sönderfallshålan. Samtidigt bevaras dräneringsfunktionen (sputum frigörs fritt).
Viktig information: Den kliniska bilden av utvecklingen av tuberkulös pleurit hos människor
Ett sådant ingrepp indikeras vid övergången av primär tuberkulos till svårare former med vävnadsförstöring.
Återhämtningsperiod
Under perioden med återhämtning av lungfunktionen rekommenderas:
- fysioterapi;
- vila i ett sanatorium eller apotek;
- tar vitaminkomplex (Vitrum, Supradina);
- bra näring, berikad med grönsaker och frukter;
- att sluta röka;
- eliminering av stressiga situationer och hypotermi;
- tillfälligt vägran från planerade operationer (utom vitala);
- vägran att administrera vacciner.

För dem som har haft tuberkulos upprättas dispensär observation.
Komplikationer och konsekvenser
Om behandlingen gavs i tid eller ofullständigt är följande komplikationer möjliga:
- Allvarlig lungfibros. Funktionell (luftig) vävnad ersätts av grov bindväv, vilket resulterar i andningssvikt.
- Utveckling av sekundära former av tuberkulos (fokal, spridd, miliär, grottig, infiltrativ, cirrotisk, fibro-grottande).
- Svår vävnadsnedbrytning (cirros).
- Blödning.
- Hemoptys.
- Fistelbildning.
- Spridning (spridning) av mykobakterier i hela kroppen med skador på andra organ och system (tarmar, ögon, hud, ben, leder, urinblåsa, pleura).
- Hjärnhinneinflammation. Det kännetecknas av inflammation i hjärnhinnorna. Uppenbaras av svår huvudvärk, illamående, irritabilitet, hög feber, ökad känslighet för ljus och ljud, meningeala symtom, förvirring och letargi.
Förebyggande för riskgruppen
Förebyggande av tuberkulos är specifikt och icke-specifikt. Det börjar i tidig ålder för att minska risken för att drabbas av mykobakterier och för att underlätta utvecklingen av sjukdomen.
Primära åtgärder
Primära förebyggande åtgärder inkluderar:
- Vaccination. Läkemedlet BCG eller BCG-m används (sparsamt för känsliga personer). De innehåller levande, försvagade smittämnen. Frisättningsformen är ett lyofilisat för erhållande av en lösning för intradermal administrering. Vaccination mot tuberkulos ingår i listan över vaccinationer i den nationella kalendern. Injektioner ges under livets första vecka och 6-7 år. Kontraindikationer för vaccination inkluderar prematuritet, akuta inflammatoriska och infektionssjukdomar, cancer och primär immunbrist.
- Regelbunden tuberkulindiagnostik. Mantoux -testet och Diaskintest används. Bedrivs på dagis och skolor.
- Fluorografi. Bör hållas varje år.
- Öka kroppens motstånd (bra näring, ta vitaminer, spela sport, ge upp dåliga vanor).
- Uteslutning av kontakt med infektionskälla (sjuk person).
- Tidig identifiering av de sjuka.
Sekundär verksamhet
Sekundärprevention innebär:
- snabb behandling av den underliggande sjukdomen för att förhindra komplikationer;
- tidig tillgång till en phtisiatrician eller terapeut;
- dynamisk observation;
- noggrann användning av mediciner;
- konsekvent förbättring;
- regelbundna inspektioner.
Detta är en ofullständig lista över aktiviteter. För att minska risken för infektion för kontakt och människor som lever med den sjuka personen är det nödvändigt:
- isolera infektionskällan;
- desinficera lokaler och hushållsartiklar;
- fördela redskap för varje familjemedlem.
Dessa åtgärder krävs för att utveckla allvarligare former av tuberkulos, när en person släpper ut mykobakterier i miljön med sputum.
Användbara material
Tuberkulos kan botas. Prognosen med snabb behandling är relativt gynnsam. För att förhindra denna farliga sjukdom rekommenderas att du bekantar dig med materialet om vaccination av barn, fördelarna med vaccinationer och alla möjliga risker. Det är också bra att vara medveten om icke-specifika infektionsförebyggande åtgärder.



